肖忠钦
福建省南平市第二医院,福建南平 354200
非酒精性脂肪肝(NAFLD)是指除外酒精和其他明确的损肝因素所致的肝细胞内脂肪过度沉积为主要特征的临床病理综合征,现已成为我国慢性肝病的主要来源,好发于糖尿病和肥胖患者,且呈年轻化趋势发展[1]。临床治疗NAFLD 尚无特效药,为探究中西医结合治疗非酒精性脂肪肝的临床疗效,该研究将对2012年5月—2013年5月期间该院收治的70 例NAFLD 患者行中西医结合治疗,取得较为满意疗效,现报道如下。
1 资料与方法
1.1 一般资料
选择该院收治的140 例NAFLD 患者,其中男87 例,女53例;年龄32~67 岁,平均年龄(45.8±2.3)岁;病程2~10年,平均(7.3±0.8)年。所有患者均符合《非酒精性脂肪肝诊疗指南》(2010年)的诊断标准,且经B 超确诊。B 超检查分级:轻度55 例,中度76 例,重度9 例。合并肥胖95 例,糖尿病72 例,原发性高血压55 例,高血脂40 例,冠心病24 例,胆结石13 例。随机平均分为观察组和对照组各70 例。
1.2 方法
对照组给予常规西药治疗,注射用还原型谷胱甘肽1.8g+09%氯化钠溶液250 mL 静脉滴注,1 次/d,1 个月为1 个疗程;二甲双胍0.25g/次,3 次/d,1 个月为1 个疗程,均连用3 个疗程,并指导患者注意饮食和运动。观察组在此基础上,给予自拟虎杖降脂汤加减治疗,基础方为虎杖10 g、柴胡20 g、丹参20 g、泽泻12 g、姜黄8 g、草决明10 g、制大黄8 g、生何首乌9 g、甘草6 g。加减:肥胖痰浊加黄芩、黄连各12g;肝肾阴虚者加菊花、女贞子、山药、枸杞子各10 g;肝郁脾虚者加白芍、枸杞子各10 g;湿热蕴结者加茵陈30 g、山楂20 g、郁金12 g;气郁血瘀者加川芎、赤芍、枳壳各10 g。1 剂/d,水煎分2 次内服,3 个月为1 个疗程。
1.3 观察指标
用药3 个月后观察对比两组临床疗效,并检测治疗两组前后肝功能、血脂及肝脏B 超形态的变化。
1.4 疗效评定
治愈:临床症状及体征完全消失,肝功能、血脂及肝脏形态结构恢复至正常范围;显效:临床症状及体征基本消失,肝功能及肝脏形态结构恢复至正常范围,TC 下降10%~20%,TG 下降20%~40%;有效:临床症状及体征有所改善,肝功能及肝脏形态结构基本恢复至正常范围,TC 下降10%以内,TG 下降20%以内;无效:临床症状、体征、肝功能、血脂及肝脏B 超形态检查均未达到上述标准,或病情仍在进展(总有效率=治愈率+显效率+有效率)。
1.5 统计方法
采用SPSS13.0 统计学软件对数据进行分析,计数资料采用率(%)表示,进行χ2检验;计量资料采用均数±标准差(±s)表示,进行t 检验。
2 结果
2.1 两组临床疗效观察
观察组总有效率为91.4%,明显高于对照组的84.3%,两组比较差异有统计学意义(P<0.05)。见表1。

表1 两组临床疗效比较[n(%)]
2.2 两组治疗前后肝功能及血脂各指标比较
两组治疗后,肝功能及血脂各项指标均明显改善,而观察组改善效果明显优于对照组,组间比较差异有统计学意义(P<0.05)。见表2 和表3。
表2 两组治疗前后肝功能各指标比较[(±s),U/L)
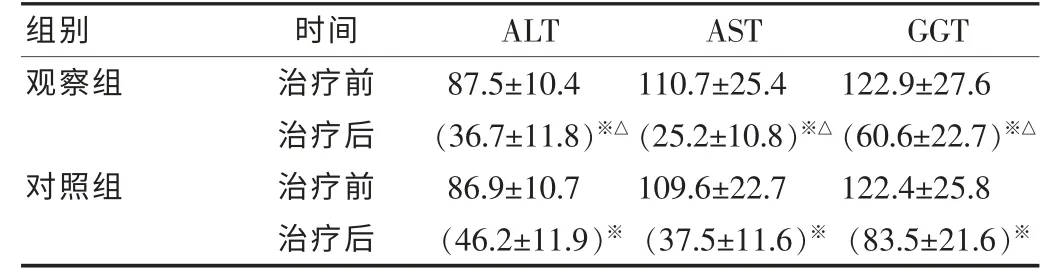
表2 两组治疗前后肝功能各指标比较[(±s),U/L)
注:与治疗前比较,※P<0.05;与对照组比较,△P<0.05。
组别时间ALT ASTGGT观察组对照组治疗前治疗后治疗前治疗后87.5±10.4(36.7±11.8)※△86.9±10.7(46.2±11.9)※110.7±25.4(25.2±10.8)※△109.6±22.7(37.5±11.6)※122.9±27.6(60.6±22.7)※△122.4±25.8(83.5±21.6)※
表3 两组治疗前后血脂各指标比较[mmol/L,(±s)]
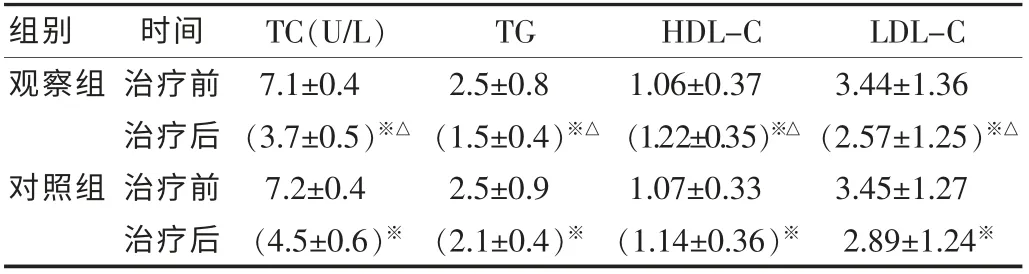
表3 两组治疗前后血脂各指标比较[mmol/L,(±s)]
注:与治疗前比较,※P<0.05;与对照组比较,△P<0.05。
组别时间TC(U/L)TG HDL-CLDL-C观察组对照组治疗前治疗后治疗前治疗后7.1±0.4(3.7±0.5)※△7.2±0.4(4.5±0.6)※2.5±0.8(1.5±0.4)※△2.5±0.9(2.1±0.4)※1.06±0.37(1.22±0.35)※△1.07±0.33(1.14±0.36)※3.44±1.36(2.57±1.25)※△3.45±1.27 2.89±1.24※
3 讨论
脂肪肝在中医学无此病名,但根据临床表现则认为,非酒精性脂肪肝(NAFLD)属肝癖、胁痛、痰证、积证等范畴,该症病位在肝,且与脾胃肾关系密切,因过食肥甘厚味、情志不畅或时感湿热疫毒,致使肝腑功能失调,肝失疏泄,脾失健运,痰浊内结,淤血阻滞,痹于肝脏,日久累及脾胃肾,形成湿、痰、瘀、积互结之症。为此临床治疗应给予疏肝消脂、活血通络、祛湿消痰为治疗原则[2]。
该研究中,采用自拟虎杖降脂汤加减治疗,方中虎杖、姜黄可活血散瘀、行气通经,并可降血脂;柴胡可降低TG 含量,抑制纤维增生;丹参可活血化瘀,具有改善肝脏循环的作用;泽泻可抑制外源性TG 和TC 吸收,并可抑制内源性TG 在肝内合成;草决明具有清热平肝、降脂降压的作用,另外还具有有减肥的功效;制大黄可保肝、降血脂,可降低总胆固醇、甘油三酯、低密度脂蛋白、极低密度脂蛋白及过氧化脂质;生何首乌不但可降血脂,还可减轻肝细胞损害而有良好保肝作用;甘草用以调和诸药[3]。诸药配伍,可改善肝血流,促进肝脏代谢的作用,进而可调整肝脏脂质代谢,减轻肝脂肪沉积,同时根据临床辩证分型,辩证给药,针对性地调理不同体质的患者,以此改善证候[4]。同时联合还原型谷胱甘肽和二甲双胍西药治疗,对抗氧化、清除自由基,并更好地维持细胞内稳定,中西药联用可多靶点,多途径地保护肝细胞,减轻肝损害,抑制肝纤维化,进而可明显改善肝功能,提高临床疗效。
该研究结果显示,中西医联合治疗,其临床疗效、肝功能、血脂及肝脏形态改善均明显优于单纯西药治疗,结果提示,中医医结合治疗非酒精性脂肪肝可提高临床疗效,最大限度地改善肝功能,减轻肝脂肪沉积,抑制肝纤维化,值得临床应用和推广。
[1]叶小峰,张中平.中西医结合治疗对非酒精性脂肪肝患者肝纤维化的影响[J].实用临床医药杂志,2011,15(24):130-131.
[2]庞晓瑜,郭卉.非酒精性脂肪肝与代谢综合征组分的中西医发病机制相关性[J].中国实用医药,2013,8(15):247-249.
[3]王东霞.复方甘草酸苷联合中药汤剂治疗非酒精性脂肪肝临床观察[J].实用肝脏病杂志,2012,15(2):135-136.
[4]韩江宏,苏海生.升降散加味联合二甲双胍治疗非酒精性脂肪肝伴代谢综合征疗效观察[J].陕西中医,2013,34(8):989-991.



