钱春花,刘岚,贲如银,谈海琴
1.南通大学附属肿瘤医院综合内科,江苏南通 226006;2.南通大学附属肿瘤医院体检中心,江苏南通 226006
门急诊常见的上呼吸道感染性疾病包括鼻咽喉3个部位的病变,病原体以病毒居多(70%~80%),少数为细菌(20%~30%)[1],可表现为发热咽痛、鼻塞流涕、咳嗽咳痰、头痛声嘶等,仅通过临床表现不足以明确感染类型,接诊医师通常根据血常规、CRP等来初步判断是细菌还是病毒感染,因临床经验差异,漏诊、误用、滥用抗生素等情况时有发生,故寻求一个新的血清学标记物来区分感染类型,对倡导精准医疗,降低细菌耐药均具有重要的意义。近年来,中性粒细胞计数/淋巴细胞计数(NLR)在呼吸系统良恶性疾病[2-4]、风湿病[5]、心脑血管疾病[6-7]的诊断、病情评估、预后方面均显示了良好的指导作用。该文方便选取2019年8月—2020年10月69例成人急性上呼吸道感染患者作为研究对象,收集患者NEU、LYM、NLR、N%、L%等检测数据,来探讨NLR对于成人急性细菌性上呼吸道感染的预测价值,并分析易患因素,为临床防治提供参考。现报道如下。
1 资料与方法
1.1 一般资料
方便选取该院门急诊就诊的成人急性上呼吸道感染69例患者作为研究对象,根据WBC和/N%是否升高分为升高组37例,其中男18例,女19例;中位年龄[38(28.00,55.50)]岁、未升高组32例,其中男19例,女13.00临床诊断均符合《内科学》(第9版)[1]急性上呼吸道感染的诊断标准。排除标准:①生理性或药物性增高;②实体瘤相关性升高如血液病、胃癌、肝癌等;③肝功能异常;④大手术、严重创伤、烧伤后;⑤活动性肺结核。另外选取该院同期体检健康者35名作为观察组,其中男18名,女17名;中位年龄[27(25.00,32.00)]岁。3组性别构成比差异无统计学意义(P>0.05)。具有可比性。见表1。该研究经医院伦理委员会批准,所有研究对象均取得知情同意。
1.2 方法
1.2.1 操作方法及指标 所有患者在就诊时抽取外周血2 mL,将血液标本置于EDTA-K2抗凝管中,摇匀后待测。血常规采用日本SYSMEX生产的XE-2100全自动血液分析仪及配套试剂检测。由专业检验人员实施操作。血常规观察指标为白细胞计数(WBC)、中性粒细胞百分比(N%)、淋巴细胞百分比(L%)、中性粒细胞计数(NEU)、淋巴细胞计数(LYM)、并计算NLR(中性粒细胞计数/淋巴细胞计数)。
1.2.2 NLR的诊断效能评价 根据血常规检测结果,将WBC升高(>10×109/L)和/N%升高(>70%)定为细菌感染组(阳性),计算NLR的敏感性、特异性。
1.3 统计方法
采用SPSS 19.0统计学软件进行数据分析,符合正态分布的计量资料用(±s)表示,组间比较采用方差分析,偏态分布的计量资料以中位数(四分位数)[M(P25,P75)]表示,组间比较采用Kruskal-Wallis秩和检验;计数资料采用例数和百分比(%)表示,组间比较采用χ2检验。绘制受试者工作特征(receiver operator characteristic,ROC)曲线,评估NLR对成人急性细菌性上呼吸道感染的诊断价值。P<0.05为差异有统计学意义。
2 结果
2.1 各组临床资料比较
升高组的NEU、NLR、N%检测水平显着高于未升高组和观察组,升高组的LYM、L%检测水平低于未升高组和观察组,差异有统计学意义(P<0.05)。见表1。
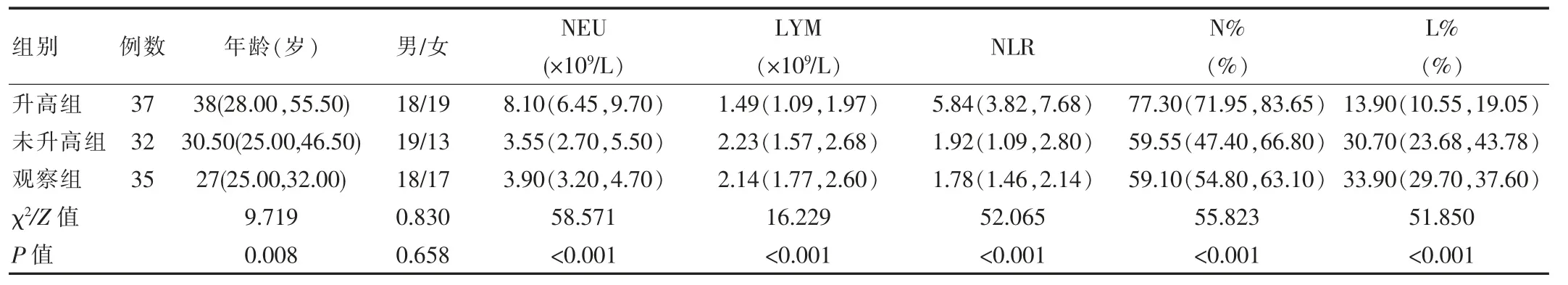
表1 各组临床资料比较
2.2 ROC曲线分析
以WBC升高(>10×109/L)和或N%升高(>70%)定为细菌感染组(阳性)绘制ROC曲线。NLR的ROC曲线下面积为0.922(95%CI:0.858~0.985),最佳截断值为3.21,其敏感性和特异性分别为83.8%、90.6%。见图1。

图1 NLR预测成人急性细菌性上呼吸道感染的ROC曲线
3 讨论
上呼吸道是否发生临床感染取决于病原菌毒力、传播途径和人群易感性,当上呼吸道病毒或细菌繁殖迅速、侵袭力增强和机体免疫力下降时,易致发病。急性细菌性上呼吸道感染最常见病原菌为溶血性链球菌,偶见革兰氏阴性杆菌[1],但近年也有研究报道,咽喉炎患者的咽喉部病原菌种类革兰阴性菌株显着高于革兰阳性菌[8]。由于多年来抗生素的不规范使用及年龄增长、口腔疾病等因素,上呼吸道微生态出现失调[9],上呼吸道优势菌发生改变,常规的白细胞及其分类计数对于病原菌的预测价值面临严峻挑战,临床迫切需求更敏感高效的炎症指标来协助感染性疾病的早期诊断,NLR遂成为近年来众多学者的追逐热点[10-12]。
中性粒细胞和淋巴细胞是白细胞的两种不同亚型,中性粒细胞具趋化、吞噬和杀菌作用,胞浆内大量溶酶体有助于细胞消化和发挥吞噬功能,当机体发生感染时,中性粒细胞在数分钟内到达病灶部位吞噬病原菌。WBC的增多主要受中性粒细胞数量的影响,中性粒细胞的病理性升高常见于细菌性感染[13]。淋巴细胞分为T细胞、B细胞和自然杀伤细胞 (NK细胞),其中T细胞是机体免疫反应的效应细胞和调节细胞[14],N、L分别反映了细菌性感染和机体免疫力状况,两者比值越高提示炎症反应越强烈,细菌性感染的可能性也越大。CRP是一种急性时相反应蛋白,属于模式识别分子家族,在炎症反应后6 h左右开始升高,CRP的正五聚体结构通过识别磷脂成分,开始识别和清除病原体、凋亡细胞,目前被广泛用于病原菌鉴别和病情预后评估[15]。但由于CRP特异性差,在细菌、病毒、真菌[16]、支原体[17]等感染时均有不程度的升高,且反应速度迟于中性粒细胞,CRP单项指标参考意义略逊。有研究结果表明,在鉴别细菌性感染性发热时,NLR较之CRP、WBC具有更大的鉴别优势[11]。一项孕晚期胎盘炎症发病的预测研究结果显示,NRL的诊断效能要高于CRP[18]。
曾有学者对60例过敏性鼻炎患者进行研究,结果发现观察组CRP水平显着高于健康组,而体现机体免疫状况的CD3+、CD4+、CD4+/CD8+水平均明显低于健康组,推测炎症因子水平紊乱与机体免疫功能下降在过敏性鼻炎发生发展中扮演着重要角色[19]。该文通过对不同组别NLR的检测结果比较,旨在探讨急性上呼吸道感染患者的易患因素及NLR对细菌性感染的预测价值,为临床疾病预防和早期使用抗生素提供参考依据。
研究结果显示,WBC和或N%升高组的NEU、NLR、N%要高于非升高组和观察组,LYM、L%显着低于非升高组和观察组,提示上呼吸道定值菌向致病菌的转变常伴随着炎症反应异常和免疫功能下降。3组年龄因素比较,显示差异有统计学意义(P<0.05),可以推测,随着年龄增长,上呼吸道微生态失调和机体免疫力下降,年长患者易伴发细菌性感染。
文中以WBC升高 (>10×109/L) 和/或N%升高(>70%)定为细菌感染组,借助ROC曲线分析,结果显示:ROC曲线下面积为0.922(95%CI:0.858~0.985),最佳截断值为3.21,其敏感性和特异性分别为83.8%、90.6%。对于成人急性上感群体,NLR有着较高的诊断价值,当NLR≥3.21时,提示存在细菌性感染,结合临床症状,可以考虑使用抗生素。
邢铭芬等[20]以细菌培养(痰标本或咽拭子)作参考,对276例成人急性上呼吸道感染患者进行研究分析,结果显示:NLR的AUC为0.924,Youden指数0.629细菌性感染的诊断界值为2.32。该文以WBC升高(>10×109/L)和/N%升高(>70%)定为细菌感染组,借助ROC曲线分析,结果显示:ROC曲线下面积为0.922(95%CI:0.858~0.985),最佳截断值为3.21,此时敏感性和特异性分别为83.8%、90.6%,Youden指数0.744。与前述报道[20]相比,两项研究AUC值分别为0.924、0.922,均提示NLR对成人急性上感群体的细菌性感染有较高的鉴别价值,最佳截断值分别为2.32、3.21,两者有一定的差异,考虑如下原因:①两项研究对象白细胞基数存在差异;②病原菌种类的影响:细菌培养是临床确诊感染的金标准,在排除定植因素后,常为指导临床使用抗生素的重要依据,其中可出现革兰氏阴性菌和革兰氏阳性菌,而WBC和/N%升高常见于溶血性链球菌、金葡菌、肺炎链球菌等化脓性球菌,当伤寒、副伤寒等革兰氏阴性杆菌感染时,WBC和N%可表现为降低[13],故两者NLR检测值存在差异。目前NLR在成人急性上呼吸道感染中病原菌鉴别的应用报道较少,期待更多的同类研究验证诊断界值。
综上所述,微生态失调、炎性反应紊乱及免疫力下降是急性细菌性上呼吸道感染的易患因素。对门急诊急性上呼吸道感染患者进行血常规检测,同时参考WBC、N%、NLR等指标,有利于医生快速作出临床决策,这对于指导临床合理使用抗生素、减少耐药菌的发生率均具有积极的意义。由于该文样本量偏少,且无病原菌培养对比,文中理论推测及在G+菌、G-菌、病毒和支原体等不同病原体中的NRL界值水平的差异,还有待更多的前瞻性研究。



