李玉芝 唐国亮 陈玉英
[摘要] 目的 分析早孕期母体血清中妊娠相关血浆蛋白A(PAPP-A)水平与妊娠糖尿病的相关性。方法 回顾性分析深圳市人民医院2019年5月至2020年4月收治的900例完成产检和分娩孕妇的临床资料,根据有无妊娠糖尿病分为对照组(无合并症健康产妇,523例)与研究组(妊娠糖尿病者,377例)。比较两组早孕期血清中妊娠相关血浆蛋白A水平、血糖水平,分析妊娠糖尿病的相关影响因素。结果 研究组年龄、孕前BMI、经产妇占比率、糖尿病家族史占比率、非自然受孕占比率高于对照组,终止妊娠孕龄短于对照组,差异有统计学意义(P<0.05);两组高血压家族史、新生儿出生体重比较,差异无统计学意义(P>0.05)。研究组PAPP-A MoM值为(0.63±0.13),低于对照组的(0.85±0.12),差异有统计学意义(P<0.05)。多因素logistic 回归分析结果显示:年龄、孕前BMI、孕龄、PAPP-A MoM值是发生妊娠糖尿病的危险因素。Pearson相关分析显示,妊娠糖尿病的发生与早孕期母体血清PAPP-A水平呈负相关(r=-0.792,P<0.05)。结论 早孕期母体血清中PAPP-A水平与妊娠糖尿病呈负相关关系,对妊娠糖尿病筛查和诊断起到预测作用。
[关键词] 早孕期孕妇;血清PAPP-A水平;妊娠糖尿病;相关性
[中图分类号] R714.25 [文献标识码] B [文章编号] 1673-9701(2022)09-0059-04
Correlation analysis between pregnancy-associated plasma protein A in maternal serum during early pregnancy and gestational diabetes
LI Yuzhi TANG Guoliang CHEN Yuying
Department of Obstetrics, Shenzhen People's Hospital, Shenzhen 518020, China
[Abstract] Objective To analyze the correlation between pregnancy-associated plasma protein-A(PAPP-A) level in maternal serum during early pregnancy and gestational diabetes. Methods The clinical data of 900 pregnant women who completed the obstetric check-up and childbirth received in our hospital from May 2019 to April 2020 were retrospectively analyzed. They were divided into the control group (healthy puerperas without comorbidities, n=523) and the study group (patients with gestational diabetes, n=377). Serum levels of pregnancy-associated plasma protein-A and blood glucose were compared between the two groups during early pregnancy. The related influencing factors of gestational diabetes were analyzed. Results The age, pre-pregnancy BMI, the proportion of multiparous women, the proportion of family history of diabetes, and proportion of unnatural conception were higher in the study group than in the control group. The gestational age at termination of pregnancy was shorter than that of the control group. The difference was statistically significant (P<0.05). There was no statistically significant difference in the family history of hypertension and birth weight of newborns between the two groups (P>0.05). The PAPP-A MoM of the study group was (0.63±0.13), which was lower than that of the control group (0.85±0.12), and the difference was statistically significant (P<0.05). Multivariate logistic regression analysis showed that age, pre-pregnancy BMI, gestational age, PAPP-A MoM value were the risk factors for gestational diabetes. Pearson correlation analysis showed that the occurrence of gestational diabetes was negatively correlated with maternal serum PAPP-A levels in early pregnancy (r=-0.792, P<0.05). Conclusion Maternal serum PAPP-A level in early pregnancy is negatively correlated with gestational diabetes mellitus, which plays a predictive role in screening and diagnosing gestational diabetes mellitus.
[Key words] Early pregnant women; Serum PAPP-A level; Gestational diabetes; Correlation
妊娠糖尿病是一种常见的妊娠合并症,可危害孕妇和胎儿健康,增加巨大儿、剖宫产、难产、母婴死亡等不良妊娠结局发生[1]。若存在早孕期预测早期妊娠糖尿病的有效指标,可及时发现和控制病情,预防血糖进一步升高而引发诸多妊娠合并症,改善孕妇妊娠结局。妊娠相关血浆蛋白A(pregnancy associated plasma protein A,PAPP-A)是一种锌结合金属蛋白酶,也是孕妇血清学产前筛查的主要生化指标,主要起到维持胎儿胎盘生长、妊娠维持和受精卵着床等作用,孕期胎盘合体滋养细胞所分泌的高浓度表达蛋白酶,故可在孕早期母体血清中检测该蛋白酶[2]。有研究指出,妊娠相关血浆蛋白A参与母体糖代谢,可作为妊娠糖尿病预测的生化指标[3]。为了提高妊娠糖尿病检出率,及时改善孕妇妊娠结局,本研究就早孕期母体血清中PAPP-A水平与妊娠糖尿病的相关性进行分析,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析深圳市人民医院2019年5月至2020年4月收治的900例完成产检和分娩孕妇临床资料,本研究已获得医院医学伦理委员会批准。纳入标准[4]:①孕龄37~41周者;②孕11~13+6周于本院行早孕期血清产前筛查者;③于本院分娩者。排除标准[5]:①胎儿染色体异常者;②多胎者;③合并高血压、内分泌疾病者;④孕前合并糖尿病者;⑤重要脏器功能异常者。
1.2 方法
收集深圳市人民医院2019年5月至2020年4月收治的900例完成产检和分娩孕妇的临床资料,包括年龄、孕前BMI、糖尿病家族史、高血压家族史、自然受孕、产次等。根据有无妊娠糖尿病分为对照组(无合并症健康产妇,523例)与研究组(妊娠糖尿病者,377例)。妊娠糖尿病诊断标准[6]:孕24~28周行75 g口服糖耐量试验(oral glucose tolerance test,OGTT),同时空腹血糖值为5.1 mmol/L,服糖后1、2 h血糖值分别为10.0 mmol/L、8.50 mmol/L。若超过上述血糖值标准,即可诊断为妊娠糖尿病。比较两组早孕期血清中PAPP-A水平,抽取11~13+6周孕妇外周静脉血2 ml,离心10 min后,取上清液,采用DELFIA全自动时间分辨荧光免疫分析仪(美国PE公司)检测两组孕妇早孕期的血清中PAPP-A水平[7]。
1.3 统计学方法
采用SPSS 21.0统计学软件进行数据分析,计量资料以均数±标准差(x±s)表示,组间比较采用t检验;计数资料以[n(%)]表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。采用多因素logistic回归分析导致妊娠糖尿病发生的独立危险因素。采用Pearson分析妊娠糖尿病与PAPP-A的相关性,用r值表示变量之间线性相关程度的量,r值越大,相关性越强。
2 结果
2.1 两组一般资料比较
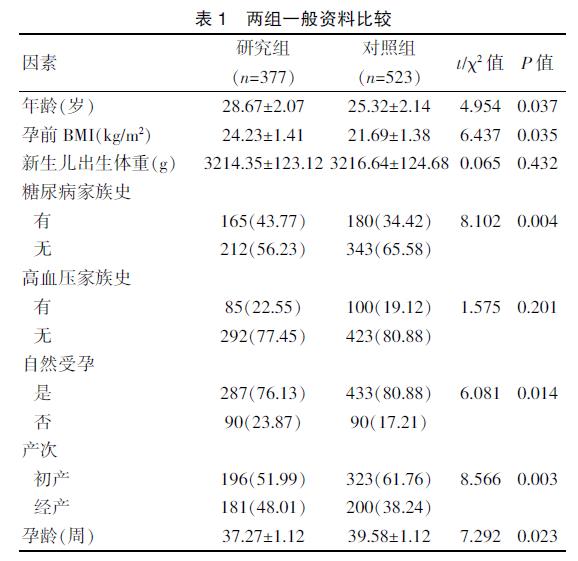
研究组的年龄、孕前BMI、经产妇占比率、糖尿病家族史占比率、非自然受孕占比率高于对照组,终止妊娠孕龄短于对照组,差异有统计学意义(P<0.05);两组高血压家族史、新生儿出生体重比较,差异无统计学意义(P>0.05)。见表1。
2.2 两组早孕期血清中PAPP-A水平比较
研究组PAPP-A MoM值为(0.63±0.13),低于对照组的(0.85±0.12),差异有统计学意义(t=6.218,P=0.013)。
2.3 妊娠糖尿病危险因素分析
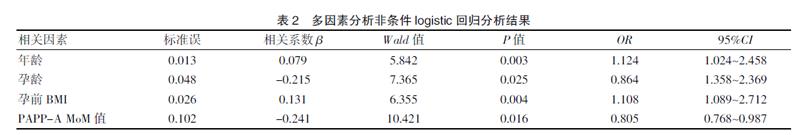
多因素分析非条件logistic回归分析结果提示,年龄、孕龄、孕前BMI、PAPP-A MoM值是发生妊娠糖尿病的危险因素。见表2。
2.4 妊娠糖尿病与血清中PAPP-A水平的相关性
Pearson相关分析显示,妊娠糖尿病的发生与早孕期母体血清PAPP-A水平呈负相关(r=-0.792,P<0.05)。
3 讨论
妊娠糖尿病是指孕妇孕前未出现高血糖,而在孕期出现高血糖症状的妊娠合并症。随着经济条件的提升和孕期饮食方式的改变,妊娠糖尿病的发病率逐渐提升,若妊娠糖尿病不及时治疗,可能会增加不良分娩结局风险。临床上常于孕中晚期确诊妊娠糖尿病,这对胎儿和孕妇妊娠结局造成较大的影响。因此妊娠糖尿病早期预测是临床研究的热点。有研究指出,在孕早期检测妊娠糖尿病预测指标,可以尽早发现血糖升高征兆,并针对性对孕妇饮食、运动、体重进行干预,提前控制血糖水平,有望降低妊娠糖尿病发生率,改善孕妇妊娠结局[8]。但目前临床上尚无有效的生物预测因子预测妊娠糖尿病早期发病。同时,对妊娠糖尿病发生的相关因素进行分析,可以对存在高危因素的孕妇给予重点观察和管理,能有效预防妊娠糖尿病发生,保证良好的妊娠结局。
妊娠糖尿病发病原因尚未明确,可与多种危险因素有关。本研究结果显示,妊娠糖尿病产妇的年龄、孕前BMI、经产妇占比率、糖尿病家族史占比率、非自然受孕占比率高于健康产妇,终止妊娠孕龄短于健康产妇,差异有统计学意义(P<0.05),说明年龄、孕前BMI、产次、糖尿病家族史、受孕方式是引发妊娠糖尿病的危险因素。这是因为年龄增大会导致孕妇怀孕期间葡萄糖耐受低下,体内拮抗胰岛素激素表达提高,对糖代谢造成影响,高龄孕产妇胰岛素功能储备不足,进而提高妊娠糖尿病发生风险;此外,相比于育龄孕产妇,高龄孕产妇机体代谢功能较差,若饮食不当或运动不当,也有可能提升妊娠并发症发生的风险[9]。产妇孕前BMI较高主要与生活方式改变有关,日常饮食中大量摄取高热量食物,且运动较少,影响脂质代谢,极易引发肥胖症,也会增加胰岛功能的负担,产生隐性糖尿病,妊娠时隐性糖尿病转变为显性糖尿病[10]。大多数研究表明,糖尿病发病因素与遗传有密切关联,具有糖尿病家族史孕妇发生妊娠糖尿病风险较无家族遗传史孕妇高[11-12]。目前,关于受孕方式、产次对妊娠糖尿病的影响机制尚未明确,缺乏相关临床研究证实,仍需进一步对其深入研究,以证实该结论。
PAPP-A是胎盘滋养层产生的蛋白酶,也是锌超家族中的一种金属螯合蛋白酶,孕期由合体滋养细胞分泌,主要调节胎盘功能、维持胎儿营养供给,在外周血和胎盘中维持较高浓度,早孕期可检测出,从孕7~40周表达水平逐渐提升,产后2~3 d后消失。目前,有研究证实PAPP-A与胰岛素抵抗具有密切联系,对妊娠糖尿病发生可起到预警作用[13]。考虑到PAPP-A会随着孕周、胎儿数量、孕妇体质量与孕妇年龄等因素差异化而产生不同的变化,故本研究选择中位数值MoM值使检测合理化、标准化,本研究结果显示,妊娠糖尿病孕产妇PAPP-A MoM值为(0.63±0.13),低于健康孕产妇的(0.85±0.12),差异有统计学意义(P<0.05),其与张新等[14]研究结果[观察组PAPP-A水平为(0.72±0.03)mU/L,低于对照组的(0.81±0.04)mU/L,差异有统计学意义(P<0.05)]相一致。提示PAPP-A可作为妊娠糖尿病的预测指标之一。这是因为PAPP-A可增加胰岛素样生长因子的生物利用度,使母体的葡萄糖和氨基酸传输至胎盘,通过降低胰岛素生长因子与水解胰岛素样生长因子结合蛋白结合功能,促进胰岛素样生长因子的分泌,若PAPP-A水平降低,胰岛素样生长因子的分泌也随之减少,而胰岛素样生长因子可以促进糖代谢,若其水平降低,导致糖代谢效率降低,使体内血液中存在大量糖分,降低胰岛素灵敏度,产生胰岛素抵抗,最终导致妊娠糖尿病的发生和进展[15]。同时本研究结果中Pearson相关分析显示,妊娠糖尿病的发生与早孕期母体血清PAPP-A水平呈负相关(r=-0.792,P<0.05),提示PAPP-A与妊娠糖尿病发生具有较强的相关性。这是因为PAPP-A是一种结合蛋白水解酶,可以促进胰岛素样生长因子分泌和结合,通过胰岛素样生长因子发挥作用,而孕早期PAPP-A降低,导致胰岛素样生长因子相关因子的结合蛋白降解减少,造成胰岛素抵抗加重,从而诱发妊娠期糖尿病。此外,PAPP-A结合嗜酸碱性蛋白前体,以异源四聚体形式存在于胎盘滋养层,大部分来源于绒毛膜外细胞滋养层,作用于胰岛素样生长因子结合蛋白,在胰岛素样生长因子协助下释放相关结合蛋白,与相应的受体结合,促进滋养层细胞侵入生长,有利于孕早期胎盘血管形成。当胰岛素样生长因子结合蛋白受到多种因素影响而发生感染时,分泌量逐渐降低,就会损伤胎盘功能,最终影响孕妇妊娠结局[16]。因此,PAPP-A与妊娠并发症密切相关。
综上所述,早孕期母体血清中低水平PAPP-A是引发妊娠糖尿病的独立影响因素,可预测妊娠糖尿病发生,本研究初步推测PAPP-A对妊娠糖尿病发生具有警示作用,但还需要多中心多样本的临床研究进一步证实。
[参考文献]
[1] 吴海湉,张治萍.血清PAPP-A、TEF3和尿Kim-1水平在妊娠期糖尿病早期肾损害诊断中的价值[J].河北医药,2020,42(1):50-53,57.
[2] 肖艳平,付久园,梁红艳,等.妊娠期糖尿病血清chemerin、CTRP9、PAPP-A与糖脂代谢水平的相关性分析[J].中国妇产科临床杂志,2020,21(3):285-286.
[3] 毕雪玲,张芬,陈玉花,等.孕早期血清PAPP-A水平对妊娠期糖尿病预测价值的探讨[J].临床和实验医学杂志,2019,18(1):62-66.
[4] 魏建勋,惠旭东,李彦荣.格列苯脲辅助“双C”方案对高龄妊娠糖尿病患者血清FABP4、PAPP-A表达的影响[J].中国现代医学杂志,2020,30(4):101-105.
[5] 危丽华,张新,封伟,等.孕妇血清PAPP-A、PP-13、β-HCG水平与妊娠期糖尿病、子痫前期的相关性临床研究[J].中国优生与遗传杂志,2020,28(7):833-836.
[6] 谢欢,张楠,郭宇雯.妊娠早期糖化血红蛋白联合PAPP-A对妊娠期糖尿病的预测意义[J].国际生殖健康/计划生育杂志,2020,39(3):213-218,封3.
[7] 谭玉华,曹春玲,邢晓敏,等.国产Auto TRFIA-4型自动荧光免疫分析仪与试剂盒检测妊娠相关血浆蛋白A的性能评价与参考区间的建立[J].现代检验医学杂志,2020,35(4):81-84.
[8] 王智.孕妇血清妊娠相关蛋白、胰岛素抵抗指数与妊娠期糖尿病的关系[J].实用临床医药杂志,2018,22(11):69-71.
[9] 马艳飞,王武亮,张庆,等.孕妇血清PAPP-A水平与妊娠期糖尿病、子痫前期及胎儿宫内生长受限的相关性[J].中国实用医刊,2019,46(9):39-42.
[10] 谢真,陈益明,孙杨芳,等.早孕期血清妊娠相关血浆蛋白A和胎盘生长因子水平与子痫前期的相关性研究[J].中国妇幼保健,2020,35(16):2960-2963.
[11] 梁培松,王结珍,陈康,等.孕早期年龄、BMI和PAPP-A水平综合评价对GDM的预测价值[J].现代检验医学杂志,2020,35(1):133-135.
[12] 赵莉莉,杨筱青.妊娠期糖尿病TNF-α与VCAM-1的表达及相关性研究[J].医学研究杂志,2019,48(4):78-82.
[13] 龙隽,刘德强,邓俊彪,等.PAPP-A基因多态性与妊娠期糖尿病及子痫前期的相关性研究[J].中国妇幼保健,2018,33(5):1018-1021.
[14] 张新,危丽华.孕妇血清PAPP-A、PP13、β-HCG水平与妊娠糖尿病发生风险的相关性研究[J].中国性科学,2021, 30(5):108-111.
[15] 汤海华,朱景明,凌玲.妊娠相关血浆蛋白-A对妊娠期高血压疾病孕妇胎盘病理改变的影响研究[J].中国医药科学,2020,10(6):108-110.
[16] 马姣荣,刘成云.妊娠相关血浆蛋白-A、超敏C反应蛋白与妊娠期高血压疾病的关系[J].海南医学,2019,30(15):1959-1961.
(收稿日期:2021-07-13)



