陈 晨,林立宇
(福建省立医院,福建 福州 350001)
全膝关节置换术(total knee arthroplasty,TKA)是目前治疗终末期骨性膝关节炎、类风湿关节炎的主要手术方法,它能非常有效地根除膝关节疼痛,矫正关节的畸形,尤其对膝关节严重疼痛、保守治疗无效的患者具有较高的应用价值[1]。相关研究指出[2],TKA手术效果与入路方式有相关性,对术后健康宣教有指导意义。
髌旁内侧入路是全膝关节置换术传统经典入路,它可以提供较好的术野,切口一般在15~20 cm,但是创伤大,出血量多,疼痛程度重[3],因此术后恢复时间较长,股内侧肌下入路最早由Hofmann[4]引入,是目前热门的微创手术方式,相关文献报道它对软组织损伤小,术后疼痛轻,股四头肌肌力恢复快,能更快地恢复全膝关节的功能[5]。我科在此基础上改良了手术切口,采用髌骨内侧弧形切口,有效保护了髌骨的血运,切口张力更小,称为髌内侧弧形切口股内侧肌下入路,创伤更小,更符合微创理念。随着微创医学的发展,人们快速康复理念越来越强烈,微创股内侧肌下入路膝关节置换术在临床上运用也越来越广泛,本研究旨在探讨两种入路手术后患者早期生活能力恢复情况,为快速康复骨科护理方式提出指导意义。
1 资料与方法
1.1一般资料:2017年9月~2018年4月共收治骨性关节炎患者拟行TKA手术的共62例,符合标准的患者有52例纳入研究,按照随机数字表法分为对照组和观察组,排除未完成最终评估者2例,最终纳入对照组25例,实施髌旁内侧肌入路全膝关节置换术,观察组25例,实施微创股内侧肌下入路全膝关节置换术。其中男6例,女44例,年龄51~70岁,平均(64.92±3.34)岁,两组患者的性别、年龄、体重指数(BMI)、身高、体重等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2纳入指标:初次接受单膝关节置换术的骨性关节炎患者。
1.3排除标准:①同时行双侧人工全膝关节置换术的患者;②存在严重心血管等其他内科疾病可能影响患者卧床及康复时间的;③精神类疾病及无法有效沟通患者。
1.4手术入路:所有患者均采用气静吸全身麻醉方式,对照组(髌旁内侧入路):采用髌前正中纵行皮肤切口,自髌上4 cm左右至胫骨结节内侧,起于股四头肌肌腱,向远端沿髌骨内侧切开关节囊,于胫骨结节内侧1 cm处切开骨膜,沿骨膜下钝性剥离,初步松解内侧副韧带,将髌骨外翻,屈膝关节,进入关节腔。微创试验组(髌内侧弧形切口股内侧肌下入路):手术切口为弧形,切口远端在胫骨结节内侧1.5~2 cm斜向髌骨内侧缘中点后改为向向外弧形切口,近端止于髌骨上缘水平。注意髌骨表面的皮肤及皮下不需要分离,这样可以保护皮肤血供。分离好股内侧肌后,可暴露收肌管,直视下行收肌管隐神经阻滞,效果确切。切开皮下后,组织剪锐性分离股内侧肌并向外侧牵拉,暴露关节囊,沿髌骨上方2 cm至髌骨内侧中点向下沿髌韧带内侧切开关节囊,暴露膝关节。
两组患者术中均给鸡尾酒镇痛,术后采用镇痛泵及弹力绷带、局部冰敷进行止痛消肿等处理。
1.5观察指标:比较两组患者术后6 h全身麻醉已清醒的状态下,膝前疼痛VAS评分,患膝关节的活动度(ROM)及日常生活自理能力(ADL)情况。
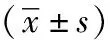
2 结果
2.1两组术后膝前疼痛VAS评分及膝关节活动范围比较:两组患者术后6 h休息时疼痛差异无统计学意义(P>0.05),活动时微创组疼痛感明显低于对照组,差异有统计学意义(P<0.05)。见表1。两组术前术后膝关节活动范围比较,术后早期微创试验组关节活动效果优于对照组,差异有统计学意义(P<0.05)。见表1。
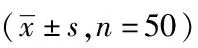
表1 两组患者膝前疼痛VAS评分及关节活动度比较
2.2两组术后6 h ADL各项指标评分:微创试验组与对照组术后早期ADL各组评分比较结果显示,转移、上厕所、行走、上下楼梯这四个条目,差异有统计学意义(P<0.05),表明微创试验组患者术后早期日常生活能力特别是行动力明显高于对照组。见表2。
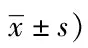
表2 两组手术入路术后ADL评分各项目比较(n=50,分,
3 讨论
人工全膝关节置换术是骨科常见的手术,其主要目的是最大限度矫正患者的畸形,使其恢复正常的生活活动能力,提高患者的生活质量,而术后疼痛程度及生活自理能力的恢复情况是影响患者满意度的重要因素。临床调查显示,合理的选择入路方式对手术效果起到至关重要的作用[6]。微创股内侧肌下入路在全膝关节置换术相较于髌骨旁内侧入路有着创伤小,不切开肌肉的优势。Majima T等认为微创入式比传统入式可以在术后1年内较快的增加膝关节活动范围,减轻术后疼痛,增强股四头肌肌力[7]。还有研究发现微创股内侧肌下入路在术后前3 d可以减低平均疼痛评分并加快功能康复[8]。由此可见微创手术方式无疑是利于机体快速康复的,目前的快速康复模式就应早期干预,如何帮助患者术后更好地恢复,就应了解术后早期患者恢复情况与传统方式的不同。
本研究结果显示在术后早期6 h时静息状态两组患者的疼痛感无明显差异,但活动时微创组明显疼痛感低于对照组,并且活动时膝关节的活动范围也优于传统入路。
ADL量表是评估患者日常生活中完成的自我衣、食、住、行基本自理活动能力[9-10],应用该量表对术后早期患者基本生活能力进行评估,可以更好地为临床护理起到积极指导作用。本研究结果显示,在患者全身麻醉清醒6 h后,微创试验组患者在转移、上厕所等行动能力方面优于对照组。上述结果表明微创入路手术患者术后关节活动恢复得更快、更早,早期的下肢活动能力优于传统手术组,基于快速康复理念的指导,合理运用护理资源,以满足患者生理、心理等方面需求。护理工作上,护士针对微创入路手术的患者术后6 h即可鼓励患者主动的功能锻炼,生命体征许可情况下甚至早下床活动,有利于预防下肢静脉血栓的发生,尽早恢复关节活动度,对行传统入路手术的患者术后6 h的护理工作重点仍是在指导家属完成被动按摩等以被动为主的康复训练,适时鼓励尽早活动,适当辅助镇痛。
总之微创股内侧肌下入路膝关节置换术相比传统入路手术临床效果显着,术后早期有助于患者尽早开展自我功能锻炼,有疼痛程度轻,膝关节活动度恢复快,早期日常生活能力恢复强的优点,对临床护理工作有指导意义,加速快速康复的发展,为快速康复骨科护理制定针对性个体化的护理措施和健康宣教提供依据,使患者更快更满意地回归社会。



