杨琳 丁立 康敏 王世琦

摘要:目的 对比3D-MRI与三维超声两种检查方法在先天性子宫畸形的价值。方法 选择在我院住院的子宫畸形患者41例,其中原发不孕10例,不良孕产史31例,分别行经阴道三维超声及3D-MRI检查,其结果与宫腔镜和 (或)腹腔镜检查结果对照。结果 在41例病例中,纵隔子宫共22例(其中完全性纵隔子宫10例,不全性纵隔子宫12例),双角子宫6例,双子宫双宫颈4例,单角子宫4例,幼稚子宫3例,弓形子宫2例,其中三维超声诊断符合率82.90%,3D-MRI诊断符合率97.60%,两者间差异有统计学意义。结论 3D-MRI较三维超声更能准确地分型诊断,同时提供客观的测量数据,指导手术方案的制订。
关键词:子宫畸形;三维超声;3D-MRI
中图分类号:R816.9 文献标识码:A 文章编号:1006-1959(2017)18-0055-04
Abstract:Objective To compare the value of 3D-MRI and three-dimensional ultrasonography in congenital uterine malformations.Methods 41 patients with uterine malformations were enrolled in our hospital.Among them,there were 10 cases of primary infertility and 31 cases of adverse pregnancy.They were examined by transvaginal three-dimensional ultrasonography and 3D-MRI.The results with hysteroscopy and(or)laparoscopy results were compared.Results In 41 cases,there were 22 cases of mediastinal uterus(including 10 cases of complete mediastinal uterus,12 cases of incomplete mediastinal uterus),6 cases of bilateral uterus,4 cases of double uterine cervix,4 cases of uterine uterus,childish uterus 3 cases,arcuate uterus in 2 cases,including three-dimensional ultrasound diagnosis rate of 82.9%,3D-MRI diagnosis coincidence rate of 97.6%,the difference between the two was statistically significant.Conclusion 3D-MRI is more accurate than three-dimensional ultrasound diagnosis,while providing objective measurement data to guide the development of surgical programs.
Key words:Uterine malformation;Three-dimensional ultrasound;3D-MRI
先天性子宫畸形是女性不孕不育的常见原因,而子宫畸形的不同分型与其治疗方法有着直接的关系。因此,及时诊断子宫畸形并对其进行准确分型对临床的诊断和治疗都具有重要的指导意义[1]。三维超声及3D-MRI均可较好地显示子宫冠位从而判断子宫畸形,但两者间是否存在差异,相关横向对比评价较少,本文对经阴道三维超声、3D-MRI诊断先天性子宫畸形的结果进行比较,评价两种方法的诊断价值。
1资料与方法
1.1一般资料
回顾性分析2012年9月~2014年10月怀疑子宫畸形的患者41例,经宫/腹腔镜证实完全性纵隔子宫10例,不全性纵隔子宫12例,双角子宫6例,双子宫4例,残角子宫2例,单角子宫2例,还有3例无需手术的幼稚子宫和2例弓形子宫,年龄19~37岁,平均年龄(24.1±2)岁。就诊原因:原发不孕10例,不良孕产史31例。所有患者术前均行经阴道三维超声检查及3D-MRI检查。
1.2检查方法
1.2.1经阴道三维超声 应用GE E8三维实时超声诊断仪,使用三维容积探头,频率为5~9 MHz。常规行二维超声检查, 观察子宫的外形轮廓、宫腔形态及卵巢附件,注意宫旁是否有包块,若有包块观察其回声、血流及与子宫的关系。获取满意的二维超声图像后,嘱患者 屏住呼吸,启动3D/4D功能,调节容积取样框至能包括宫腔及宫颈全长,将容积边框靠近,尽量与子宫内膜平行,启动自动扫描,调整X、Y、Z轴使子宫内膜的三维图像清晰显示。然后冻结、存储。观察宫腔形态是否异常,测量相应数据,做出超声诊断。
1.2.2 3D-MRI 使用GE公司生产的1.5T HDx超导磁共振扫描仪,采用体部8通道相控阵线圈,常规扫描采用SE T1WI及T2WI序列,包括矢状面,层厚4 mm,层间距1 mm, Fov:320×320 mm。横断面,层厚4 mm,层间距1 mm,Fov: 320×320 mm及冠状面,层厚4 mm,层间距1 mm,Fov:320×320 mm。主要观察冠状面,观察宫底外形、子宫内膜及卵巢附件周围软组织 情况。3D FIESTA序列采用层厚3 mm,层间距-1.5 mm,FOV:400×400 mm,两位主治以上医师分别作出诊断,当结果不相符时,两者经讨论共同得到结论。
1.3 评判标准
本研究采用美国生殖学会(AFs)分类法[2],将子宫畸形分为七类:Ⅰ类:无子宫、无阴道、幼稚子宫;Ⅱ类:单角子宫,可合并残角;Ⅲ类:双子宫;Ⅳ类:双角子宫;Ⅴ类:纵隔子宫(纵隔达宫颈内口以下称完全纵隔子宫,达宫颈内口以上称不完全纵隔子宫);Ⅵ类:弓状子宫;Ⅶ类:T型子宫。
1.4 统计学分析
将所有病例进行3D-MRI及三维超声诊断结果分别与宫/腹腔镜结果比较,计算每一种检查方法诊断符合率,并按不同类型子宫畸形进行分组,对临床常见的纵隔子宫组诊断符合率行?字2检验,判断两者诊断符合率有无统计学差异,以P<0.05为统计学有差异。
2结果
2.1三维超声、3D-MRI与腹腔镜手术诊断结果
通过三组对比,3D-MRI结果高于其他两组,证明该检查确诊率高,见表1。
2.2 三维超声、3D-MRI诊断先天性子宫畸形符合率
经宫/腹腔镜证实,三维超声术前诊断正确例数34例,误诊7例,诊断符合率82.90%,3D-MRI诊断正确例数40例,误诊1例,诊断符合率97.60%。
2.3图像表现
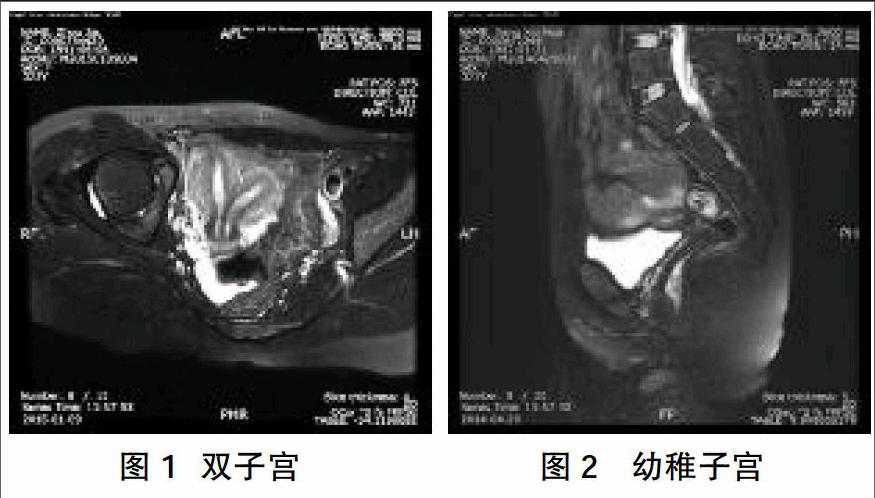
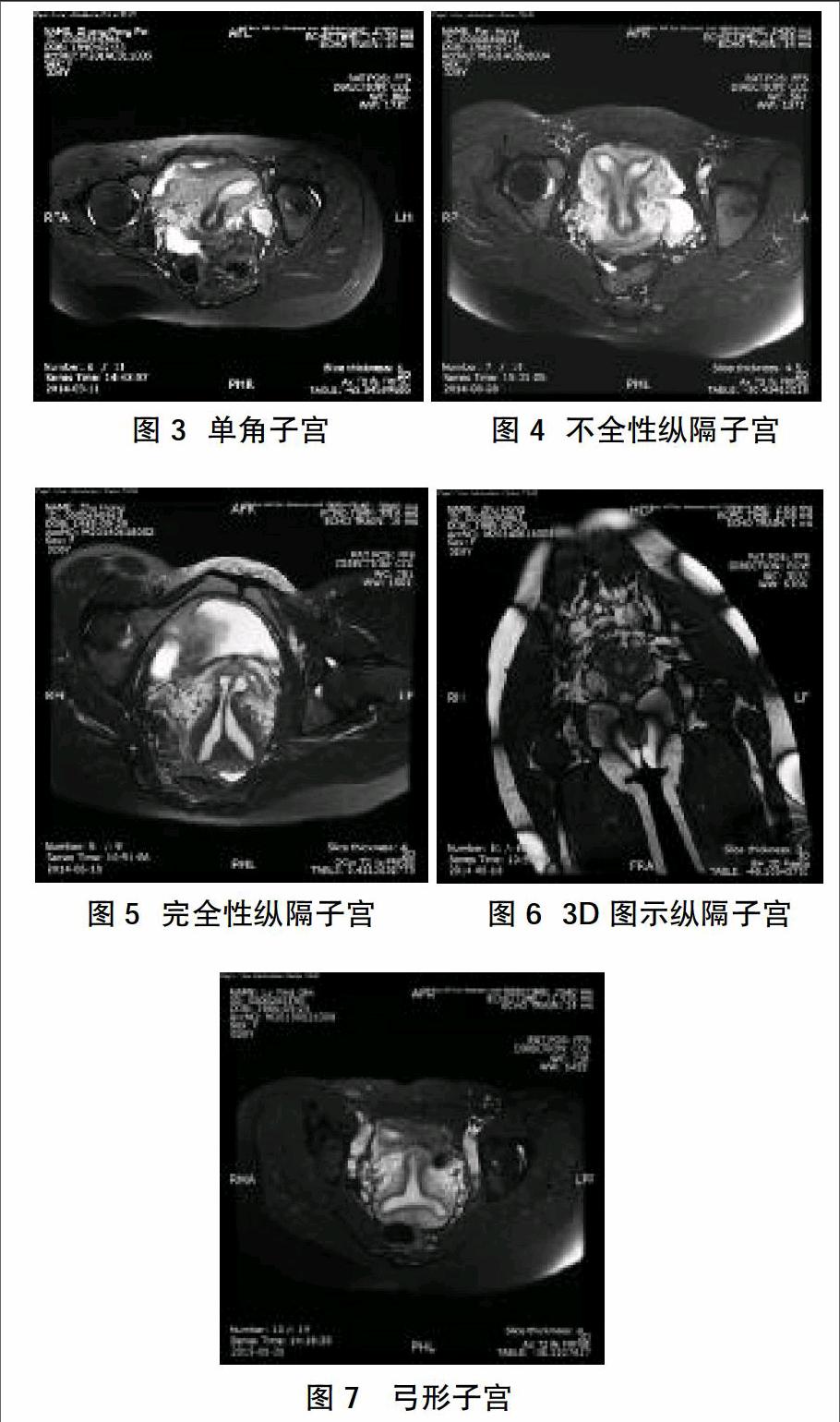
双子宫在冠位表现为分离的两个宫体结构,见图1。幼稚子宫表现为宫体体积明显小,宫体与宫颈比约1:1,见图2。单角子宫表现为子宫偏向盆腔一侧, 内膜形态呈香蕉形,见图3。不全纵隔子宫表现为纵隔未达宫颈内口,宫底较平,见图4。完全性纵隔子宫表现为纵隔达宫颈内口,见图5。3D MRI可从全段显示出整个纵隔子宫形态,见图6。弓形子宫表现为宫底呈弧形凹陷,呈马鞍状,见图7。
2.4分析结果
两种检查方式总的诊断符合率分别为:三维超声82.90%,3D-MRI 97.60%。两者经?字2检验,P<0.05,两者间差异存在统计学意义。在纵隔子宫诊断符合率分别为:三维超声72.70%,3D-MRI 95.50%,P<0.05,两者间差异亦存在统计学意义。
3讨论
3.1 两种检查各自优点
经阴道三维超声检查:在诊断先天性子宫畸形中能较容易获得子宫冠状面,既能显示官腔全貌,又能显示子宫的外形,同时能观察附件宫旁组织,诊断准确率高[1]。且其检查费用低,检查用时短,易被患者接受,成为诊断先天性子宫畸形的首选方法。
磁共振作为另一种无创性的检查方法,软组织分辨率高,能清楚显示宫腔内结构及宫底外观形态,特别是使用3D扫描序列后,通过MPR曲面重建可以完整显示子宫长轴的冠状位以了解子宫内膜、结合带以及双侧宫腔间隔是否含有肌层等情况,从而对不同子宫畸形作出准确的诊断分型[3],并且对子宫并发的其他病变如子宫肌瘤等十分敏感。此外多序列扫描能更加区分病变性质,如阴道积血则在T1WI表现为高信号从而明确诊断, 伴发的囊肿也因各序列信号变化特点从而明确诊断。再次由于3D-MRI扫描层厚较薄,较普通MRI检查更能发现较细微的畸形改变[10]。
3.2两种检查方法在各型子宫畸形对比价值
3.2.1子宫未发育或发育不全 ①先天性无子宫检查时三维超声检查不能探及子宫轮廓,但这种情况仍需进一步MRI检查,因其分辨率更高,更能辨别是无子宫还是幼稚子宫[12]。②幼稚子宫则显示子宫各径线均小;从我们的统计数据来看,3例幼稚子宫两种检查均能准确诊断,从诊断上并无统计学差异, 但MRI可以更好的显示出幼稚子宫的各层结构是否发育形成[16]。
3.2.2 单角或残角子宫 两种检查方式在单角子宫的诊断并无统计学差异,单角子宫均表现为一形态不规则子宫体,类似于一根香蕉的长条状[4]。但存在残角子宫时,本研究中两种检查方式有一定诊断差异,三维超声漏诊1例,究其原因在于残角子宫内多无内膜信号,而且体积较小,三维超声扫查时将其忽略,而 3D-MRI较高的软组织分辨率,能很方便从立体角度将子宫残角显示出来,并从不同切面进行观察,特别是残角内有积血时则可以表现为特征性短T1、长T2信号[4],所以能较好地显示出残角。
3.2.3双子宫 三维超声从冠状位可见两个完全独立的子宫,分别有独立的内膜、宫腔线及外形规则的宫壁。而3D-MRI亦可从冠状位显示出两个完全分离的梭形结构[5]。两种检查方式均能发现形态异常,诊断上并无统计学差异。但3D-MRI能发现部份双宫颈间交通管,并能引导定位细小的宫颈外口,同时双子宫双宫颈畸形可合并阴道斜隔,3D-MRI亦较好地显示出阴道畸形,特别是显示出血上较有特点,对隔后腔积血 、对侧阴道积血、以及内膜异位,以上方面均较三维超声更有优势[6]。因此在复杂畸形病例诊断上,有进一步使用3D-MRI进行诊断的必要。
3.2.4双角子宫 双角子宫是一种常见的副中肾管发育不全造成的对称性子宫发育畸形,其原因为子宫底部融合不全造成。三维超声及3D-MRI均可从冠位示双角子宫子宫外形不规则,宫底部较宽,两个子宫角部之间凹陷,宫底平面呈羊角形 的两个子宫角,宫腔内子宫内膜在宫颈部相互融合,至宫底部相互分离,形成两角状突起,类似“Y”形,但夹角较大[7]。但3D-MRI显示双侧宫腔间隔的肌层结构较有优势,其次在鉴别双角子宫和残角子宫,3D-MRI 能更好地观察子宫内膜和肌层的情况[7],从而有利于两者的区别。
3.2.5纵隔子宫 纵隔子宫为最常见子宫畸形,临床上对有不孕和反复流产的纵隔子宫患者,可在腹腔镜监视下切除纵隔,术后妊娠结局良好[13]。因此确定好分型很有价值[8]。三维超声及3D-MRI示纵隔子宫子宫外形、轮廓与正常子宫相似,宫底部较宽无凹陷。超声可见宫体中央一清晰的与宫壁回声相似的隔状物,自宫底部向宫颈部延伸,达到或未达到宫颈,将子宫分为对称或不对称的两部分,每部分有各自的内膜回声[9]。而3D-MRI示宫腔中央被低信号隔膜分隔,其向下向宫颈延伸。但两种检查方式在诊断分型上有一定差异,3D-MRI更容易观察阴道上段是否有纵隔从而区别出是不全性还是完全性纵隔子宫,本组研究中经手术证实共有22例纵隔子宫,三维超声误将两例双角子宫诊断为不完全性纵隔子宫,四例完全性纵隔子宫诊断为不完全性纵隔子宫就与此相关[14]。但3D-MRI也有1例误诊,将1例双角子宫误诊为不全性纵隔子宫,究其原因,在于患者肠蠕动导致盆腔脏器结构边缘稍显模糊,对于宫底的凹陷显示不确切故未能明确诊断[11]。但两种检查方式从诊断符合率来看,三维超声为72.70%,3D-MRI为95.50%,两者诊断符合率差异有统计学意义。其次在双子宫与完全纵隔子宫的鉴别上,3D-MRI更能从冠位显示双子宫的两个宫腔较散开,两个宫腔形态大小不对称,这些较三维超声更有优势。因此,在发现可疑纵隔子宫时,以笔者的经验再行3D-MRI检查很有必要,曲面重建图可以直观测量全程纵隔的宽度及深度,为进一步治疗方案的制定提供直接证据[15]。
3.2.6弓形子宫 弓形子宫一般不予处理。三维超声及3D-MRI均可从冠状位示两个子宫角部之间弧形凹陷分成两个角部呈蝶状,宫底成弓状或马鞍状。两种检查方式诊断上并无统计学差异。但宫底子宫肌瘤常误诊为弓型子宫,在超声不确定时可进行MRI检查,可见宫底子宫肌瘤形成的弧形凹陷和近宫角处宫底间有一定的夹角[9],与弓型子宫宫底完全顺滑的弧形凹陷稍有差别。
3.2.7 特殊类型子宫畸形 T型子宫多见于其母亲孕期有服用已烯雌酚病史者,引起子宫肌层形成收缩带样发育异常,形成子宫发育不全或子宫增大,呈“T”形改变[9]。本组研究中未能收集到相关病例。
总之,超声因其简便、无创,可以作为首选的初筛方法,在此基础上三维超声成像技术则更加显示子宫整体形态从而提高子宫畸形诊断符合率,但伴发复杂畸形或者合并其他子宫病变如子宫肌瘤,子宫腺肌症时,特别是纵隔子宫术前需要准确测量肌层厚度,纵隔的深度及宽度,则3D-MRI是进一步检查的最佳选择,其图像直观易懂,并不受操作者水平限制,软组织分辨率高,更能发现细微畸形,并能指导子宫畸形手术方案的制定。
参考文献:
[1]张茜,刘影.子宫畸形的分型及比较影像学[J].中国CT和MRI杂志,2014,11(1):108-111.
[2]曹泽毅.中华妇产科学[M].第3版.北京:人民卫生出版社,2014:1430-1436.
[3]王雪珍,田晓梅,于菲,等.3D MRI在先天性子宫畸形诊断中的应用价值[J].中国医学计算机成像杂志,2012,18(5):395-397.
[4]王晓艳,张焱,程敬亮,等.高场MRI诊断先天性子宫发育异常的价值[J].实用放射学杂志,2013,29(4):593-597.
[5]章梦薇,张国福,韩志刚,等.先天性子宫畸形的磁共振诊断价值[J].中国临床医学影像杂志,2012,23(5):335-337.
[6]储彩婷,李文华,李倩倩,等.阴道斜隔综合征的MRI影像表现[J].医学影像学杂志,2014(5):816-819.
[7]梁庆乐.核磁共振诊断双角子宫的应用观察[J].微创医学,2014,9(2):160-162.
[8]章梦薇,张国福,韩志刚,等.纵隔子宫的磁共振诊断[J].实用放射学杂志,2012,28(4):567-569.
[9]张茜,刘影.子宫畸形的分型及比较影像学[J].中国CT和MRI杂志,2014,11(1):108-111.
[10]刘从彬,胡剑峰.磁共振技术对子宫畸形的应用价值[J].现代医用影像学,2016,25(6):1000-1002.
[11]张卓颖,黄群英,孙明华,等.磁共振成像在子宫畸形诊断中的价值[J].生殖与避孕,2016,36(1):69-74.
[12]马喜娟,顾娟,汪秀玲,等.MRI对子宫畸形的诊断及分型价值[J].临床放射学杂志,2013,32(3):376-378.
[13]王丹丹,杨清.子宫畸形矫形术对生育能力和妊娠结局的影响[J].中华腔镜外科杂志:电子版,2015(5):44-47.
[14]谭莉.先天性子宫畸形的三维超声诊断价值探讨[J]. 当代医学,2015(10):74-75.
[15]李海梅,丁宝枝,桑春玉,等.磁共振不同平面成像对子宫纵隔诊断的应用价值[J]. 实用放射学杂志,2014(6):58-61.
[16]Santos X M,Krishnamurthy R,Bercaw-Pratt J L,et al.The utility of ultrasound and magnetic resonance imaging versus surgery for the characterization of müllerian anomalies in the pediatric and adolescent population[J].Journal of Pediatric&Adolescent Gynecology,2012,25(3):181-184.
编辑/李桦



