周高晋,闫 军
(1.新疆医科大学第二附属医院普外科;2.新疆医科大学第七附属医院普外科,新疆乌鲁木齐 830028)
甲状腺癌是临床上的一种常见疾病,其发病机制复杂,至今尚缺乏统一定论,且该病的影响因素多,导致其发病率较高,应引起重视,积极防治[1]。甲状腺癌的常见症状是颈部变粗、出现肿物以及甲状腺质地坚硬、表层不平等,大多数患者会出现声音嘶哑、呼吸困难、吞吐障碍,继而影响吞咽功能,并出现疼痛等不良情况,严重者可引起呼吸衰竭,继而影响患者的生命安全[2]。手术是治疗该病的主要手段,其中腔镜手术为微创术式,具有切口小、并发症少等优势[3]。但有研究发现,腔镜甲状腺切除术不同入路方式的临床效果存在一定的差异性[4]。基于此,本研究就92例甲状腺癌患者的病历资料进行回顾性分析,并对比胸乳入路腔镜甲状腺切除术与全乳晕入路腔镜甲状腺切除术的临床效果,具体如下。
1 资料和方法
1.1 一般资料 选取新疆医科大学第二附属医院2019年5月至2021年5月收治的92例腔镜甲状腺切除术患者,根据不同入路方式进行分组,分为对照组与观察组,每组46例。对照组:男11例,女35例;年龄27~64岁,平均年龄(44.6±7.9)岁;体质量指数(BMI)19~27 kg/m²,平均BMI(23.3±1.7)kg/m²;病程6个月~5年,平均病程(2.8±1.0)年;病灶直径1.0~4.4 cm,平均直径(2.4±0.7)cm;发病侧别:左侧19例,右侧20例,双侧7例。观察组:男10例,女36例;年龄27~65岁,平均年龄(44.4±8.0)岁;BMI 19~27 kg/m²,平均BMI(23.5±1.6)kg/m²;病程6个月~5年,平均病程(2.7±1.1)年;病灶直径1.0~4.4 cm,平均直径(2.5±0.8)cm;发病侧别:左侧18例,右侧20例,双侧8例。对比两组患者的一般资料,差异无统计学意义(P>0.05),具可比性。本研究经新疆医科大学第二附属医院医学伦理委员会批准。纳入标准:①病历资料完整;②经颈部CT检查、穿刺活检或手术病理证实,满足国家医学会制定的甲状腺癌诊断规定[5];④择期手术,符合手术指征;⑤ASA分级为I~II级[6]。排除标准:①甲状腺手术史者;②血液传染性疾病患者;③全身免疫性疾病患者;④主要器官严重疾病患者;⑤凝血功能障碍患者;⑥精神疾病患者;⑦妊娠、哺乳期妇女;⑧麻醉药物过敏者。
1.2 手术方法 对照组:应用胸乳入路腔镜甲状腺切除术。患者取仰卧位,肩部垫软枕;行气管插管全麻。在右侧乳晕左上方作一个约为1 cm的皮丘,另作一个约为1 cm的横向切口,皮下注入膨胀液,逐层分离皮下组织,放置可转换穿刺器并于切口处固定好,置入30°腔镜,建立气腹,腹压为10~12 mmHg(1 mmHg = 0.133 kPa);在双侧乳晕上方作一个约为5 mm的切口,穿刺器以45°角刺入,进入腔镜通道。经右侧切口放置超声刀,经左侧切口放置抓钳,在内窥镜辅助下分离皮下组织,顺颈前肌群浅面分离皮瓣到胸锁乳突肌外缘、甲状软骨下缘,纵向切开颈白线,分离病灶一侧的甲状腺间隙,切掉肿物。使用生理盐水冲洗术野,充分止血,退镜后缝合颈前肌群,在乳晕切口处放置引流管,缝合切口。观察组:应用全乳晕入路腔镜甲状腺切除术。患者取仰卧位,肩部垫软枕;行气管插管全麻。在双侧乳晕处以注水针穿刺到胸骨,注射去甲肾上腺素1 mg+0.9%氯化钠溶液250 mL,于左侧乳晕1点、10点处分别作一个长为1.5 cm的观察孔,放置10 mm Trocar,作0.5 cm的弧形切口,于右侧乳晕1点处作一个长为0.5 cm的切口,分别作为主、副操作孔,并分别置入5 mm Trocar。分别置入腔镜、超声刀、抓钳,建立气腹,腹压为10~12 mmHg;顺颈前肌群浅面分离皮瓣到胸锁乳突肌外缘、甲状软骨下缘,纵向切开颈白线,分离颈前肌群、甲状腺前方间隙,使用超声刀切除甲状腺,术中保护好甲状旁腺、喉返神经。使用生理盐水冲洗术野,充分止血,退镜后缝合颈前肌群,在乳晕切口处放置引流管,缝合切口。
1.3 观察指标 ①术中指标:包括切口长度、手术时间、失血量、淋巴结清扫数目。②术后指标:包括引流量、住院时间。③术后疼痛程度:于术后1周、1个月、3个月进行评价,运用视觉模拟评分法(VAS)进行评估,满分10分,评分越高提示疼痛越强烈[7]。④生活质量:于术前与术后3个月,运用健康调查简表(SF-36)进行评估,包含8个维度,得分越高提示生活质量越好[8]。⑤切口美观度:于术后3个月进行评估,包括VSS评分、POSAS评分。VSS评分:温哥华瘢痕评价量表,满分14分,评分越低提示瘢痕外观越好,即切口美观度越好[9]。POSAS评分:患者与观察者瘢痕评估量表,包括患者评价量表(PSAS)与观察者评估量表(OSAS),前者评分为6~60分,评分越高提示瘢痕越严重;后者评分为5~50分,评分越高提示瘢痕外观越差[10]。⑥并发症发生情况:并发症包括皮下气肿、切口感染、神经损伤,计算总发生率。⑦患者满意度:由患者根据切口情况进行评价,分为满意、一般、不满意,患者满意度=[(满意例数+一般例数)/总例数]×100%。
1.4 统计学分析 运用SPSS 20.0软件,计量资料以(±s)表示,行t检验,计数资料以[例(%)]表示,行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的术中指标对比 观察组患者的出血量少于对照组,差异有统计学意义(P<0.05);两组患者的切口长度、手术时间、淋巴结清扫数目对比,差异无统计学意义(P>0.05)。见表1。
表1 两组患者的术中指标对比(±s )
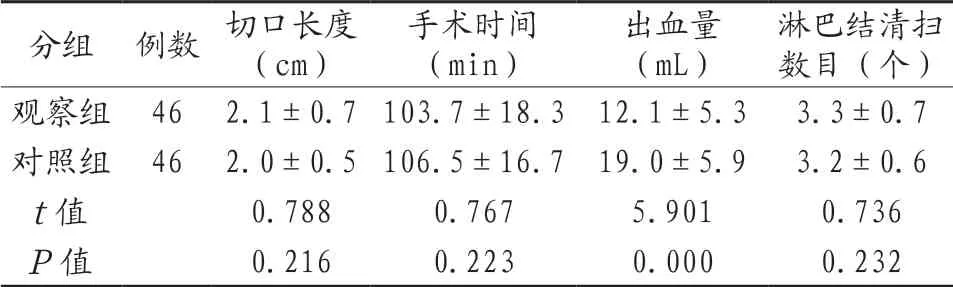
表1 两组患者的术中指标对比(±s )
分组 例数 切口长度(cm)手术时间(min)出血量(mL)淋巴结清扫数目(个)观察组 46 2.1±0.7103.7±18.3 12.1±5.3 3.3±0.7对照组 46 2.0±0.5106.5±16.7 19.0±5.9 3.2±0.6 t值 0.788 0.767 5.901 0.736 P值 0.216 0.223 0.000 0.232
2.2 两组患者的术后指标对比 观察组患者的引流量与住院时间均少于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者的术后指标对比(±s )
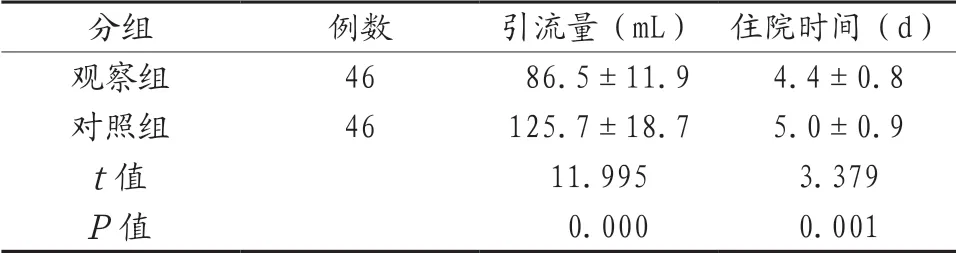
表2 两组患者的术后指标对比(±s )
分组 例数 引流量(mL) 住院时间(d)观察组 46 86.5±11.9 4.4±0.8对照组 46 125.7±18.7 5.0±0.9 t值 11.995 3.379 P值 0.000 0.001
2.3 两组患者的术后疼痛程度对比 观察组患者术后1周、1个月的VAS评分与对照组相近,差异无统计学意义(P>0.05);两组患者术后1个月和3个月的VAS评分均低于术后1周,术后3个月观察组患者VAS更低于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组患者的术后疼痛程度对比(分,±s )
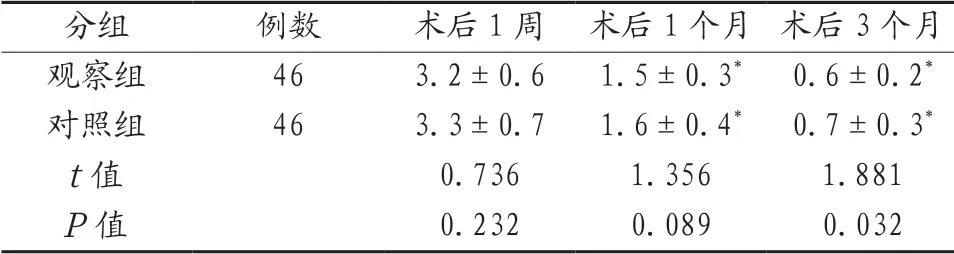
表3 两组患者的术后疼痛程度对比(分,±s )
注:与本组术后1周对比,*P<0.05。
分组 例数 术后1周 术后1个月 术后3个月观察组 46 3.2±0.6 1.5±0.3* 0.6±0.2*对照组 46 3.3±0.7 1.6±0.4* 0.7±0.3*t值 0.736 1.356 1.881 P值 0.232 0.089 0.032
2.4 两组患者的生活质量对比 两组患者术前的SF-36评分对比,差异无统计学意义(P>0.05);两组患者术后3个月的SF-36评分均高于术前,且观察组更高于对照组,差异有统计学意义(P<0.05)。见表4。
表4 两组患者的生活质量对比(分, ±s )
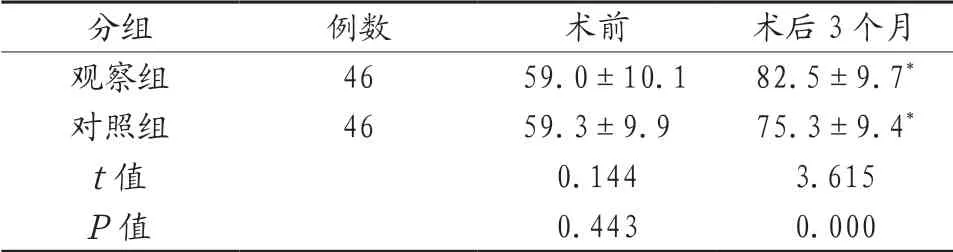
表4 两组患者的生活质量对比(分, ±s )
注:与本组术前对比,*P<0.05。
分组 例数 术前 术后3个月观察组 46 59.0±10.1 82.5±9.7*对照组 46 59.3±9.9 75.3±9.4*t值 0.144 3.615 P值 0.443 0.000
2.5 两组患者的切口美观度对比 观察组患者的VSS评分、PSAS评分、OSAS评分均低于对照组,差异有统计学意义(P<0.05)。见表5。
表5 两组患者的切口美观度对比(分,±s )
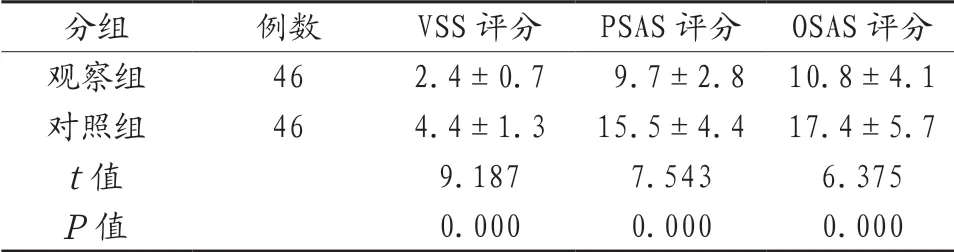
表5 两组患者的切口美观度对比(分,±s )
注:VSS:温哥华瘢痕评价量表;PSAS:患者瘢痕评价量表;OSAS:观察者瘢痕评价量表。
分组 例数 VSS评分 PSAS评分 OSAS评分观察组 46 2.4±0.7 9.7±2.8 10.8±4.1对照组 46 4.4±1.3 15.5±4.4 17.4±5.7 t值 9.187 7.543 6.375 P值 0.000 0.000 0.000
2.6 两组患者的并发症发生情况对比 两组患者的并发症发生率对比,差异无统计学意义(P>0.05)。见表6。

表6 两组患者的并发症发生情况对比[例(%)]
2.7 两组患者的满意度对比 观察组患者的满意度高于对照组,差异有统计学意义(P<0.05)。见表7。

表7 两组患者的满意度对比[例(%)]
3 讨论
甲状腺癌属于临床上一种较为常见的癌症,具有较高的患病率,应及早诊治。目前,该病以手术治疗为主,但因为甲状腺相邻组织的解剖结构复杂,导致甲状腺切除术的操作难度较大。近年来,随着腔镜甲状腺手术越来越成熟,其优势也越来越被认可。其入路方式较多,包括胸乳入路、全乳晕入路等。胸乳入路术中操作时会受到解剖结构的影响(胸骨区皮下组织致密),术后易出现切口部位的瘢痕痉挛、增生,导致切口美观度较差,且术后切口部位可能出现瘙痒感,会严重影响患者的舒适度,继而影响术后恢复及美容效果。相比之下,全乳晕入路的美容效果更好,尤其对于女性患者而言,因为乳房的皮肤较松弛,乳晕也较大,有利于切口瘢痕的隐蔽;且术中操作时能够通过牵拉力增加Trocar的间距,可减少术中器械的碰撞,继而提高操作精确度,减少术中出血量[11-12]。另外,全乳晕入路的局部解剖结构显示清晰,可减轻术中损伤,减少并发症的发生。
本研究结果显示,观察组患者的出血量、引流量及住院时间均少于对照组,且术后3个月的VAS评分、VSS评分、PSAS评分、OSAS评分均低于对照组,SF-36评分高于对照组(均P<0.05),提示观察组患者的手术指标更好,疼痛更轻微,切口更美观,生活质量更高,即全乳晕入路腔镜甲状腺切除术的手术效果优于胸乳入路腔镜甲状腺切除术;本研究结果还显示,观察组的患者满意度高于对照组(P<0.05),提示患者对全乳晕入路腔镜甲状腺切除术的满意度更高,分析原因,与该术式的出血量较少、疼痛轻微,且美观度较好有直接关系。
值得一提的是,全乳晕入路腔镜甲状腺切除术的临床开展时间较短,对手术医师的技术要求高,导致其推广难度较大。另外,因为甲状旁腺、喉上神经、喉返神经处于甲状腺背侧背膜外,位置较深,术中处理腺体深部时,若甲状腺背侧背膜保留不足,则易引起损伤;超声刀的热效应也可能损伤相邻组织,在靠近背侧背膜进行凝结操作时,可能损伤包裹于邻近组织内部的甲状旁腺与神经,因此建议术中操作时尽可能提起腺体,并控制好热凝时间。
综上所述,全乳晕入路腔镜甲状腺切除术的应用效果优于胸乳入路腔镜甲状腺切除术,可减少出血量、引流量及住院时间,减少术后疼痛,提升患者的生活质量与切口美观度,患者满意度高,值得临床推广应用。



