周忠志,黄新灵,熊 武,陈莹莹,蔡 煦,杨双喜,兰宏伟,向聪莲
(湖南中医药大学第一附属医院烧伤疮疡整形外科 湖南 长沙 410007)
不同类型皮瓣用于修复臀骶部深度压疮手术方式选择
周忠志,黄新灵,熊 武,陈莹莹,蔡 煦,杨双喜,兰宏伟,向聪莲
(湖南中医药大学第一附属医院烧伤疮疡整形外科 湖南 长沙 410007)
[摘要]目的:回顾性分析5种不同类型皮瓣用于修复臀骶部深度压疮的手术方法和治疗效果,探讨压疮皮瓣修复的治疗策略和各类皮瓣的优缺点。方法:对123例142处臀骶部深度压疮行皮瓣转移修复术进行回顾性研究,归纳出带蒂局部旋转皮瓣23块、臀大肌肌皮瓣32块、腰臀筋膜皮瓣13块、穿支皮瓣43块、带蒂复合组织真皮瓣31块,共5种臀部皮瓣用于臀骶部深度压疮创面的修复,所有病例随访2月~2年,针对5种不同类型皮瓣从皮瓣设计、切取、转移修复及供区处理等方面进行归纳,提出行之有效的手术方式及方法。结果:一次性成活皮瓣134块,成功率为94.4%;术后出现切口裂开皮瓣5块,血运障碍皮瓣2块,皮瓣下血肿1块。所有出现并发症的压疮创面皮瓣经二期缝合后完全愈合。所有病例随访2月~2年,发现压疮愈合后组织深部积液1例,其余病例皮瓣形态功能良好,耐磨耐压,未发生破溃。结论:深度压疮修复以皮瓣填充效果最佳,皮瓣手术应遵循个体化原则,保障血运,预防并发症,方能使得手术成功更有保障。
[关键词]皮瓣;创面修复;深度压疮;手术;臀骶部;回顾性研究
压疮是截瘫、痴呆、昏迷、体弱长期卧床患者常见并发症之一。此类患者感觉运动丧失,机体代谢异常,无法自主活动,血液循环障碍,在压力、剪切力、摩擦力等因素作用下,皮肤及皮下组织局部缺血缺氧进行性坏死形成溃疡[1]。深度压疮是指压疮临床分期中的Ⅲ、Ⅳ期压疮。臀骶部压疮在长期卧床患者中最常见,易受粪便污染导致多重病原菌感染,发现不及时或处理不当易导致压疮创面进一步加深加重,入院就诊时多表现为深度压疮[2]。深度压疮需手术治疗,传统手术修复方式是以带蒂局部旋转皮瓣覆盖以达到修复压疮创面的目的,随着临床实践和经验地不断积累,出现了以肌皮瓣修复压疮创面之传统经典的手术修复方式。近年来随着对腰骶臀部解剖的深入了解和外科医生的临床实践的不断丰富,筋膜皮瓣和穿支皮瓣已广泛应用于修复臀骶部深度压疮。我科在深入解剖分析、文献总结和大量临床实践的基础上,提出带蒂复合组织真皮瓣填充修复深度压疮,临床效果满意。我科于2013年4月至2015年3月收治123例压疮患者,142处臀骶部压疮创面,针对患者的体质不同及压疮的具体情况,采取个性化手术治疗方案,运用不同类型皮瓣修复不同压疮创面。现进行回顾性研究,探讨臀骶部压疮临床治疗策略。
1 资料和方法
1.1临床资料
本组123例臀骶部压疮患者,共142处深度压疮创面。其中骶尾部深度压疮创面52处,坐骨结节深度压疮创面76处,股骨大转子深度压疮创面14处。一个部位单发深度压疮107例,同时出现两个部位深度压疮13例,同时出现三个部位压疮3例。其中截瘫患者66例,老年痴呆患者39例,体弱卧床患者等其它患者18例。其中男性64例,女性59例;年龄27~92岁,平均65岁;病程1月~18年,平均9.2个月。压疮直径2~15cm,平均(9.6±3.4)cm,深度1.8~12cm,平均(5.5±1.0)cm。大多数压疮深达骨膜表面,所有压疮均处于坏死溃疡期,创面均感染较重。
1.2手术方法
本组123例深度压疮患者,入院后完善常规检查,同时行盆腔CT或MRI检查了解软组织坏死层次及范围,有无盆腔感染。经前期一次或多次清创负压封闭引流治疗,同时改善机体营养状况,纠正异常生理生化指标,最终通过皮瓣转移手术修复压疮创面,共完成皮瓣手术5类,共142块皮瓣。其中带蒂局部旋转皮瓣23块、臀大肌肌皮瓣32块(其中单侧臀大肌皮瓣21块,双侧臀大肌皮瓣11块)、腰臀筋膜皮瓣13块、穿支皮瓣43块、带蒂复合组织真皮瓣31块。术前利用多谱勒超声血流仪测定压疮创面周围皮肤血管分布、血流状态、口径大小,术中充分利用并保护好创周的血管以确保皮瓣血运。创面封闭后术区常规打包或通过负压封闭引流保护创面,促进创面愈合。术后加强抗感染及营养支持治疗,严密观察术区引流情况,并及时拔出引流管,避免术区受压。
2 结果
142处深度压疮创面均通过皮瓣转移修复,皮瓣完全成活134块,均一次性修复成功,成功率为94.4%;术后出现皮瓣感染或皮下脂肪液化切口裂开5块,出现血运障碍致切缘愈合不良或皮瓣部分坏死2块,皮瓣下血肿1块。所有出现并发症的压疮创面皮瓣拆除部分缝线后清创换药,经二期缝合后压疮创面完全愈合。所有病例随访2月~2年,除1例压疮创面修复术后1月出现深部积液外,其余皮瓣形态功能良好,耐磨耐压,未发生破溃。
3 讨论
3.1臀骶部深度压疮创面的特点及其修复方式的选择
3.1.1臀骶部深度压疮创面的形成机制及其特点:压疮的发生往往伴有局部感觉的缺失,从而造成机体对伤害性刺激无防御性反应降低;同时局部肌肉和血管失去神经支配,其舒缩功能丧失导致局部组织相对缺血,血液中纤维蛋白溶解力下降,血栓形成进一步加重组织缺血缺氧,皮肤耐受力下降,在压力、剪切力和摩擦力的持续作用可导致皮肤及皮下组织液化坏死[3]。外界病原菌乘虚而入,导致局部感染,进而波及周边组织,导致压疮的范围及深度进一步扩大加深,尤其是臀骶部的压疮,容易受到粪便和尿液污染,往往表现为多重细菌感染,持续坐卧受压导致其发生发展速度较快[4]。臀骶部的压疮一旦发生处理不当极易从浅度压疮(压疮临床分期中的Ⅰ、Ⅱ期压疮)转变成深度压疮;又由于臀骶部相对比较隐蔽,皮肤有病变不易被发觉,甚或发现压疮时已然变成深度。
深度压疮的特点是皮肤和皮下组织已出现坏死,损伤范围较大、损伤层次较深,且具有一定隐匿性[5]。臀骶部压疮往往损伤到骨面,甚或出现骨质破坏。压疮周边皮下脂肪组织多液化,部分肌肉出现变性甚至坏死,局部脓腔形成,其对应的皮肤往往呈游离状态,形成一个外径小内径大呈烧瓶状的“窟窿”。骶尾部深度压疮渗液较多,导致机体大量的营养成分从压疮创面中流失,深度压疮患者往往表现为低蛋白血症及严重贫血,这给后期的修复增加了难度。
3.1.2臀骶部深度压疮创面修复方式的选择:到目前为止创面的修复依旧是通过皮瓣或皮片移植两种经典的修复方式。皮片因其较薄,真皮层较少,缺乏皮下脂肪等软组织,修复创面时虽然容易存活,但不耐磨耐压,用于压疮形成部位,尤其是需坐卧受压的臀骶部压疮的修复不可取。皮瓣因其保留了皮肤的完整性,同时还附带有皮下脂肪,甚或筋膜肌肉等软组织,覆盖填充压疮“窟窿”,创面愈合后耐磨耐压,手术远期效果可靠。皮瓣转移手术修复压疮创面成为目前压疮最主要的修复方式[6]。随着临床实践地不断丰富和临床经验地不断积累,臀骶部压疮皮瓣修复手术已从传统的带蒂局部旋转皮瓣,发展到后来的臀大肌肌皮瓣和腰臀筋膜皮瓣,以及现在应用于临床的穿支皮瓣和带蒂复合组织真皮瓣。
3.1.3个体化皮瓣手术原则在臀骶部深度压疮创面中的应用:现代医学对手术的要求已经从最初的创面修复或病灶去除,发展到目前的达到功能康复和形体美观的和谐统一。患者的个体差异较大,往往一种治疗方案或一种手术方式达不到治疗的目的和收获满意效果,这就要求临床工作者在临床实践中具有个体化医疗的意识,并付诸于临床诊疗中。就臀骶部压疮修复而言,压疮发生的具体部位,形状大小,深浅各异,这些因素的存在都要求手术医生在压疮修复手术中充分考虑患者的具体情况,有针对性地设计出个体化皮瓣,在确保皮瓣存活的前提下达到形体美观和功能康复的双重目的。臀骶部压疮患者中以截瘫患者最为多见,此类患者有清醒的意识,仍期待和憧憬着健康幸福的生活,个体化皮瓣手术修复压疮创面能使患者术后增加自信,生活质量得到提高。
3.2臀骶部深度压疮创面不同皮瓣手术的适应证及其特点
3.2.1带蒂局部旋转皮瓣:带蒂局部旋转皮瓣又叫邻近皮瓣,是取自缺损邻近部位的皮瓣,从创面边缘向创面邻近部位做一个或数个补充切口,将切口内的皮肤及皮下脂肪做潜行剥离,形成一个或数个带蒂皮瓣,将此带蒂皮瓣旋转至创口内覆盖创面。带蒂局部旋转皮瓣适应于软组织缺损的新鲜创面,骨、肌腱、神经、血管等重要组织暴露创面移植,及基地创面瘢痕组织过多,游离植皮生长困难或游离植皮失败后[7]。带蒂局部旋转皮瓣用于压疮创面的修复,通常适用于Ⅲ期压疮创面的修复。Ⅲ期压疮创面失去全层皮肤组织,皮下脂肪组织部分坏死,其深度不太明确,可能有潜行和窦道,但骨、肌腱或肌肉尚未暴露[8]。本组23块带蒂局部旋转皮瓣用于修复Ⅲ期压疮创面,出现皮瓣尖端坏死2例,后再次手术缝合后压疮创面得以愈合;带蒂局部旋转皮瓣切取时受到长宽比例的限制,易出现尖端坏死,切取范围相对较局限,但保留了深部的筋膜及肌肉组织,为日后压疮再发修复储备条件。
3.2.2臀大肌肌皮瓣:臀大肌是臀部最大的菱形肌,其主要营养血管为臀上动脉和臀下动脉,两者在肌肉内有丰富的吻合,属双血管型皮瓣,故而可形成多种形式的臀大肌皮瓣。臀大肌肌皮瓣主要用于臀骶部深度压疮的修复,是臀骶部深度压疮修复的一个经典的手术。臀大肌是人体最厚的一块肌肉,其血供丰富,是深度压疮创面填充的良好材料。术后可形成一个柔软的皮下脂肪肌肉垫,可承受较大的压力,可有效地避免压疮复发。同时臀大肌肌皮瓣因其有良好的可作旋转轴的血管蒂,可大幅度旋转移动,可满足臀骶部大面积深度压疮的修复。臀大肌肌皮瓣的分离在肌间隙内进行,易分离,出血少,术后粘连少。本组例中切取单侧臀大肌皮瓣21块、双侧臀大肌皮瓣11块修复臀骶部压疮创面,出现皮瓣下血肿1例,经拆开止血后再次缝合得以完全修复创面。臀大肌肌皮瓣切取时因其肌肉组织血运丰富,止血困难,易出现皮瓣下血肿,但填充修复巨大深度压疮,供区无需植皮。
3.2.3腰臀筋膜皮瓣:腰臀筋膜皮瓣是指带有腰臀部深筋膜血管网的皮瓣。腰动脉自腹主动脉发出后,经腰椎横突间发出后支和后外侧支,进入骶棘肌及其浅层皮肤,两侧后支之间有丰富的吻后支构成腰部筋膜瓣的应用解剖基础。臀部筋膜皮瓣的血供来源则更多,包括臀大肌,臀中肌的肌皮动脉的筋膜皮肤穿支,肌间隙筋膜皮肤穿支,第三至第五腰动脉后支,骶外侧动脉的分支和阴部内动脉的分支等;其中以臀上下动脉发出的筋膜皮肤穿支最重要[9]。压疮皮瓣修复仍可能出现复发,如果无视压疮具体情况直接使用臀大肌肌皮瓣修复压疮创面,会给复发压疮后期的处理带来困难。根据深筋膜和骨骼肌的解剖层次特点,在处理相对面积较大且没有明显炎症或较大死腔的压疮时,与其选择臀大肌肌皮瓣,不如选择腰臀筋膜瓣,后者为日后压疮再发修复提供方便。本组例腰臀筋膜皮瓣13块用于修复臀骶部深度偏浅且面积较大的压疮,血供良好,皮瓣切取容易,转移方便。但其深部抗感染能力差,易出现深部感染,脂肪液化,本组例出现了3例脂肪液化,切口裂开感染,经二期缝合方得已修复创面。故临床应用腰臀筋膜皮瓣时需严格把握其适应证。
3.2.4穿支皮瓣:穿支皮瓣是指以管径细小(0.5~0.8mm)的皮肤穿支血管供血的皮瓣,应隶属于传统的轴型皮瓣,是传统轴型皮瓣在小型化、精细化、薄型化和微观化方面的新发展[10]。臀骶部穿支皮瓣分为肌间隔穿支(筋膜)皮瓣和肌皮穿支皮瓣两种类型。经研究发现,在整个臀区有20~25条肌肉筋膜皮肤穿支和肌间隙筋膜皮肤穿支,血管的口径在1~1.5mm,行程3~8cm。术中用超声多普勒探测臀区血管能很方便快捷找到可用作血管蒂的穿支血管。术中应用美蓝标记最明显穿支点,测量压疮创面大小,以穿支点为轴心,设计出皮瓣范围。术中应从外周向压疮创面逐渐分离并确认穿支血管蒂,保留1~2支穿支血管蒂,蒂部可以保留肌袖,便于保护穿支血管蒂(图1A);供区可直接缝合(图1B)。
根据压疮部位及其大小不同,笔者在临床实践中灵活运用单纯带蒂穿支旋转(移位)皮瓣和岛状(推进或转位)皮瓣这两种类型的穿支皮瓣修复压疮创面。前者设计切取灵活且方便,血供有保障,基本不损伤臀部,出血少,成功率高;但其旋转角度不可过大(最大可达180°),与压疮创面缝合后仍可能存在一定的张力,因而该类皮瓣不适合较大创面的深度压疮[11]。在临床工作中笔者通常将皮瓣用于坐骨结节处形成的创面较小的压疮。与前者相比后者皮瓣旋角度较大(最大可达360°),缝合于深度压疮创面后一般不会出现张力,对血管和神经的损伤轻,可最大程度减少对供区的功能损伤;然而该皮瓣切取相对复杂,皮瓣至少携带3条穿支,手术风险高,最易出现皮瓣部分坏死。本组例中出现1例皮瓣下感染,经换药引流处理后得以愈合。术中一定要避免穿支血管受损,确保皮瓣血供,方能使手术一次性成功。
与前面三种传统皮瓣相比,穿支皮瓣具有以下优点[12]:①保留供血的血管,血流丰富,质地柔软而富有弹性,抗压性好;②设计灵活,顺应性好,可做较大范围的转移且不影响皮瓣血运,故而可用来修复较大压疮;特别是对于直径超过10cm的巨大型压疮,若做一侧皮瓣则不足以修复,同时使用两侧臀部的该皮瓣修复,对称性和外观较好;③与臀大肌肌皮瓣相比,穿支皮瓣不损伤供区肌肉及主要血管和神经,保全臀大肌功能,不影响髋关节稳定性;④切取更简单、手术时间更短、成功率更高、更经济适用且远期效果更好(图1C)。

图1 穿支皮瓣修复臀骶部压疮创面
3.2.5带蒂复合组织真皮瓣:带蒂复合组织真皮瓣移植修复深度压疮创面是指将穿支皮瓣或肌皮瓣去掉表皮和部分真皮后用以填充压疮所形成的“窟窿”,其表面仍然要通过临位皮瓣覆盖封闭创面(图2A)。带蒂真皮组织复合瓣移植时保留了与机体相连的蒂端可提供血运,维持其正常的物质代谢和能量代谢,故其成活率高、抗感染能力强。又由于真皮内有大量的毛细血管网,这些血管网内皮细胞在受区血供良好的情况下可以成功地再生形成新的血管网。Converse于1975年通过动物实验研究证实皮肤移植时血管吻合发生在术后第一个48h内。从理论上分析,良好血供情况下术后4d就有新的血管形成。故带蒂真皮组织复合瓣移植后,只要供区血运良好,很快能与周边组织建立新的供血血管网,为手术成功提供强有力的保障。本组例中出现1例皮瓣下感染,经敞开引流换药处理后二期缝合而得以愈合。1例压疮修复创面术后1月积液,考虑为压疮局部感染积液所造成的。为避免此种情况发生,术前要控制好创面感染;术中彻底清创,带蒂真皮组织复合瓣与周边组织逐层缝合消除死腔,放置引流管;术后用强有力的抗生素防治感染发生。
臀部带蒂真皮组织复合瓣手术设计和切取时需注意以下要点[13]:①要选取在无感染无水肿,皮下血运良好的健康皮肤区域设计皮瓣;②要位于压疮的周边皮肤,大小尺寸要合适,通过基底蒂端轴形转移可以填充压疮创底(图2B);③要尽量选择在有血管穿支的部位;④要去掉表皮,留下真皮及皮下组织;⑤要保留支配真皮复合组织瓣的血管,避免其受损;⑥术中术后要避免蒂部扭转,真皮瓣过分牵拉或受压;⑦带蒂真皮组织复合瓣要保留部分肌肉组织;⑧填充后的真皮复合组织瓣要与压疮创面基底逐层缝合,放置引流管。
与前面三种传统皮瓣相比,带蒂真皮组织复合瓣具有以下优点:①带蒂真皮组织复合瓣具有一定的弹性,移植填充深度压疮创面后血供有充分的保障,轻微受压不易发生缺血缺氧障碍,故不易发生组织坏死和压疮的再次形成;②带蒂真皮组织复合瓣填充压疮创底后消灭了深度压疮清创后所形成的“窟窿”,避免了局部带蒂旋转皮瓣或穿支皮瓣覆盖修复压疮创面后皮瓣下死腔的形成而积血积液引发感染;③填充后的带蒂真皮组织复合瓣占据着一定的空间,避免肉芽组织过分生长而形成皮下瘢痕而影响臀部外形及功能;④带蒂真皮组织复合瓣是取自自身组织的移植物,术中易得,且无免疫排斥反应(图2C)。
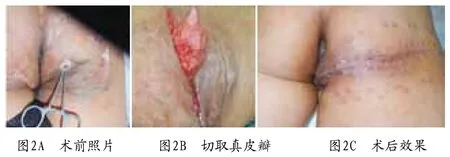
图2 臀部带蒂真皮组织复合瓣修复坐骨结节压疮创面
3.3臀骶部深度压疮创面皮瓣修复手术并发症预防
3.3.1臀骶部深度压疮创面皮瓣修复常见并发症原因分析:臀骶部压疮创面皮瓣修复局部常见的并发症主要是创面二次感染、皮瓣血运障碍、贫血和低蛋白血症等方面[14]。压疮创面二次感染主要是被粪便和尿液再次污染,导致混合细菌感染,创面组织持续性坏死,肉芽组织生长欠佳。皮瓣血运障碍出现的原因是多方面的,主要是术中供给皮瓣的穿支血管受损供血不足、术后皮瓣蒂端受压、切口缝合过紧过密等方面。贫血和低蛋白血症主要是由于大量的营养物质从压疮创面中丢失所致。
3.3.2臀骶部深度压疮创面皮瓣修复并发症的预防:为预防压疮皮瓣修复并发症的发生,使得转移皮瓣能顺利存活,除输血输入白蛋白对症支持治疗纠正贫血和低蛋白血症和术前探查穿支血管的位置及走向,术中彻底清除创面坏死组织,避免穿支血管受损,术区逐层缝合避免死腔形成等必要的举措外[15]。笔者还采取另一举措有效地降低了并发症的发生。笔者发现臀骶部压疮一旦受到二次感染,很容易出现皮下脂肪液化,皮下空洞形成,造成切口裂开手术失败。为有效避免这种情况发生,创口缝合后皮瓣区局部打包并安装负压封闭引流装置。这一方面使得皮瓣与基底的连接更为紧密,进一步避免死腔形成造成而皮下积液,另一方面隔绝了外界的尿液和粪便,有效地避免的二次感染地发生。皮瓣打包和安装负压装置时仅限于皮瓣的中端和远端,同样要避免皮瓣蒂端受压。负压不可过大,以10~20kPa为宜,负压过大压迫血管同样易造成皮瓣缺血坏死。
4 结论
臀骶部深度压疮修复难度大,并发症多,临床治疗相当棘手。压疮创面所形成的“窟窿”以皮瓣手术填充效果最佳。而设计切取臀部皮瓣应具体问题具体分析,遵循个体化原则,以求达到美观和功能的和谐统一。穿支皮瓣和带蒂复合组织真皮瓣在压疮“窟窿”填充方面具有独特优势,值得临床推广。在转移皮瓣血运有保障的前提下,最大程度预防并发症的发生,方能使皮瓣的存活及其具备耐磨耐压的功能更有保障。
[参考文献]
[1]王银花,江华容.压疮形成机制及预防对策的研究现状[J].护士进修杂志,2013, 28(22):2028-2030.
[2]苏振国,金国明,张长丹.负压封闭引流术联合臀大肌上部肌皮瓣转移术修复骶尾部压疮的应用[J].中国卫生产业,2012, 44(17):125-126.
[3]Faure M.Pressure sore, Etiology,physiopathology,prevention [J].Rev Prat, 1992,42(7):929-930.
[4]钱林枫,聂勇.负压封闭引流治疗Ⅲ度臀部压疮创面30例疗效分析[J].武警医学,2016, 27(1):2779-80.
[5]郝岱峰,李涛,冯光,等.改良封闭式负压联合推进皮瓣修复髋部皮肤深度压疮[J].中华损伤与修复杂志(电子版),2013, 8(6):32-34.
[6]Moullot P, Philandrianos C,Casanova D.Resurfacing of an ischial and trochanteric recurrent pressure sore by a pedicled fasciocutaneous anterolateral thigh flap[J]. Ann Chir Plast Esthet, 2014,59(5):368-372.
[7]杨建秋,廖和根,吴继炎,等.臀部皮瓣修复骶部压疮的体会[J].浙江创伤外科,2011,16(4):532-533.
[8]秦亚玲,严玉梅.烧伤翻身床在截瘫患者Ⅲ~Ⅳ期压疮局部皮瓣转移术后的应用[J].齐鲁护理杂志,2009,15(24):46.
[9]林涧,吴春,侯春林,等.腰臀穿支筋膜皮瓣移位修复骶尾部压疮[J].中国修复重建外科杂志,2009, 23(1):124-125.
[10]周忠志,黄新灵,舒巍,等.臀部穿支皮瓣在褥疮修复中的应用[J].中国美容医学,2010,19(8):1127-1129.
[11]Lin CH, Ma H.Perforator-based fasciocutaneous flap for pressure sore reconstruction[J].J Plast Surg Hand Surg,2012,46(6):430-433.
[12]笪向东,宁金龙,蔡志稳,等.应用双侧臀上动脉穿支岛状皮瓣修复骶尾部巨大压疮[J].中国美容医学,2013,22(1):125-127.
[13]黄新灵,周忠志,熊武,等.臀部带蒂真皮复合组织瓣在压疮修复中的临床应用价值[J].中国美容医学,2015,24(11):14-17.
[14]Yang CH, Kuo YR,Jeng SF,et al. An ideal method for pressure sore reconstruction: a freestyle perforator-based flap[J].Ann Plast Surg,2011,66(2):179-184.
[15]蔡东华,杜叶芳,华凝尊.负压封闭引流联合臀大肌皮瓣移植治疗截瘫骶尾部深度压疮的护理[J].南通大学学报(医学版),2014,34(6):523-524.
编辑/张惠娟
Selection on operation mode of different types of skin flap in the repair of deep gluteal-lumbosacral pressure sore
ZHOU Zhong-zhi,HUANG Xin-ling,XIONG Wu,CHEN Ying-ying, CAI XI, YANG Shuang-xi,LAN Hong-wei,XIANG Cong-lian
(Department of Burn and Plastic Surgery,The First Affiliated Hospital of Hunan University of Chinese Medicine, Changsha 410007,Hunan,China)
Abstract:Objective To discuss the treatment strategies of flap repair for pressure scores and the advantages and disadvantages of each kind of skin flap through a retrospective analysis on surgical methods and curative effects of 5 different types of skin flap in the repair of deep gluteal-lumbosacral pressure score. Methods A retrospective analysis was carried out on 123 cases of patients with flap repair for deep gluteal-lumbosacral pressure score (142 sites), and a total of 5 kinds of hip flap were concluded applied in the repair including 23 local rotational pedicle flaps, 32 glutes maximums myocutaneous flaps,13 lumbar-glutealfascia flaps,43 perforators flaps, and 31 pedicle dermal flaps of composite tissue. All cases were followed up for 2 months to 2 years.We concluded the data of the 5 kinds of skin flaps from design, incision, transfer and repair to donor area treatment,and put forward effective operation mode and methods. Results A total of 134 flaps were survived, with the success rate of 94.4%; 5 flaps appeared incision rupture after operation,2 flaps had blood supply disorder and 1 flap had subflap hematoma. All the flaps with complications were completed healed after secondary suture. All cases were followed up for 2 months to 2 years.1 patient was found effusion deep in the tissues after pressure score healing, while the other cases were all well recovered with flaps good in shape and functions,without rupture. Conclusion Skin flap filling has the best effects for the repair of deep pressure score, and the surgery should be individualized.Guaranteeing the blood supply and preventing complications are the guarantee of successful operations.
Key words:skin flap;wound healing;deep pressure sore;operation;gluteal-lumbosacral ;retrospective study
[中图分类号]R622
[文献标志码]A
[文章编号]1008-6455(2016)05-0028-05
通信作者:黄新灵,主治医师,E-mail:3z_cl@163.com
[收稿日期]2016-03-09 [修回日期]2016-05-03



