张喆 潘华 吕振梅 李莉 衣明纪 宋爱琴
[摘要] 目的 探讨血液中25羟维生素D3[25-(OH)D3]水平与患儿急性感染性疾病的关系。方法 选取我院2021年10月—2022年5月收治的急性感染性疾病患儿114例,根据患儿感染程度分为一般感染组71例和脓毒血症组43例,同时选取我院小儿外科同期收治的非感染性疾病患儿71例作为对照组。每组患儿再分为婴儿期(<1岁)、幼儿期(1~3岁)、学龄前期(4~6岁)、学龄期(7~14岁)不同年龄段,比较各组不同年龄段患儿血液中25-(OH)D3水平。结果 脓毒血症组患儿血清中25-(OH)D3不足及缺乏者显着高于一般感染组和对照组(χ2=22.843,P<0.05),一般感染组与对照组比较差异无显着性(P>0.05)。一般感染组、对照组学龄前期、学龄期患儿血清中25-(OH)D3水平显着低于婴儿期、幼儿期(P<0.05),学龄前期与学龄期、婴儿期与幼儿期之间进行比较,差异均无显着性(P>0.05)。脓毒血症组各年龄段患儿血清25-(OH)D3水平差异无显着性(P>0.05)。不同年龄段的各组患儿比较,脓毒血症组患儿血清中25-(OH)D3水平显着低于一般感染组及对照组(F=7.150~58.410,P<0.05),一般感染组与对照组比较差异无显着性(P>0.05)。结论 脓毒血症患儿血液中25-(OH)D3水平与年龄无明显相关性,但急性感染性疾病患儿血液中25-(OH)D3水平越低,脓毒血症罹患率越高,对急性感染性疾病患儿应尽早进行25-(OH)D3干预。
[关键词] 骨化二醇;感染;脓毒症;影响因素分析;儿童
[中图分类号] R726.3 [文献标志码] A
[ABSTRACT] Objective To investigate the association between blood 25-hydroxyvitamin D3 [25-(OH)D3] level and acute infectious diseases in children. Methods A total of 114 children with acute infectious diseases who were admitted to our hospital from October 2021 to May 2022 were enrolled, and according to the severity of infection, they were divided into common infection group with 71 children and sepsis group with 43 children. At the same time, 71 children with non-infectious diseases who were admitted to Department of Pediatric Surgery in our hospital during the same period of time were enrolled as control group. According to age, each group was further divided into infancy (<1 year), young childhood (1-3 years), preschool (4-6 years), and school-aged (7-14 years) groups, and the serum level of 25-(OH)D3 was compared between different age groups. Results Compared with the common infection group and the control group, the sepsis group had a significantly higher proportion of children with insufficiency or deficiency of serum 25-(OH)D3 (χ2=22.843,P<0.05), but there was no significant difference between the common infection group and the control group (P>0.05). In the common infection group and the control group, preschool and school-aged children had a significantly lower serum level of 25-(OH)D3 than the children in infancy and early childhood (P<0.05), but there was no significant difference between preschool and school-aged children and between the children in infancy and those in early childhood (P>0.05). In the sepsis group, there was no significant difference in serum 25-(OH)D3 level between different age groups (P>0.05). Comparison of children with different ages showed that the sepsis group had a significantly lower serum level of 25-(OH)D3 than the common infection group and the control group (F=7.150-58.410,P<0.05), but there was no significant difference between the common infection group and the control group (P>0.05). Conclusion There is no significant correlation between serum 25-(OH)D3 level and age in children with sepsis. For children with acute infectious diseases, the incidence rate of sepsis tends to increase with the reduction in the serum level of 25-(OH)D3, and therefore, 25-(OH)D3 intervention should be performed for children with acute infectious disease as soon as possible.
[KEY WORDS] Calcifediol; Infections; Sepsis; Root cause analysis; Child
儿童感染性疾病是临床常见疾病之一[1],具有起病急、发展快的特征,若治疗不及时,易引发不良后果[2-3]。其中脓毒血症以引起感染者全身性炎症反应为特征,已成为影响全球新生儿和儿童的常见且致命的疾病[4]。流行病学统计显示新生儿和儿童脓毒症的死亡率为1%~5%,严重脓毒症的死亡率高达9%~20%[5]。儿童血液中维生素D缺乏已经成为全球的公共健康问题[6-7]。美国一项流行病学调查显示,2001—2004年约50%的1~5岁儿童和70%的6~11岁青少年存在血液中维生素D不足和缺乏[8]。2021年国内的一项Meta分析结果显示,中国儿童血液中维生素D缺乏率为27.9%,不足率为31.6%[9]。维生素D是对儿童生长发育至关重要的营养物质,血液中维生素D除调节钙磷代谢、维持骨骼健康的经典作用外,还具有重要的调节免疫和抗感染作用。儿童血液中维生素D不足会导致机体防御能力下降,是影响感染性疾病预后的主要因素之一[10]。研究显示,健康儿童血液中维生素D水平与年龄明显相关,随着年龄增长血液中维生素D水平逐渐下降[11],但关于感染性疾病患儿血液当中维生素D水平与年龄的相关性研究报道较少[12-13]。本研究通过检测急性感染性疾病患儿血清中25-(OH)D3水平,探讨患儿血液中25-(OH)D3水平与年龄及感染严重程度的关系,为探讨维生素D制剂在急性感染性疾病患儿病程中的临床干预时机提供指导和依据。
1 对象与方法
1.1 研究对象
选取我院2021年10月—2022年5月收治的急性感染性疾病患儿114例,依据感染严重程度不同分为一般感染组71例和脓毒血症组43例,脓毒血症的诊断参考《儿童脓毒性休克(感染性休克)诊治专家共识(2015版)》中的标准[14],一般感染的诊断参考《实用儿科学》第8版中非重症急性呼吸道感染诊断标准[15];同时选取我院小儿外科同期收治的非感染性疾病患儿71例为对照组。所有患儿纳入标准:年龄28 d~14岁。排除标准:①患有血液系统恶性肿瘤、自身免疫性疾病、免疫缺陷性疾病者;②患有结核病者;③患有慢性肝肾疾病、消化道畸形者;④近1月内有维生素D、钙剂、糖皮质激素(>1周)、抗癫痫药物服用史者,或长期使用免疫抑制剂者;⑤近1月内有血液透析史者。
记录患儿年龄、身高、体质量等一般临床资料,按中国儿童肥胖诊断评估与管理专家共识[16]将患儿分为体质量正常患儿和超重或肥胖患儿。一般感染组,男35例,女36例,年龄(60.24±45.60)月,身高(109.69±29.60)cm,体质量(23.33±13.24) kg,体质量正常患儿59例,超重或肥胖患儿12例;脓毒血症组男24例,女19例,年龄(53.68±42.44)月,身高(100.08±27.56)cm,体质量(19.08±11.26)kg,体质量正常患儿38例,超重或肥胖患儿5例;对照组患儿男39例,女32例,年龄(54.93±41.85)月,身高(107.52±24.00)cm,体质量(21.49±11.74)kg,体质量正常儿童60例,超重或肥胖儿童11例。三组患儿上述指标比较差异无显着性(P>0.05)。脓毒血症组有32例患儿合并脏器功能障碍,19例患儿出现多脏器功能障碍,其中伴有呼吸功能障碍者26例,肝功能不全者16例,心血管系统障碍者10例,肾功能不全者4例,血液系统障碍者6例;一般感染组和对照组均没有脏器功能障碍的患儿。所有的患儿再按照年龄的不同分为婴儿期(<1岁)、幼儿期(1~3岁)、学龄前期(4~6岁)及学龄期(7~14岁)4个年龄段。
1.2 血清中25-(OH)D3水平的检测
所有患儿均于入院24 h内采集静脉血2 mL,置于标准乙二胺四乙酸二钾抗凝管中,3 000 r/min 离心15 min,分离上层血清并将其保存于-80 ℃冰箱备用。采用酶联免疫法按照检验室统一质控标准检测血清中25-(OH)D3水平。根据中国儿童维生素D营养相关临床问题实践指南[17]对患儿血清中25-(OH)D3水平进行评估,分为充足(≥30 μg/L)和不足及缺乏(<30 μg/L)。
1.3 统计学方法
采用SPSS 22.0对数据进行统计学处理。计量资料以±s表示,两组组间比较采用t 检验;多组间比较采用方差分析,组间两两比较采用LSD法。计数资料以例(率)表示,组间比较采用χ2 检验,组间两两比较采用Bonferroni法。以P<0.05表示差异有显着性。
2 结 果
2.1 患儿感染严重程度与血清中25-(OH)D3水平关系
脓毒血症组、一般感染组和对照组患儿血清中25-(OH)D3水平分别为(11.79±3.58)、(28.87±10.05)和(32.19±10.50)μg/L,三组比较差异具有显着性(F=79.134,P<0.05),两两比较显示,脓毒血症组患儿血清中25-(OH)D3水平显着低于一般感染组及对照组(P<0.05),一般感染组与对照组比较差异无显着性(P>0.05)。
脓毒血症组、一般感染组和对照组血清中25-(OH)D3不足及缺乏者分别为38例(88.37%)、34例(47.89%)和33例(46.48%),三组患儿比较差异具有显着性(χ2=22.843,P<0.05),两两比较显示,脓毒血症组患儿血清中25-(OH)D3不足及缺乏者显着高于一般感染组和对照组(P<0.05),一般感染组与对照组比较差异无显着性(P>0.05)。
2.2 年龄、感染严重程度与血清中25-(OH)D3水平相关性分析
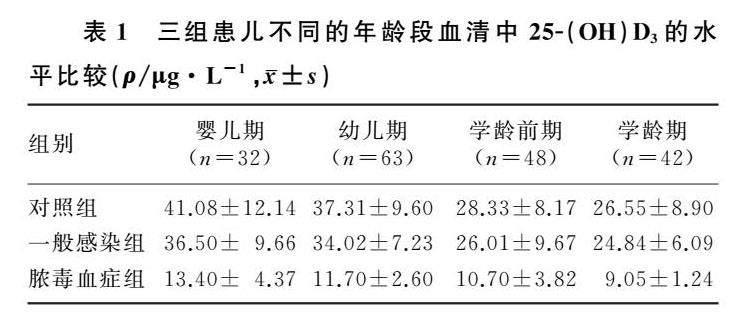
双因素方差分析结果显示,年龄和感染严重程度对患儿血清中25-(OH)D3水平均具有明显影响(F感染严重程度=79.701,F年龄=8.680,P<0.05),年龄及感染严重程度交互对患儿血清中25-(OH)D3水平无明显影响(P>0.05)。单独效应结果显示,一般感染组、对照组患儿随着年龄增长,血清中25-(OH)D3的水平逐渐降低,差异具有显着意义(F=11.248、11.285,P<0.05),一般感染组、对照组学龄前期、学龄期患儿血清中25-(OH)D3水平显着低于婴儿期、幼儿期(P<0.05),学龄前期与学龄期、婴儿期与幼儿期间比较,差异均无显着性(P>0.05)。脓毒血症组患儿随着年龄的增长,血清25-(OH)D3水平差异无显着性(P>0.05)。不同年龄段的各组患儿比较,随着感染程度加重,血清中25-(OH)D3水平逐渐降低,其差异具有显着意义(F=7.150~58.410,P<0.05),脓毒血症组患儿的血清当中的25-(OH)D3水平显着低于一般感染组以及对照组(P<0.05),一般感染组与对照组患儿比较差异无显着性(P>0.05)。见表1。
3 讨 论
维生素D是维持机体代谢的脂溶性维生素,主要来源于日光照射合成及饮食摄取。近年来人们对维生素D的认识逐步增加,发现其对机体的钙、磷代谢发挥主要的调节作用,同时血液中维生素D水平与癌症、感染和自身免疫性疾病之间也有紧密关系[18-20]。正常情况下,血液循环中的25-(OH)D3水平较稳定,其半衰期约达20 d,被认为是评价体内维生素D状况的重要指标[20]。相关研究结果表明,维生素D受体(VDR)是介导维生素D下游生物效应的重要信号分子。树突状细胞、巨噬细胞、T细胞、B细胞等免疫细胞均表达VDR,因而维生素D参与了固有免疫和适应性免疫调节,并发挥着重要作用[21-23]。同时研究发现儿童血液中25-(OH)D3水平下降可导致单核细胞分化、淋巴细胞吞噬作用减弱以及抗体依赖性巨噬细胞数量减少,从而导致机体易受病原体侵袭[24-25]。
流行病学调查发现,我国普遍存在儿童血液中维生素D不足和缺乏现象。陈丽娜等[26]调查了厦门地区12 957例健康儿童血液中25-(OH)D3水平状况,并进行了系统性评价,调查结果示血液25-(OH)D3缺乏及不足率达58.18%。研究显示,脓毒血症患儿血液中25-(OH)D3缺乏率高达77.8%[12]。本研究显示脓毒血症患儿血液中25-(OH)D3不足及缺乏构成比为88.37%,一般感染组患儿血液中25-(OH)D3不足及缺乏构成比为47.89%,对照组儿童血液中的25-(OH)D3不足及缺乏构成比则为46.48%,提示本地区儿童血液中25-(OH)D3缺乏及不足比例比较高。
本研究显示一般感染组及对照组学龄前期及学龄期患儿血清中25-(OH)D3水平显着低于婴幼儿期,与国内相关研究一致[11,26]。分析原因可能为,家长比较重视婴幼儿期维生素D制剂的补充,而学龄前期、学龄期儿童家长重视程度下降,机体又处于快速生长发育期,对25-(OH)D3的需求增多,当户外活动时间减少或饮食获取不足时,便可能致血液中25-(OH)D3缺乏或不足。本研究显示,脓毒血症组患儿随着年龄的增长,血清中25-(OH)D3水平差异无显着性,此结果与国内尹冰如等[12]研究结果一致,但是与安娜等[27]对不同年龄段健康儿童血清中25-(OH)D3水平的研究结果不同。分析原因可能为脓毒血症患儿机体处于炎症反应过度应答状态,机体组织细胞受损,而25-(OH)D3可降低人单核细胞Toll样受体的表达,减轻病原菌诱导的过度炎症损伤,导致血清25-(OH)D3大量消耗[25]。
由于本研究以小儿外科住院人群为对照组,缺乏抽样代表性,外推人群无法界定,其调查结果能否反映健康患儿25-(OH)D3营养状况有待验证,需要多中心、大样本的临床研究提供循证依据。
综上所述,脓毒血症患儿血液中25-(OH)D3水平与年龄无相关性,但感染性疾病患儿血液中25-(OH)D3水平越低,罹患脓毒血症概率越高。对感染性疾病患儿应尽早进行25-(OH)D3干预,以降低患儿脓毒血症感染风险和严重程度。
伦理批准和知情同意:本研究涉及的所有试验均已通过青岛大学附属医院科学伦理委员会的审核批准(文件号QYFYWZLL27561)。所有试验过程均遵照《人体医学研究的伦理准则》的条例进行。受试对象或其亲属已经签署知情同意书。
作者声明:张喆、潘华、吕振梅、李莉、衣明纪参与了研究设计;张喆、宋爱琴参与了论文的写作和修改。所有作者均阅读并同意发表该论文。所有作者均声明不存在利益冲突。
[参考文献]
[1] RUFFLES T J C, MARCHANT J M, MASTERS I B, et al. Outcomes of protracted bacterial bronchitis in children: A 5-year prospective cohort study[J]. Respirology, 2021,26(3):241-248.
[2] CLAASSEN-WEITZ S, LIM K Y L, MULLALLY C, et al. The association between bacteria colonizing the upper respiratory tract and lower respiratory tract infection in young children: A systematic review and meta-analysis[J]. Clin Micro-biol Infect, 2021,27(9):1262-1270.
[3] CASSAT J E, THOMSEN I. Staphylococcus aureus infections in children[J]. Curr Opin Infect Dis, 2021,34(5):510-518.
[4] SCOTT L, WEISS, MD M, et al. Clinical update in pediatric sepsis: Focus on children with pre-existing heart disease[J]. J Cardiothorac Vasc Anesth, 2020,34(5):1324-1332.
[5] FLEISCHMANN-STRUZEK C, GOLDFARB D M, SCHLATTMANN P, et al. The global burden of paediatric and neonatal sepsis: A systematic review[J]. Lancet Respir Med, 2018,6(3):223-230.
[6] 夏维波,章振林,林华,等. 维生素D及其类似物临床应用共识[J]. 中华骨质疏松和骨矿盐疾病杂志, 2018,11(1):1-19.
[7] HOLICK M F. The vitamin D deficiency pandemic: Approaches for diagnosis, treatment and prevention[J]. Rev Endocr Metab Disord, 2017,18(2):153-165.
[8] CASHMAN K D. Global differences in vitamin D status and dietary intake: A review of the data[J]. Endocr Connect, 2022,11(1):e210282.
[9] 张浩,董洋洋,马萍,等. 中国儿童青少年维生素D营养状况的Meta分析[J]. 中国循证医学杂志, 2021,21(3):284-289.
[10] ISMAILOVA A, WHITE J H. Vitamin D, infections and immunity[J]. Rev Endocr Metab Disord, 2022,23(2):265-277.
[11] 董荣荣,张宁,张海青,等. 某儿童医院3089例0~16岁儿童维生素D水平回顾性分析[J]. 实用预防医学, 2021,28(11):1369-1371.
[12] 尹冰如,钱素云,成怡冰,等. 脓毒症/严重脓毒症患儿维生素D水平与预后[J]. 中华急诊医学杂志, 2016,25(6):709-713.
[13] DONGQIONG, XIAO. Association between vitamin D status and sepsis in children: A meta-analysis of observational studies[J]. Clin Nutr, 2020,39(6):1735-1741.
[14] 中华医学会儿科学分会急救学组,中华医学会急诊医学分会儿科学组,中国医师协会儿童重症医师分会. 儿童脓毒性休克(感染性休克)诊治专家共识(2015版)[J]. 中国小儿急救医学, 2015,22(11):739-743.
[15] 胡亚美,江载芳编着. 诸福棠实用儿科学[M]. 7版. 北京:人民卫生出版社, 2002.
[16] 中华医学会儿科学分会内分泌遗传代谢学组,中华医学会儿科学分会儿童保健学组,中华医学会儿科学分会临床营养学组,等. 中国儿童肥胖诊断评估与管理专家共识[J]. 中华儿科杂志, 2022,60(6):507-515.
[17] 中华医学会儿科学分会儿童保健学组,中华儿科杂志编辑委员会,毛萌,等. 中国儿童维生素D营养相关临床问题实践指南[J]. 中华儿科杂志, 2022,60(5):387-394.
[18] 阎雪,韩笑,张会丰. 2016版“营养性佝偻病防治全球共识”解读[J]. 中华儿科杂志, 2016,54(12):891-895.
[19] MEZA-MEZA M R, RUIZ-BALLESTEROS A I, DE LA CRUZ-MOSSO U. Functional effects of vitamin D: From nutrient to immunomodulator[J]. Crit Rev Food Sci Nutr, 2022,62(11):3042-3062.
[20] 张会丰,余晓丹,毛萌,等. 中国儿童维生素D营养相关临床问题实践指南解读[J]. 中华儿科杂志, 2022,60(5):408-412.
[21] CHEN J X, TANG Z Y, SLOMINSKI A T, et al. Vitamin D and its analogs as anticancer and anti-inflammatory agents[J]. Eur J Med Chem, 2020,207:112738.
[22] AO T, KIKUTA J, ISHII M. The effects of vitamin D on immune system and inflammatory diseases[J]. Biomolecules, 2021,11(11):1624.
[23] YAMAMOTO E, JRGENSEN T N. Immunological effects of vitamin D and their relations to autoimmunity[J]. J Au-toimmun, 2019,100:7-16.
[24] PADUR SIVARAMAN R. Vitamin D deficiency in critically ill children with sepsis: What is the road ahead?[J]. Indian J Crit Care Med, 2021,25(8):843-844.
[25] CHAROENNGAM N, HOLICK M F. Immunologic effects of vitamin D on human health and disease[J]. Nutrients, 2020,12(7):2097.
[26] 陈丽娜,徐勇军,苏玉萍. 12957名0~18岁儿童血清25-羟基维生素D水平调查分析[J]. 中国医药科学, 2022,12(4):7-10,24.
[27] 安娜,赵宜乐,张古英,等. 2010—2020年中国健康儿童维生素D水平的Meta分析[J]. 中国儿童保健杂志, 2021,29(10):1109-1114.
(本文编辑 耿波 厉建强)



