蒙 革 吴 伟 冯海合 石银华 李 宇 杨明华 殷珊珊 王晓洁
主动脉内球囊反搏(intraaortic balloon pump,IABP)可通过球囊充盈和排空增加冠脉灌注、减轻左心室后负荷,给予缺血心脏一定的辅助支持,是介入医生十分喜爱的机械循环辅助装置,目前已广泛应用于急性心肌梗死合并心源性休克、高危患者经皮冠状动脉介入手术等领域,获益人群不断增加。研究证实,在非体外循环冠状动脉旁路移植术(off-pump coronary arterybypass grafting,OPCABG)术前应用IABP有利于维持血流动力学的稳定和改善手术的治疗效果[1~3]。但行OPCABG手术的患者多为高龄、射血分数低下、左主干病变、合并重要脏器功能障碍等高危人群,而IABP本身又存在出血、缺血等并发症的风险[4~6]。本研究拟通过分析不同欧洲心脏手术危险因素评价系统(European system for cardiac operative risk evaluation,EuroSCORE)评分患者OPCABG术前应用IABP的效果,为扩大IABP 的置入适应证及管理提供理论依据。
资料与方法
1.临床资料与分组:回顾性分析笔者医院心脏大血管外科2013年1月~2018年6月接受OPCABG 手术、并在术前预防性应用 IABP辅助的236例患者的临床资料,其中男性193例,女性43例,患者平均年龄为63.46±9.09岁。术前行心脏评估,纳入标准:①左心室功能障碍,纽约心脏病协会(NYHA)分级Ⅲ~Ⅳ级 ;②左主干狭窄≥90%或左主干病变合并3支以上冠脉血管病变;③药物难以控制的顽固性心绞痛;④心源性休克或严重低血压状态;⑤合并中度以上缺血性二尖瓣反流(MR);⑥30天内急性心肌梗死。排除标准:①中度以上主动脉瓣关闭不全、主动脉夹层或胸腹主动脉瘤、严重出血倾向等IABP禁忌证;②术中发生血流动力学紊乱、严重心律失常等紧急置入IABP及术后出现低心排出量、正性肌力药不能维持血压稳定等而被迫置入IABP者。根据在线版本计算236例患者EuroSCORE得分,将EuroSCORE得分<6 分的病例纳入低危组(n=153),将EuroSCORE得分≥6 分的病例纳入高危组(n=83)。
2.手术方法:所有患者手术方法均为常规 OPCABG:经胸骨正中切口入胸,显露心脏,固定靶血管。采用无创伤缝线行血管远端吻合和血管近端吻合。两组患者均于术前麻醉诱导后行IABP置入,在IABP辅助下行OPCABG。IABP辅助方法:两组均使用ARROW ACAT2型 IABP 机,根据患者身高选取8F 40ml、7F 30ml IABP导管。均经股动脉插管,胸部X线协助调整IABP 顶端位于第4、5 后肋间。反搏频率设定为 1∶1。采用心电图或动脉压触发模式,IABP开始后给予低分子肝素0.5~1.0mg/kg静脉滴注,使活化凝血酶原时间控制在200~250s。在多巴胺用量、心脏指数、平均动脉压、尿量等指标明显改善后,逐渐减低IABP 辅助,拔除球囊导管。
3.观察指标:①收集两组年龄、性别、合并疾病、难治性心绞痛、急性心肌梗死、左主干病变、3支病变、EuroSCORE评分、左心室射血分数(LVEF)等术前临床资料;②比较两组IABP 预防时间、IABP 运转时间、IABP 相关并发症、机械通气时间、ICU 时间、术后住院时间、病死率等;③应用Logistic多因素回归分析检测患者术后院内死亡的危险因素。
结 果
1.术前临床资料比较:两组在年龄、≥65岁、女性、顽固性心绞痛、<30天急性心肌梗死、左主干病变、≥3支病变、 EuroSCORE评分、LVEF等术前资料方面比较,差异有统计学意义(P<0.05),详见表1。
表1 术前临床资料比较
2.术中及术后结果比较:高危组IABP 预防时间、IABP 运转时间、机械通气时间、ICU滞留时间明显长于低危组(P<0.05),两组在IABP 相关并发症发生率、住院时间、术后住院时间、院内病死率、1年内病死率等比较,差异无统计学意义(P>0.05),详见表2。
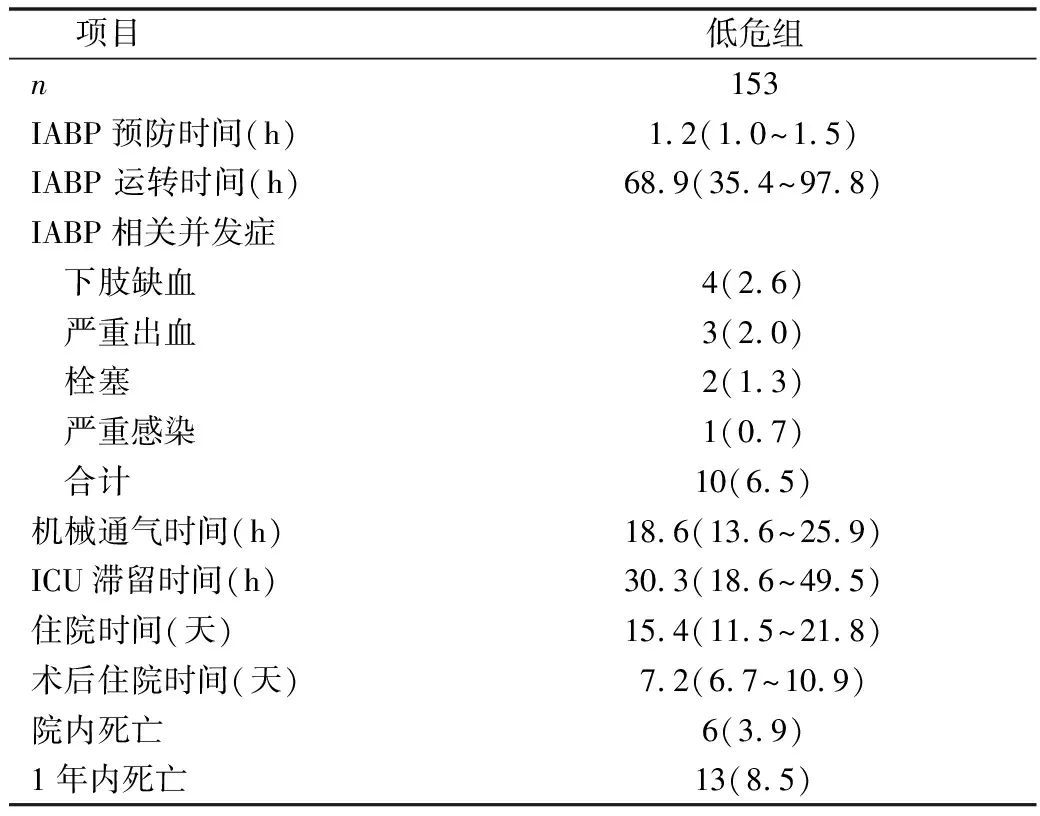
表2 两组术中及术后结果比较[n(%),M(P25~P75)]
3.OPCABG 手术患者术后院内死亡的相关危险因素:Logistic多因素回归分析结果显示, 患者年龄≥65岁、女性、左主干病变、LVEF<40%、急诊、IABP并发症是OPCABG 患者院内死亡的危险因素,详见表3。
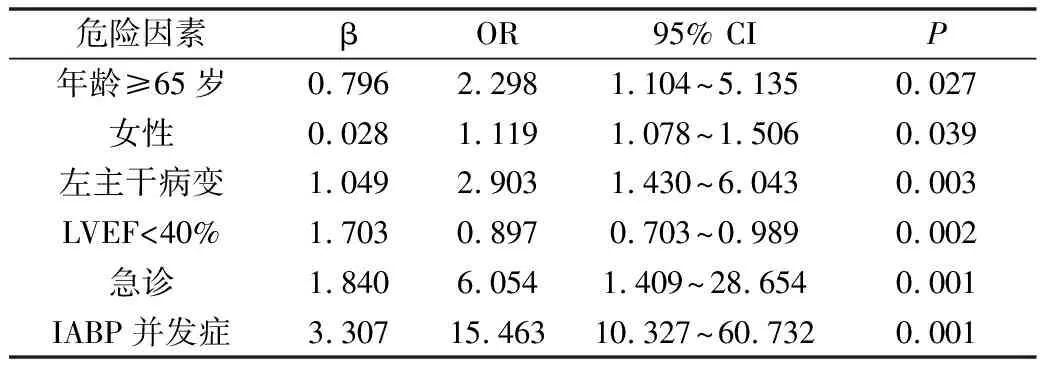
表3 OPCABG 手术患者术后院内死亡Logistic多因素回归分析结果
讨 论
体外循环动脉旁路移植术可导致全身炎性反应,心肌再灌注损伤,肝脏、肾脏损伤等严重并发症,而 OPCABG可有效降低机体炎性损害程度,降低高危患者的手术风险,使心脏严重疾患,肝脏、肾脏功能不全,高龄等手术承受能力减退患者的治疗机会明显增加[7,8]。但与体外循环动脉旁路移植术比较,OPCABG有诸多优越性,但对手术操作及血流动力学的要求更高,一旦术中患者的血流动力学发生紊乱,将有可能发生血压大幅下降及严重心律失常,对预后造成不良后果。
IABP近年来被广泛用于心脏围术期的循环辅助支持,已有多项研究表明IABP使用后能够显着改善血流动力学、并明显减少强心升压药物的消耗,并进一步证实了IABP 对心肌灌注的支持作用。尽管 IABP已取得了广泛认可,但随着手术技术的成熟和发展,高危患者手术比例不断增加,把握好IABP使用时机可获得更好的临床疗效。IABP 使用时机对预后的影响已成为近年研究的热点。国外Meta分析动脉旁路移植术前是否行IABP辅助的临床对照试验表明,术前预防性应用者病死率明显低于术中术后紧急被动应用者[9~11]。另有研究表明, EuroSCORE高危患者术前应用者的预期病死率较术中应用者明显降低[12]。尽管没有指南,亦无大数据的支持,但目前临床医生多倾向于术前早期、预防性应用IABP[13,14]。
本研究通过对笔者医院心脏大血管外科2013年1月~2018年6月接受OPCABG手术、并在术前预防性应用IABP辅助的236例患者的临床资料进行回顾性分析,探讨术前预防性应用IABP对不同EuroSCORE评分患者临床结果的影响,旨在扩大IABP的适应证,使更多的高危患病人群获益。EuroSCORE评分系统可免费在线应用,操作简单,只要回答对或错即可获得评分,目前已在欧美心脏病患者术前危险评估中广泛采用,对于手术治疗有重要参考价值,而且对于IABP的辅助治疗也有一定的积极作用[15]。本研究结果显示,与EuroSCORE<6 分的低危组比较,EuroSCORE≥6 分的高危组的平均年龄更大,≥65岁、女性、顽固性心绞痛、<30天急性心肌梗死、左主干病变、≥3支病变所占比例更大,LVEF更低,因此IABP预防时间、IABP运转时间、机械通气时间、ICU滞留时间也更长,表明高危组患者的病情更重,但病死率和住院时间没有明显增加(P>0.05)。说明IABP预防性应用具有良好的心肌辅助效果,可延缓高危患者的病情进展,有利于心脏功能的恢复。与IABP有关的常见并发症包括肢体缺血、出血、栓塞、感染等,严重并发症少见[16]。本研究未发现严重并发症病例。研究证实IABP并发症与患者外周血管、抗凝情况、IABP置入方法、使用时间等有关[17~19]。
以前临床医生对预防性应用的疑虑包括IABP的并发症,但有Meta分析显示,高危患者动脉旁路移植术前预防性应用IABP安全并且有效,不会增加IABP的并发症[20]。医生在IABP置入时选择较轻狭窄侧或无鞘置管方法,严密观察高危患者下肢血供,并行超声检查,发现问题及时慎重处理。本研究中IABP并发症发生率较低,尽管高危组IABP预防及运转时间长于低危组,但并发症方面差异无统计学意义。多因素回归分析结果显示,患者年龄≥65岁、女性、左主干病变、LVEF<40%、急诊等是OPCABG患者院内死亡的危险因素,提示及早预防性应用IABP对于这类患者是更为有益的。
综上所述,在EuroSCORE指导下高危患者OPCABG术前预防性应用IABP不会增加 IABP 相关并发症,能够降低院内病死率,进一步提高治疗效果。



