李运华,颜学军,谭亚丽,胡亚,肖茂良
食管癌为我国常见的胃肠道恶性肿瘤,其发病率和病死率均较高[1]。由于其早期发病隐匿,患者重视程度不足等原因,多数食管癌患者临床就诊时已属局部晚期,失去手术治疗的机会。目前,临床工作及食管癌治疗相关指南均推荐根治性放化疗作为非手术治疗食管癌患者的标准治疗手段[2]。虽然放射治疗作为食管癌患者的主要有效治疗方式已得到临床肿瘤医师的广泛认可,但其在众多方面还存在争议,如照射剂量、照射范围、照射方式等[3-4]。近年来,调强放射治疗(intensity modulated radiotherapy,IMRT)技术越来越广泛地应用于食管癌的治疗。在此基础上发展而来的同步整合加量调强放射治疗(simultaneous integrated boost intensity modulated radiotherapy,SIB-IMRT)在多种癌症的治疗中均显示出了提高肿瘤局部剂量、局部控制率和改善患者预后等方面的优势[5-6]。也有SIB-IMRT用于食管癌的相似报道[7-8]。但是,目前对于SIB-IMRT联合选择性淋巴结照射(selective lymph node irradiation,ENI)和化疗根治性治疗食管鳞癌患者的长期预后相关研究较为少见。为进一步探讨SIB-IMRT治疗食管鳞癌患者的长期预后情况,笔者进行了此项回顾性研究。
1 对象与方法
1.1研究对象 选取2012年1月—2015年6月于湖南中医药高等专科学校附属第一医院(湖南省直中医医院)接受根治性放(化)疗的食管癌患者。纳入标准:于我院接受电子胃镜检查,且咬检病理证实为食管鳞癌;患者接受SIB-IMRT;卡氏评分(KPS)≥80分;治疗前影像相关检查未发现远隔部位转移,即临床分期为T1~4N0~1M0;治疗前未进行过新辅助放化疗或其他形式的抗肿瘤治疗;患者无心肺疾病等影响本次治疗的严重基础性疾病。最终纳入患者130例,其中男85例,女45例;年龄41~80岁,中位年龄65岁;依据2002年第6版国际抗癌联盟(UICC)食管癌TNM分期标准进行病变分段及分期,其中颈、胸上段、胸中段和胸下段食管癌患者分别为8、55、54和13例;Ⅰ、Ⅱa、Ⅱb和Ⅲ期患者分别为3、37、39和51例;治疗前钡餐造影X线食管病变长度为1.5~13.6 cm,中位长度4.1 cm。
1.2放射治疗 患者采用仰卧位,热塑体膜体位固定,双侧上肢上举并交叉置于额部,患者于CT模拟机下扫描定位,层厚为3~5 mm。靶区定义:(1)大体肿瘤靶区(gross tumor volume,GTV)包括影像学和病理学确定的食管原发性肿瘤;影像学或病理学证实的转移淋巴结则被定义为GTV-N。在GTV和GTV-N的基础上上下界外扩0.5~1.0 cm、左右及前后界外扩为0.5 cm为计划-GTV(plan-gross tumor volume,P-GTV)。(2)临床靶区(clinical target volume,CTV)。所有患者均接受ENI,依据美国胸科协会定义的不同病变分段的淋巴结引流区进行CTV的勾画。(3)计划靶区(planned target volume,PTV)。在CTV外均匀外扩3~5 mm。
处方剂量要求95%PTV接受处方剂量为50.4 Gy/1.8 Gy/28次;要求95%P-GTV接受剂量为60.2 Gy/2.15 Gy/28次。正常组织的剂量:双肺接受20 Gy剂量照射的体积(V20)<30%,30 Gy剂量照射的体积(V30)<20%;心脏V30<40%,40 Gy剂量照射的体积(V40)<30%;脊髓最大受照剂量<45 Gy。利用治疗计划系统(treatment planning system,TPS)自动计算患者食管肿瘤病变的最大横径(GTV-D)和食管肿瘤体积(GTV-V)。计算结果显示GTV-D为1.45~5.90 cm,中位数为3.50 cm;GTV-V为7.55~113.4 cm3,中位数为36.68 cm3。
1.3化学治疗 共82例(化疗组)患者接受化疗,其中23例行“PF”方案(顺铂联合5-氟尿嘧啶)治疗,另59例行“TP”方案(紫杉醇联合顺铂)治疗。化疗周期数为2~6个,中位数为4个周期。其余48例未接受化疗患者为未化疗组。
1.4近期疗效和不良反应评价 参照实体肿瘤评价标准(RECIST)1.1版进行评价。完全缓解(CR):所有目标病灶消失;部分缓解(PR):基线病灶长径总和缩小≥30%;稳定(SD):基线病灶长径总和有缩小但未达PR或有增加但未达进展(PD);PD:基线病灶长径总和增加≥20%或出现新病灶。参照美国国立癌症研究所(NCI)不良反应事件评价标准(CTCAE)对患者放射性食管炎(RE)、放射性肺炎(RP)及白细胞、血红蛋白和血小板等相关的血液学等不良反应进行评价和分级。
1.5患者随访 随访主要以电话随访和门诊复查为主。自患者放射治疗之日算起,随访截止日期为2020年12月31日,患者第1年每3~6个月复查1次,随后每6~12个月复查1次,随访率100%。截至随访日期,全组患者死亡58例,其中肿瘤相关死亡48例,非肿瘤相关死亡10例。
1.6统计学方法 采用SPSS 19.0软件进行统计分析。计数资料采用例(%)表示,组间比较采用χ2检验。生存分析采用Kaplan-Meier法,单因素分析采用Log-rankχ2检验,多因素预后分析采用Cox回归模型。P<0.05为差异有统计学意义。
2 结果
2.1 患者预后结果分析 所有患者1、3、5年总生存(OS)率和无进展生存(PFS)率分别为81.5%、52.7%、39.8%和70.7%、40.6%、35.8%,中位OS期和PFS期分别为36.37个月(95%CI:23.578~49.162)和23.89个月(95%CI:19.189~28.291)。
2.2 影响患者预后的单因素分析结果 单因素分析结果显示,影响患者总生存率的因素包括食管病变长度、cT分期、cN分期、cTNM分期、GTV-D、GTVV和化疗;影响患者无进展生存率的因素包括食管病变长度、cT分期、cN分期、cTNM分期、GTV-V、化疗和近期疗效(P<0.05),见表1。
2.3 影响患者预后的多因素Cox回归分析 分别以患者OS(生存=0,死亡=1)和PFS(无进展=0,进展=1)为因变量,以病变长度(≤5.0 cm=1,>5.0 cm=2),cT分期(cT1+2期=1,cT3期=2,cT4期=3),cN分期(cN0期=1,cN1期=2),cTNM分期(Ⅰ+Ⅱ期=1,Ⅲ期=2),GTV-D(≤3.5 cm=1,>3.5 cm=2),GTV-V(≤37.0 cm3=1,>37.0 cm3=2),化疗(无=1,有=2),近期疗效(CR=1,PR+SD=2)为自变量,进行多因素Cox模型分析。结果显示,cT3期、cN1期、未接受化疗和GTV-V>37.0 cm3为影响患者OS的独立危险因素,cT3期为影响患者PFS的独立危险因素(P<0.05),见表2。
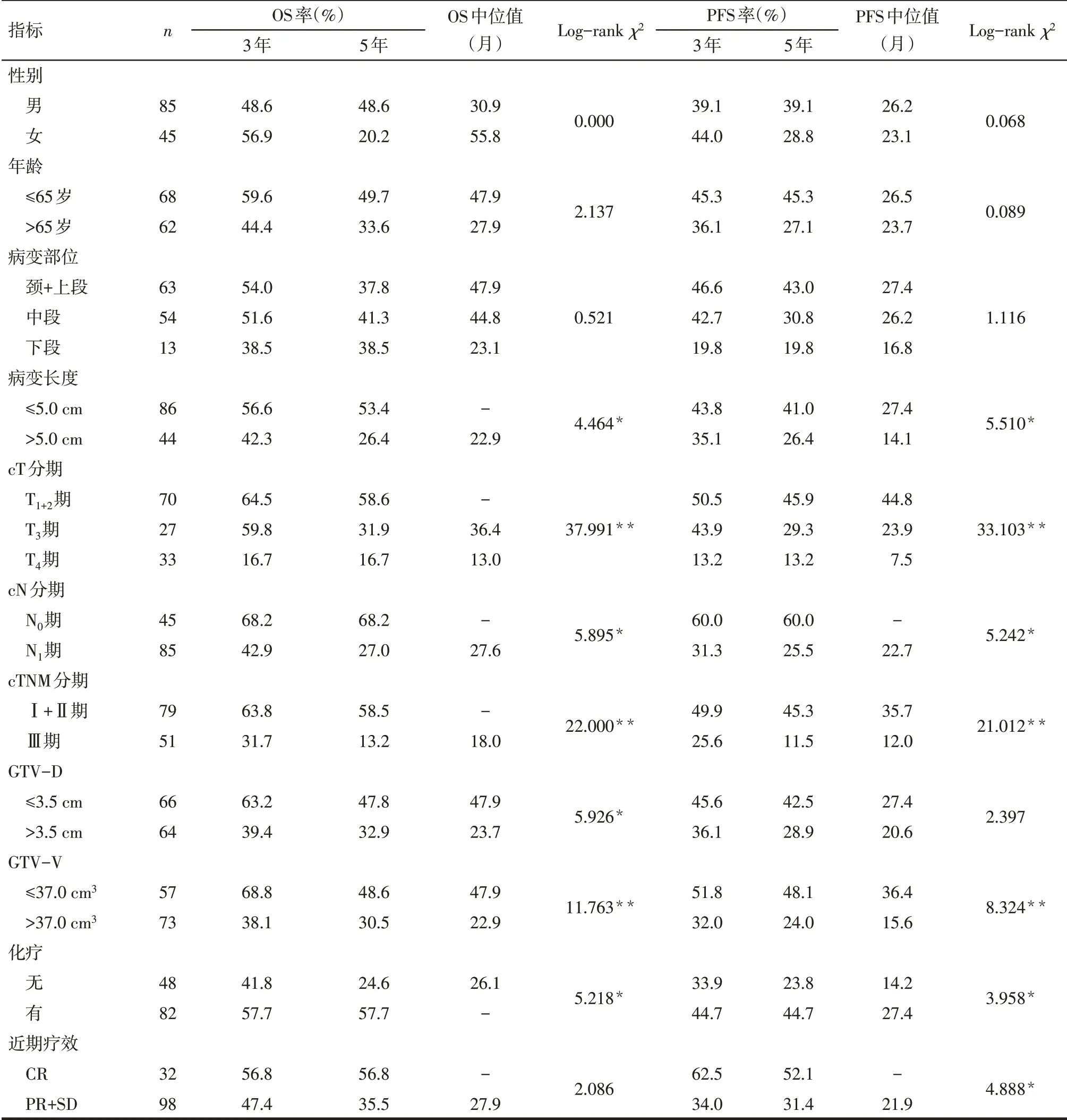
Tab.1 Results of univariate analysis of factors affecting prognosis of patients表1 影响患者预后的单因素分析结果
2.4 患者治疗失败模式分析 截至2020年12月31日,39例(30.0%)患者出现局部区域复发,20例(15.4%)远隔部位转移,4例两者并存。单纯局部区域复发的35例患者中原食管病变局部复发32例,区域淋巴结复发1例,食管局部联合区域淋巴结复发2例;16例单纯远隔部位转移患者中肺转移5例,骨转移3例,腹腔淋巴结转移3例,肝转移2例,胸膜腔转移1例,肝转移和肝转移伴随腹腔淋巴结转移各1例;局部区域复发合并远隔部位转移的4例患者中食管局部联合锁上淋巴结复发和肺转移1例,食管局部联合锁上淋巴结复发和肝转移1例,食管局部联合颈部淋巴结复发和腹腔淋巴结转移1例,纵隔淋巴结复发合并骨转移1例。
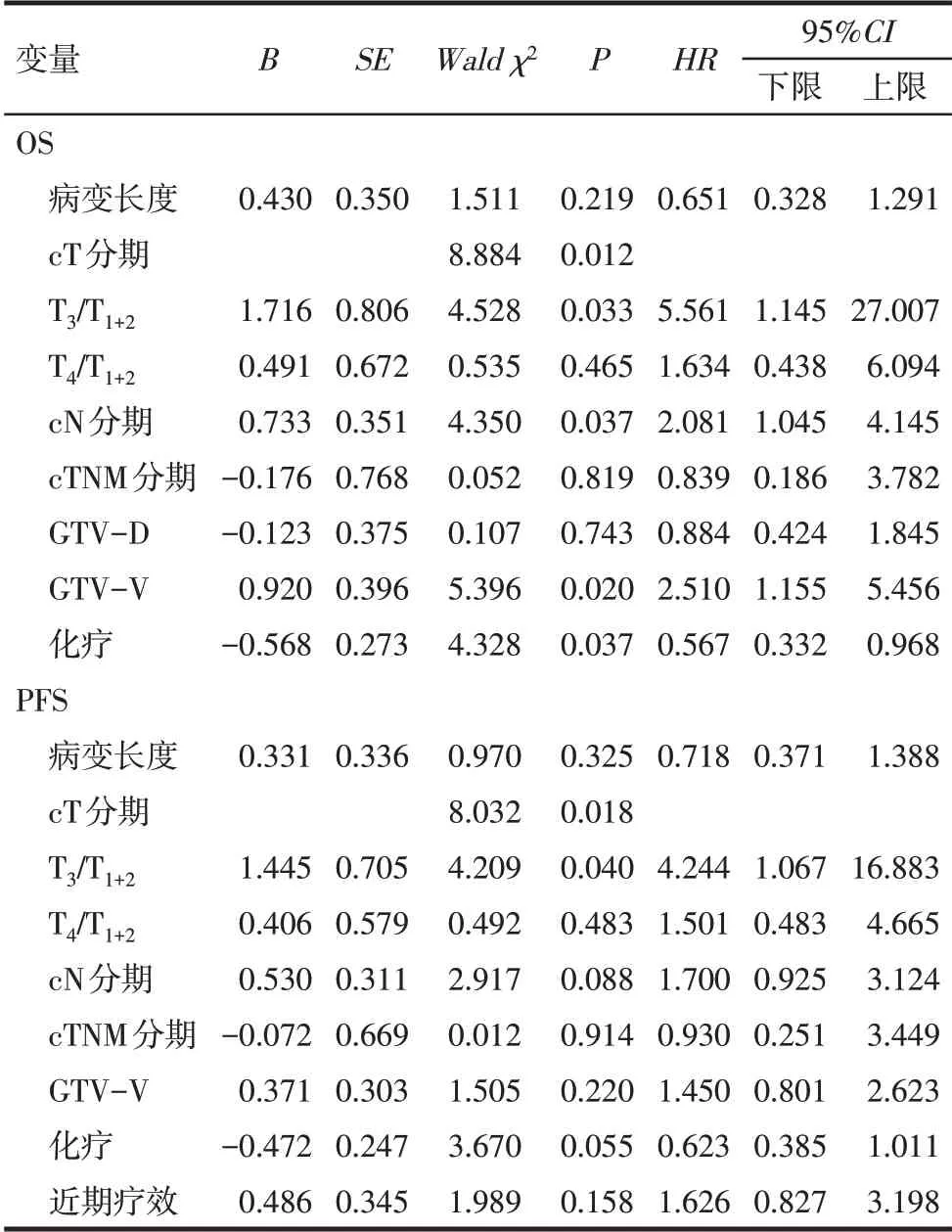
Tab.2 Results of multi-factor analysis of factors affecting the prognosis of patients表2 影响患者预后的多因素分析
2.5 患者治疗相关不良反应分析 患者治疗期间及治疗后出现0、1、2和3级RE者分别为33例(25.4%)、53例(40.8%)、36例(27.7%)和8例(6.2%);0、1、2和3级RP者分别为103例(79.2%)、14例(10.8%)、10例(7.7%)和3例(2.3%);0、1、2和3级白细胞减少者分别为56例(43.1%)、24例(18.5%)、36例(27.7%)和14例(10.8%);0、1、2和3级血红蛋白降低者分别为112例(86.2%)、11例(8.5%)、7例(5.4%)和0例;0、1、2和3级血小板减少者分别为113例(86.9%)、7例(5.4%)、6例(4.6%)和4例(3.1%)。未见≥4级相关不良反应。化疗组患者出现≥2级的不良反应发生率与未化疗组患者差异无统计学意义。见表3。
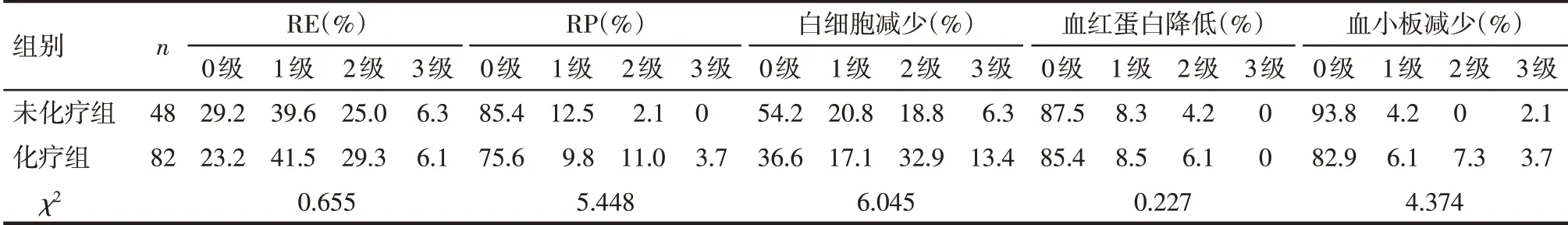
Tab.3 Comparison of adverse reactions between the non-chemotherapy group and the chemotherapy group表3 非化疗组与化疗组不良反应比较
3 讨论
目前,根治性放化疗仍为非手术治疗食管癌患者的主要手段,但失败率较高,尤其针对原发肿瘤的局部或区域淋巴结的治疗[9]。研究显示,应用先进的放射治疗技术进行精准治疗有望改善患者的临床疗效,降低肿瘤治疗后的局部区域复发的风险[10-11]。食管癌放射治疗时给予患者累及野照射还是ENI,对此临床意见尚不一致。已有研究证实ENI对食管癌治疗有效[12-13];但也有研究者质疑其疗效[14-15]。SIB-IMRT作为近年发展较快的技术,以常规调强放射治疗技术为基础,较好地解决了ENI的问题,同时也解决了在有效保护周边正常组织、器官的前提下,提高肿瘤局部剂量的难题。目前相关研究均表明其安全可靠[6-8],且用于治疗食管癌安全有效[16-18]。Li等[16]对53例食管癌患者进行了SIBIMRT联合ENI和双药化疗的安全性和耐受性的研究,PTV的处方剂量为50.40 Gy/1.80 Gy/28次,PGTV处方剂量为59.92 Gy/2.14 Gy/28次,患者1年OS率、无进展生存率和局部无复发生存率分别为76.9%、63.6%和78.8%,认为SIB-IMRT联合ENI和双药化疗可行且安全。Yu等[17]采用SIB-IMRT联合ENI对45例患者进行食管癌的Ⅱ期研究,PTV的处方剂量为50.40 Gy/1.80 Gy/28次,P-GTV处方剂量为63 Gy/2.25 Gy/28次,患者3年OS率和PFS率分别为42.2%和40.7%,最常见的不良反应为≥2级RE(无≥4级不良反应事件出现),2级RP发生率为15.6%。Welsh等[18]对44例接受SIB-IMRT治疗的食管癌患者的疗效和不良反应进行了临床研究,PTV的处方剂量为50.40 Gy/1.80 Gy/28次,P-GTV处方剂量为58.8~63 Gy/2.10~2.25 Gy/28次,治疗期间及治疗结束后患者未出现≥4级不良反应相关事件,最常见的不良反应为RE,患者1年OS率为71.3%。以上研究中使用的照射剂量、短期疗效及不良反应发生情况等均与本研究相似,虽然多数为样本量较小的临床研究,但数据较为可靠,结合本研究结果说明SIB-IMRT治疗食管癌安全、有效,值得临床进一步推广和应用。
本研究中对单中心130例接受SIB-IMRT联合ENI,加或不加化疗的食管癌患者进行回顾性分析。Fan等[19]对88例接受SIB-IMRT的食管癌患者进行分析,患者2、5年OS率分别为57.1%和39.2%,2、5年PFS率分别为39.3%和36.9%。该结果与本研究相似,证明SIB-IMRT联合ENI可以使食管癌患者长期生存获益。Zhao等[20]对接受IMRT联合ENI的257例食管癌患者进行分析,其中120例患者接受SIB-IMRT,结果显示患者1、2、3年OS率分别为74.1%、47.0%和41.1%,PFS率分别为57.2%、36.7%、和33.3%,SIB-IMRT组患者的1、2、3年OS率分别为77.9%、52.1%和32.9%,PFS率分别为57.3%、41.8%和28.5%。该研究患者预后较本研究差,可能与该研究纳入76例Ⅳ期患者有关。患者的预后与分期密切相关,对于Ⅳ期食管癌患者,目前治疗模式主要以全身化疗为主,放射治疗为辅,5年生存率大约5%[1]。
本研究多因素Cox分析中,除传统的分期因素和GTV-V之外,未接受化疗为影响患者OS的独立危险因素。依据食管癌治疗指南,放射治疗联合化疗为非手术治疗食管癌患者的标准治疗手段。但临床工作中有部分患者因为年龄、基础疾病和个人意愿等因素,使得联合化疗难以实施。Xu等[21]对69例接受SIB-IMRT的食管癌患者预后影响进行了分析,其中54例联合化疗;所有患者1、3年OS率分别为73.8%和41.0%,PFS率分别为62.3%和34.2%,联合化疗的患者1、3年OS率分别为75.9%和55.2%,优于未化疗的患者;该研究同时显示与治疗相关的主要不良反应为RE,2、3级RE发生率分别为63.8%和14.5%,其他为白细胞减少症、中性粒细胞减少症、贫血和血小板减少症等,与本研究中的不良反应发生情况相似。另有Zhong等[22]对13 004例食管癌患者进行分析,其中5 970例(46%)接受放化疗,这些患者的中位OS优于未同步接受化疗的患者,且放化疗为影响患者预后的保护因素(HR=0.79,95%CI:0.76~0.83)。在Welsh等[18]的研究中,多因素分析同样显示化疗为患者预后的独立影响因素。因此,笔者建议在患者一般情况允许的条件下,应积极予以同步化疗,以提高患者的治疗疗效,使其生存获益。
局部区域复发为接受根治性放化疗食管癌患者的主要治疗失败模式。本研究显示,患者局部区域复发率为30.0%,主要复发部位为原发肿瘤局部,这与既往相关研究结果相似。Xu等[21]研究显示,治疗结束后65.6%的食管癌患者出现了进展,其中31.1%为局部区域复发,24.6%为远隔部位转移,9.8%为局部区域复发合并远隔部位转移;局部区域复发的25例患者中有18例(72.0%)患者为P-GTV内的复发,3例(12.0%)为PTV内复发,4例(16.0%)发生野外复发。Versteijne等[23]研究亦显示,接受放化疗的食管癌患者治疗后有41%出现局部区域复发,且其主要复发部位为原发肿瘤局部(86%)。因此,治疗后局部区域复发问题仍是亟待解决的问题。
本研究的主要不足之处:研究为单中心的回顾性分析,因此在入组病例的选择上存在偏倚;入组患者例数偏少;患者化疗方案不统一。因此,最终的研究结论需要大样本、前瞻性、随机研究进一步证实。
综上,SIB-IMRT联合ENI加或不加化疗均对食管鳞癌患者安全有效,是一种值得临床推广的治疗方式,故建议对于一般情况较好的患者予以联合化疗。



