诸静,冒丽静
子宫内膜异位症(endometriosis,EMS)是指具有生理活性的子宫内膜细胞生长在宫腔被覆黏膜外的其他部位,发病率较高[1]。EMS的主要临床表现包括痛经、性交痛及月经异常,这也是导致不孕的常见原因。筛选可评估EMS严重程度的血清指标对选择EMS早期治疗方案具有重要意义。半乳糖凝集素-1(galectin-1,Gal-1)是一种内源糖结合蛋白,由LGALSI基因编码,定位于染色体22q13,常以同源二聚体形式存在,在多种组织中广泛表达,参与细胞的转移、黏附、增殖及凋亡等过程。Gal-1能够诱导脑表达X2蛋白(brain expressed X-linked protein 2,BEX-2)磷酸化,促进血管内皮细胞增殖,加速新生血管网形成,促进EMS的发生[2]。促肾上腺皮质激素释放激素(corticotropin releasing hormone,CRH)是一种下丘脑神经肽,其编码基因位于8号染色体,与其他CRH家族成员具有高度同源性,对机体应激反应、血压稳定维持、胎儿的分娩及炎症反应等多种生命活动均具有调控作用,能够诱导子宫内膜合成白细胞介素(interleukin,IL)-6和分泌前列腺素,启动子宫内膜蜕膜化过程,增加EMS发生风险[3]。目前,有关Gal-1和CRH在EMS中表达情况的研究鲜见,且Gal-1、CRH与EMS严重程度的关系尚不清楚,本研究就此进行探讨。
1 对象与方法
1.1 研究对象 选取2019年10月—2021年12月于南通市妇幼保健院就诊的93例EMS患者(EMS组)为研究对象,年龄26~40岁,平均(34.02±7.26)岁;其中45例患有不孕症。根据1985年修订的美国生殖协会分期标准(revised classification of American Fertility Association,r-AFS),Ⅰ期15例、Ⅱ期21例、Ⅲ期37例、Ⅳ期20例。纳入标准:(1)符合《2015年子宫内膜异位症的诊治指南专家解读》的诊断标准。(2)性生活正常,经期规律,排卵正常。(3)半年内无激素类药物使用史。排除标准:(1)合并因输卵管畸形、生殖系统肿瘤、多囊卵巢综合征、配偶生育障碍及盆腔炎症而致不孕者。(2)肝肾功能障碍者。(3)伴有输卵管、卵巢及子宫手术既往史者。同期选取90例相同年龄层来院检查的健康女性为对照组,年龄27~39岁,平均(34.18±8.71)岁。本研究经本院伦理委员会批准,且研究对象或其家属均签署知情同意书。
1.2 血清指标检测 研究对象均于空腹状态下采集10 mL静脉血,通过离心机(美国Labnet公司,型号:SCI-12)以6 000 r/min(4℃)离心5 min,离心半径10 cm,收集上清液,置于-80℃冰箱中保存。通过酶联免疫吸附试验检测血清中卵泡 刺 激 素(follicle stimulating hormone,FSH)、雌 二 醇(estradiol,E2)、Gal-1和CRH水平。FSH试剂盒购自华夏远洋科技有限公司(货号:SEC947Hu)。E2试剂盒购自科润达生物工程公司(货号:RE52001)。Gal-1试剂盒购自上海信裕生物科技有限公司(货号:XY-GAL1-H)。CRH试剂盒购自上海乔羽生物科技有限公司(货号:QY-MB11250)。严格遵照试剂盒流程操作。其中将月经量超过80 mL,或影响正常生活质量的月经量定义为月经量过多。
1.3 统计学方法 采用SPSS 22.0和Medcalc 15.2软件进行数据分析。符合正态分布计量资料以±s表示,2组间比较采用独立样本t检验。多组间比较应用单因素方差分析,组间多重比较采用LSD-t法。计数资料以例(%)表示,组间比较采用χ2检验。二元Logistic回归模型分析EMS的独立影响因素并建立Gal-1+CRH联合诊断评估模型。采用Spearman相关分析血清Gal-1和CRH水平与r-AFS分期的相关性。采用Medcalc 15.2软件行受试者工作特征(ROC)曲线分析各指标对EMS患者发生不孕症的诊断价值。P<0.05为差异有统计学意义。
2 结果
2.1 2组一般资料比较 EMS组伴有痛经史者比例高于对照组(P<0.01),其他指标差异无统计学意义,见表1。

Tab.1 Comparison of general data between the two groups表1 2组的一般资料比较
2.2 2组血清指标比较 EMS组血清中Gal-1和CRH水平较对照组升高(均P<0.05),FSH和E2差异无统计学意义,见表2。
Tab.2 Comparison of serum indexes between the two groups表2 2组血清指标比较 (±s)
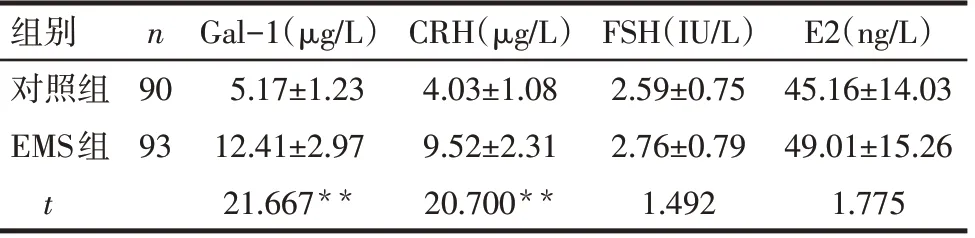
Tab.2 Comparison of serum indexes between the two groups表2 2组血清指标比较 (±s)
**P<0.01。
组别对照组EMS组t n 90 93 Gal-1(μg/L)5.17±1.23 12.41±2.97 21.667**CRH(μg/L)4.03±1.08 9.52±2.31 20.700**FSH(IU/L)2.59±0.75 2.76±0.79 1.492 E2(ng/L)45.16±14.03 49.01±15.26 1.775
2.3 EMS影响因素分析 以痛经(否=0,是=1)、Gal-1及CRH为自变量,以是否发生EMS为因变量(否=0,是=1),二元Logistic回归分析显示,较高水平Gal-1和CRH是影响EMS发生的危险因素(均P<0.05),见表3。
2.4 不同r-AFS分期患者血清Gal-1和CRH水平比较 随着r-AFS分期的进展,血清中Gal-1和CRH水平逐渐升高(均P<0.05),见表4。血清中Gal-1、CRH水平与r-AFS分期均呈正相关(r分别为0.692和0.712,P<0.01)。
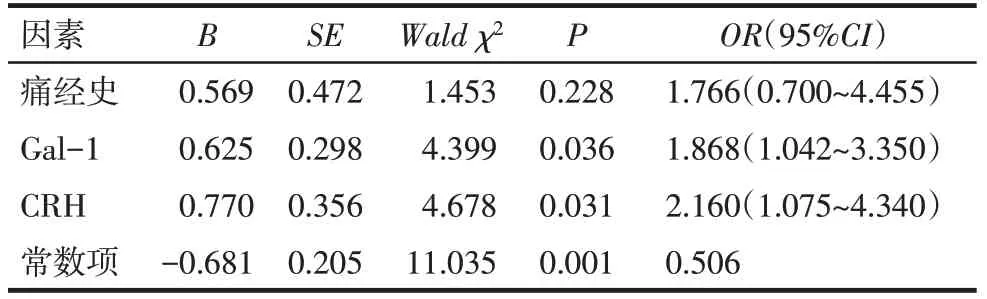
Tab.3 Risk factors of EMS analyzed by binary Logistic regression model表3 二元Logistic回归模型分析EMS的影响因素
Tab.4 Comparison of serum levels of Gal-1 and CRH between patients with different r-AFS stages表4 不同r-AFS分期患者血清Gal-1和CRH的比较(±s)
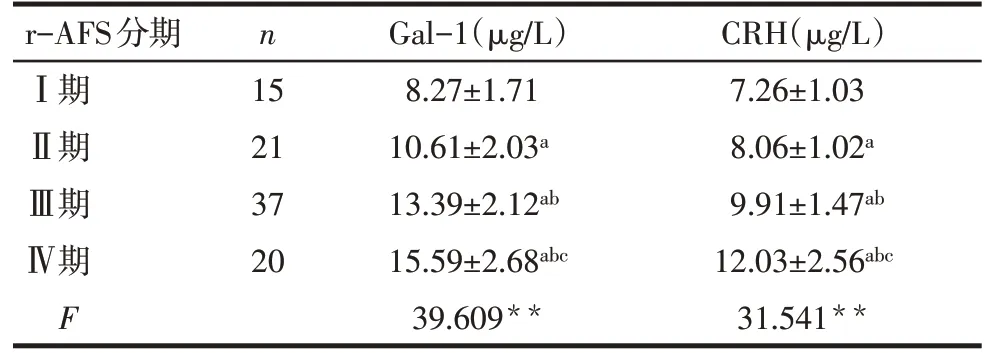
Tab.4 Comparison of serum levels of Gal-1 and CRH between patients with different r-AFS stages表4 不同r-AFS分期患者血清Gal-1和CRH的比较(±s)
**P<0.01;a与Ⅰ期比较,b与Ⅱ期比较,c与Ⅲ期比较,P<0.05。
r-AFS分期Ⅰ期Ⅱ期Ⅲ期Ⅳ期F n 15 21 37 20 Gal-1(μg/L)8.27±1.71 10.61±2.03a 13.39±2.12ab 15.59±2.68abc 39.609**CRH(μg/L)7.26±1.03 8.06±1.02a 9.91±1.47ab 12.03±2.56abc 31.541**
2.5 EMS不孕症患者与无不孕症者一般资料及血清指标比较 与无不孕症组比较,不孕症组血清中Gal-1和CRH水平升高(均P<0.01),见表5。

Tab.5 Comparison of general data and serum parameters between EMS patients with infertile and EMS patients without infertile表5 EMS不孕症患者与无不孕症者一般资料及血清指标比较
2.6 血清Gal-1和CRH水平对EMS患者出现不孕症的诊断价值 与Gal-1、CRH各单独指标比较,Gal-1与CRH联合诊断的效能较高,联合诊断方程为log(P/1-P)=-0.681+0.770×CRH+0.625×Gal-1,见图1、表6。

Fig.1 Diagnostic values of serum Gal-1 and CRH levels for infertility in EMS patients图1 血清Gal-1和CRH水平对EMS患者出现不孕症的诊断价值
3 讨论
据流行病学统计,在育龄期女性中,EMS的发病率为10%~15%[1]。目前,EMS的病因尚未完全阐明,其为一种良性病变,但却具有类似恶性肿瘤的生物学行为,子宫肌层、盆腔及阴道壁等常受累及[4]。EMS具有转移性、复发性及广泛性等特点,严重者可影响卵细胞产生、阻碍受精过程及干扰受精卵着床,从而造成不孕[5]。通常EMS患者中发生不孕症的概率约为40%。目前,腹腔镜检查是诊断EMS及其合并症的“金标准”,但其为有创检查,且操作繁琐[6]。因此,寻找有价值的血清指标对诊断EMS临床意义重大。
Gal-1属于原型凝集素家族,包含135个氨基酸残基,分子质量约为14.5 ku,极度亲和具有β-半乳糖苷的糖复合物,对炎症反应、免疫应答及肿瘤恶性增殖和转移具有重要的调控作用;Gal-1能够抑制有丝分裂原,阻碍T细胞增殖,并诱导活化的T细胞凋亡,抑制机体的免疫反应,有利于脱落的内膜向宫腔外种植[7]。体外实验表明,Gal-1能够促进分泌型焦磷酸蛋白1磷酸化,加速骨桥蛋白降解,增强滋养细胞的侵袭和转移能力[8]。本研究结果显示,EMS组患者血清中Gal-1水平较对照组升高,表明Gal-1可能在EMS发病过程发挥重要作用,考虑可能原因为LGALSI基因的启动子异常活化,经转录翻译合成Gal-1,通过自分泌的形式向胞外大量释放,从而使血清中Gal-1水平升高[2]。本研究结果显示,随着r-AFS分期的进展,血清中Gal-1水平逐渐升高,表明Gal-1可能促进了EMS的进展,考虑可能机制为上调的Gal-1通过糖类识别结构域(carbohydrate recognition domain,CRD)结合神经纤毛蛋白-1(neuropilin-1,NRP-1),促进血管内皮生长因子受体2(vascular endothelial growth factor receptor 2,VEGFR2)磷酸化,使血管内皮细胞黏附、迁移,促进新生血管形成,从而滋养异位的子宫内膜,导致EMS进展[9]。此外,Gal-1能够激活丝裂原活化蛋白激酶(mitogen activated protein kinase,MAPK)信号通路,诱导异位的子宫内膜基质细胞大量增殖,加重EMS[2,7-8]。

Tab.6 Diagnostic values of serum Gal-1 and CRH levels for infertility in EMS patients表6 血清Gal-1和CRH水平对EMS患者出现不孕症的诊断价值
CRH属于内分泌调节因子,由41个氨基酸残基组成,主要在下丘脑和胎盘中合成,能够结合G蛋白偶联受体,发挥促炎、调节血管通透性及维持生物节律等多种功能[10]。Kapoor等[10]研究发现,CRH能够促进类固醇合成因子1(steroidogenic factor-1,SF-1)表达,激活芳香化酶,促进雌激素大量合成,导致雌激素优势,这是EMS发病的重要条件。You等[11]发现,CRH能够激活一氧化氮合酶,促进核因子κB(NF-κB)活化和局部炎症反应,从而介导异位子宫内膜与其他组织的黏附。本研究结果显示,EMS组患者血清中CRH水平较对照组升高,表明CRH可能参与调控EMS的起病过程,考虑可能原因为EMS患者体内的雌/孕激素比例异常,通过正反馈作用诱导下丘脑合成释放CRH,从而使血清中CRH水平升高[3,10]。本研究结果显示,随着r-AFS分期的进展,血清中CRH水平逐渐升高,表明CRH可能在EMS进展过程中发挥促进作用,考虑可能机制为CRH水平升高后,通过结合促肾上腺皮质激素释放激素受体 1(corticotropinreleasing hormone receptor 1,CRHR1)而激活肿瘤坏死因子α(tumor necrosis factorα,TNF-α),促进IL-6和集落刺激因子释放,增强基质金属蛋白酶(matrix metallo-proteinases,MMPs)活性,有利于异位的子宫内膜黏附周围组织,促进EMS演化过程[12]。此外,CRH能够作用于雌激素受体2(estrogen receptor 2,ER2),影响机体正常的免疫应答反应,使异位的子宫内膜形成免疫耐受,逃避免疫监视,从而加重EMS[13]。
二元Logistic回归分析显示,较高水平的Gal-1和CRH是EMS发生的危险因素,血清中Gal-1、CRH水平与r-AFS分期均呈正相关,表明Gal-1、CRH水平能够协助判断EMS分期,反映EMS的严重程度,有望成为动态监测EMS的潜在血清指标,其原因可能是Gal-1升高后,通过促进细胞间黏附分子-1(intercellular adhesion molecule-1,ICAM-1)表达,激活MMPs和重组肌动蛋白,使内膜基质易于穿透细胞外基质(extracellular matrix,ECM)向宫腔被覆黏膜外的其他区域种植、侵袭,加速EMS的进展过程[14]。上调的CRH能够结合CRHR1,诱导巨噬细胞释放血管内皮生长因子和IL-1β,促进炎症反应,增强内膜间质细胞的黏附性及侵袭性,有利于EMS进展[15]。本研究结果显示,与EMS无不孕症者相比,EMS合并不孕症患者血清中Gal-1和CRH水平升高,表明Gal-1和CRH可能参与调控EMS合并不孕症过程。ROC曲线显示,Gal-1与CRH联合检测的AUC值明显高于单一Gal-1或CRH,同时,联合检测的敏感度较单一指标明显升高,有利于早期筛查可能发生不孕症的患者,为临床早期进行针对性治疗提供可靠支持。
综上所述,EMS患者血清中Gal-1和CRH水平升高,血清中Gal-1、CRH水平能够反映EMS的严重程度,可成为动态监测EMS的潜在血清学指标。Gal-1和CRH联合检测对EMS患者是否出现不孕症具有良好的诊断效能,且敏感度较高,可为临床早期针对性治疗提供有力帮助,但血清中Gal-1、CRH变化的具体机制尚不清楚,需要在后续的基础实验中进一步证实。



