范文俊,刘逸翔,刘静怡,张英,司月乔,史菲,孙贤
冠状动脉粥样硬化性心脏病(CAD)仍然是全球首位死亡原因[1]。急性冠脉综合征(ACS)由不稳定动脉粥样硬化斑块破裂引起,是CAD的严重且最常见类型。经皮冠状动脉介入治疗(PCI)是治疗及改善ACS预后的重要策略之一,即使及时进行血运重建,ACS患者仍然有较高的死亡风险[2-3]。因此,探索ACS患者PCI术后发生不良预后的影响因素,尽早识别高危患者,对改善预后具有重要的临床意义。炎症在斑块破裂和动脉粥样硬化中发挥重要的作用,炎性细胞和免疫细胞,包括中性粒细胞、血小板、单核细胞和淋巴细胞与CAD的发病密切相关[4-6]。已有研究表明,相关指标如中性粒细胞与淋巴细胞比值(NLR)[7]、血小板与淋巴细胞比值(PLR)[8]、单核细胞与淋巴细胞比值(MLR)[9]、系统免疫炎症指数(SII)[10]对CAD的诊断具有预测价值。白蛋白(ALB)反映营养状态,参与炎症反应,血清低ALB水平与高心血管风险相关[11-12]。衍生的中性粒细胞与淋巴细胞比值(dNLR)由白细胞计数(WBC)和中性粒细胞计数(NEU)组成,在临床上易于获取而受到关注[13]。ALB-dNLR评分由ALB和dNLR组成,可同时体现机体的营养状态和炎症反应,但该评分在ACS患者中少见报道。本文旨在探讨ALB-dNLR评分对ACS患者PCI术后预后的影响,探索影响临床预后的独立危险因素,为临床提供更全面的预后评估。
1 对象与方法
1.1 研究对象 连续入选2016年1月—2018年12月于承德医学院附属医院心脏内科住院诊断ACS并行PCI的患者1 744例。入选标准:年龄≥40岁;根据欧洲心脏病学会等制定的全球诊断标准诊断为ACS;冠状动脉造影提示为冠状动脉主干或其主要分支管腔狭窄≥50%;均已行PCI治疗;患者知情同意参加本研究。排除标准:(1)感染性疾病。(2)恶性肿瘤。(3)血液系统疾病。(4)合并其他严重心脏疾病,如主动脉夹层、肥厚型心肌病等。(5)慢性肾脏病3期及以上。(6)缺血性或出血性脑卒中急性期。本研究已获得医院伦理委员会批准(伦理批号:LL2021036)。
1.2 临床资料收集 包括基线人口学特征(年龄、性别),临床表现(心肌缺血症状、心源性休克、心力衰竭及体征等),经典危险因素[高血压病、2型糖尿病、血脂异常、吸烟史(每日吸烟>1支,持续>1年)、缺血性脑卒中、短暂性脑缺血发作史、冠心病家族史等]和辅助检查(入院时超声心动图、血常规、血脂、血生化等)。患者出院后1、3、6、12个月复诊时进行随访,以后每年随访1次。主要结局指标为主要不良心血管事件(MACE),包括全因死亡和严重心力衰竭再住院[纽约心脏病学会(NYHA)分级心功能Ⅳ级]。
1.3 实验室检查 患者入院后次日采集空腹静脉血2 mL,使用全自动生化分析仪(贝克曼AU5800)进行血脂等常规生化检测,用全自动血细胞分析仪(希森美康XE-2100)进行血常规检测。dNLR为中性粒细胞计数/(白细胞计数-中性粒细胞计数)[14]。SII为血小板计数(PLT)×中性粒细胞计数/淋巴细胞计数(LYM,×109/L)[10]。ALB-dNLR评分计算参考文献 [15]。
1.4 统计学方法 采用SPSS 26.0和GraphPad Prism 8.0进行数据分析。定量资料的正态性检验选择Kolmogorov-Smirnova检验,偏态分布的定量资料用中位数和四分位数[M(P25,P75)]表示,2组间比较选择Mann-WhitneyU检验,多组间比较选择Kruskal-WallisH检验。偏态分布的定量资料相关性分析采用Spearman秩相关分析。定性资料采用例(%)表示,组间比较采用χ2检验。采用受试者工作特征(ROC)曲线确定各炎性指标的最佳诊断界值。用Kaplan-Meier曲线及Log-rank检验比较患者的生存状况。采用Cox风险回归模型预测行PCI治疗的ACS患者发生MACE的危险因素。双侧P<0.05为差异有统计学意义。
2 结果
2.1 不同ALB-dNLR评分人群的基线特征比较1 744例患者中位随访1 141 d,其中失访205例,最终完成随访者共1 539例,60例出现MACE,为MACE组,其余1 479例为Non-MACE组。各炎性指标对ACS患者PCI术后发生MACE的诊断价值见图1、表1。根据ROC曲线结果,将ALB-dNLR 2分定义为低ALB(≤40.72 g/L)+高dNLR(≥2.30);ALB-dNLR 1分定义为高ALB(>40.72 g/L)+高dNLR(≥2.30)或低ALB(≤40.72 g/L)+低dNLR(<2.30);ALB-dNLR 0分定义为高ALB(>40.72 g/L)+低dNLR(<2.30)。1 539例 患 者 中ALB-dNLR 0分 者456例,ALBdNLR 1分者763例和ALB-dNLR 2分者320例。
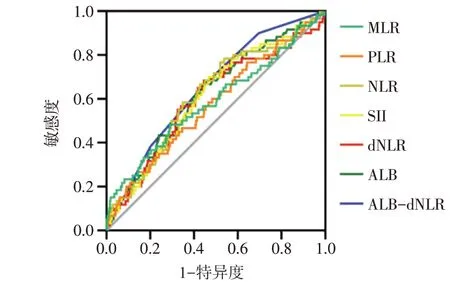
Fig.1 ROC curves of MACE diagnosed by each factor图1各因子诊断MACE的ROC曲线
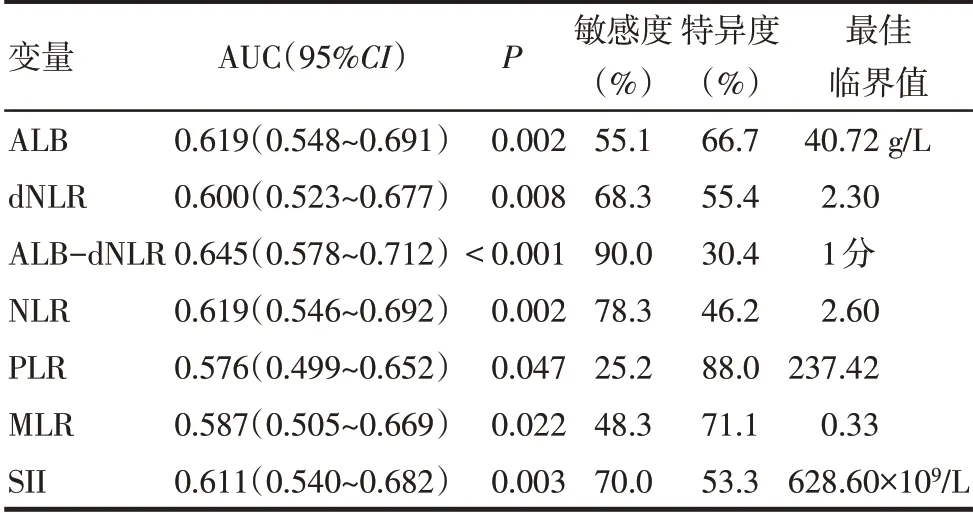
Tab.1 ROC curve analysis of inflammatory markers for diagnosis of MACE表1炎性因子诊断MACE的ROC曲线分析
2.2 MACE组和Non-MACE组患者基线特征的比较MACE组和Non-MACE组患者在年龄≥65岁、缺血性脑卒中、心力衰竭、心源性休克、不稳定型心绞痛(UA)、左心房内径>35 mm、左心室射血分数<0.40比例方面差异有统计学意义(均P<0.05)。MACE组NEU、dNLR、NLR、PLR、MLR、SII、肌酸激酶同工酶(CK-MB)和肌酐水平均较Non-MACE组升高,而LYM、ALB水平较Non-MACE组下降(均P<0.05)。见表2。
2.3 dNLR与炎性指标的相关性分析dNLR与NLR(rs=0.932)、PLR(rs=0.554)、MLR(rs=0.399)、SII(rs=0.839)均呈正相关(均P<0.05)。
2.4 不同ALB-dNLR水平的Kaplan-Meier生存曲线 低ALB(ALB≤40.72 g/L)组和高dNLR(dNLR≥2.30)组的累积生存率分别低于高ALB(ALB>40.72g/L)组和低dNLR(dNLR<2.30)组(均P<0.05),见图2A、B。ALB-dNLR 2分组的累积生存率较ALBdNLR 0分 组 和ALB-dNLR 1分 组 低(P<0.01,图2C)。
2.5 影响患者发生MACE的Cox回归分析 以ACS患者PCI术后是否发生MACE为因变量(是=1,否=0)。自变量选择经单因素Cox回归筛选P<0.05的变量:年龄(≥65岁=1,<65岁=0),心力衰竭、心源性休克、缺血性脑卒中(是=1,否=0),左心室射血分数(<0.40=1,≥0.40=0),ALB(≤40.72 g/L=1,>40.72 g/L=0),dNLR(≥2.30=1,<2.30=0),ALB-dNLR评分;结果显示上述指标均是ACS患者PCI术后是发生MACE的影响因素,见表3。采用向前法拟合模型后,模型1中,年龄≥65岁、心力衰竭、心源性休克、左心室射血分数<0.40、ALB-dNLR 1分、ALB-dNLR 2分均为PCI术后的ACS患者发生MACE的独立危险因素。模型2中,年龄≥65岁、心力衰竭、心源性休克、缺血性脑卒中、ALB≤40.72 g/L均为PCI术后的ACS患者发生MACE的独立危险因素。模型3中,年龄≥65岁、心力衰竭、心源性休克、左心室射血分数<0.40、dNLR≥2.30均为PCI术后的ACS患者发生MACE的独立危险因素(均P<0.05),见图3。
3 讨论
本研究发现ALB-dNLR评分对MACE的诊断价值较高,优于ALB和dNLR以及各炎性指标如NLR、PLR、MLR、SII的单一诊断。dNLR与各炎性指标均呈正相关,且与NLR相关性最强(rs=0.932,P<0.05)。ALB≤40.72 g/L、dNLR≥2.30和ALB-dNLR评分均为ACS患者PCI术后发生MACE的独立危险因素,ALB-dNLR 2分组患者的生存率比ALB-dNLR 1分和ALB-dNLR 0分组更低。
CAD由多种因素引起,包括经典危险因素(血脂异常、高血压、糖尿病、吸烟、高龄)和其他危险因素(炎症、内皮功能障碍、氧化应激等)[16]。炎症在动脉粥样硬化的发生发展中发挥重要作用[17]。不稳定动脉粥样硬化斑块破裂是由中性粒细胞和淋巴细胞介导的免疫过程,NLR可作为系统炎症的指标,与ACS患者的不良预后相关[7,12]。本研究发现,dNLR与NLR相关性强,两者对MACE的诊断价值相近,可作为NLR的替代指标。dNLR是由Proctor等[14,18]首次提出,包含白细胞计数和中性粒细胞计数的指标,与一些癌症疾病的预后相关。dNLR不需要淋巴细胞计数的临床数据,因此比NLR更加便利。近期研究表明高dNLR可能与心力衰竭患者的不良预后相关[19],并反映了肥胖人群的亚临床炎症状态[20],而肥胖是CAD的危险因素之一[21]。本研究发现高dNLR为ACS患者PCI术后发生MACE的独立危险因素,因此,高dNLR可能反映系统炎症和心血管疾病的不良预后。血清ALB具有抗氧化的特性,ALB的合成由营养摄入、机体胰岛素水平及内外渗透压调节,因此低ALB水平与营养不良和炎症相关[22]。营养不良导致淋巴细胞数目减少,加剧炎症反应[16,23]。本研究发现低ALB水平为ACS患者PCI术后发生MACE的独立危险因素。有研究表明入院时低ALB血症是PCI术后急性ST段抬高型心肌梗死患者远期死亡的独立预测因子[24],与本研究结论一致。

Tab.2 Comparison of baseline clinical characteristics between the MACE group and the non-MACE group表2 MACE组和Non-MACE组患者基线特征比较
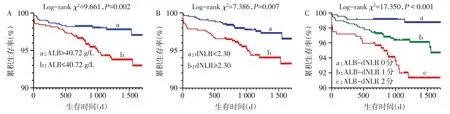
Fig.2 Kaplan-Meier survival curves at different ALB,dNLR and ALB-DNLR levels图2不同ALB、dNLR和ALB-dNLR水平的Kaplan-Meier生存曲线
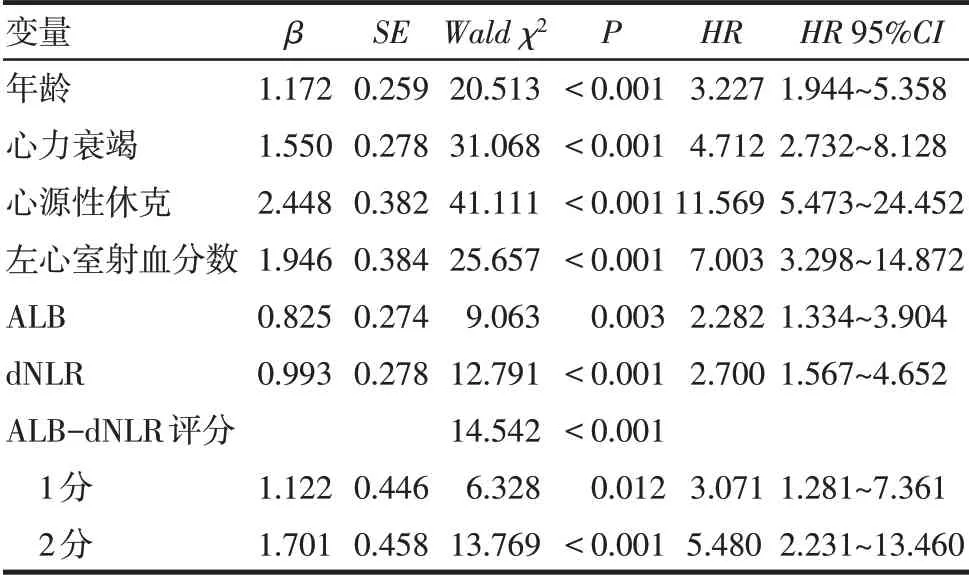
Tab.3 Cox regression analysis of MACE in ACS patients after PCI表3影响PCI术后ACS患者发生MACE的Cox回归分析
ALB-dNLR评分综合ALB和dNLR,更加全面地反映机体的营养和炎症状态。该评分在类风湿关节炎以及胰腺癌患者中用以评估机体的炎症状态[15,25],但在ACS患者中的预后价值尚未见报道。课题组前期完成了炎症脂肪细胞因子对急性非ST段抬高型心肌梗死患者的诊断预测价值,以及胰岛素抵抗相关的指数TyG与CAD及冠状动脉钙化的相关性研究[26-27]。在前期的研究基础上,本研究发现ALB-dNLR评分为PCI术后的ACS患者发生MACE的独立危险因素,评分分数越高,患者生存率越低。ALB和dNLR在临床上易于检测且价格低廉,ALB-dNLR评分有望成为ACS患者PCI术后预后评估的新型指标。

Fig.3 Forest graphs based on Cox proportional hazards regression models for ALB-dNLR(A),ALB(B)and dNLR(C)图3 ALB-dNLR(A),ALB(B)和dNLR(C)的Cox回归森林图
本研究数据来自单中心,可能会有选择偏倚。此外,本研究仅对ALB-dNLR评分进行了入院水平评估,并且未评估其随时间的变化,其对全因死亡和严重心力衰竭再入院的影响仍然需要进一步的研究。



