操 植, 冉利梅, 杨 星, 唐 瑶
(1.贵州医科大学, 贵州 贵阳 550025; 2.贵州医科大学附院, 贵州 贵阳 550004)
会诊制度是医疗核心制度之一,会诊质量是评价医院医疗质量的重要指标[1]。 3个或3个以上学科同时参与的会诊为多学科会诊,对疑难危重病例往往需要多学科会诊来确定相应的诊断和治疗方案[2]。 产前系统B超筛查发现的异常胎儿诊断及预后问题较为复杂,往往涉及多个学科和社会伦理因素[3-4],有必要对产前系统B超筛查中发现的异常胎儿予以多学科会诊以明确进一步的诊治方案[5-6]。本文对贵州医科大学附属医院门诊疑难病会诊中心收集的209例妊娠20~40周系统B超筛查异常病例的基本资料和会诊情况进行分析,探讨多学科会诊在产前异常胎儿筛查中的应用价值。
1 资料与方法
1.1 一般资料
选取2015年1月1日~2017年12月31日期间门诊疑难病会诊中心接收的妊娠20~40周系统B超筛查异常209例作为研究对象,排除无随访记录及主要研究资料不全病例。
1.2 方法
由接诊医师提出会诊要求,门诊会诊中心收集并检查患者病历资料,联系会诊专家,安排会诊。由产科超声医师汇报病例,专家组集中讨论形成治疗方案;中心工作人员负责记录会诊资料,存档备案。现回顾性研究209例20~40周系统B超筛查异常胎儿病例多学科会诊资料,并统计分析;收集患者的一般情况、涉及科室、会诊前后明确诊断数、诊疗建议及治疗效果等资料。
1.3 统计学方法
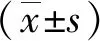
2 结果
2.1 患者资料及会诊科室分布
会诊病例年龄为20~44(28.4±3.9)岁,平均孕周为(28.8±3.6)周;209例患者会诊涉及科室32个,总计1 149人次副主任医师及以上职称医师参加。参与会诊前3位的科室为产科、新生儿科和产科超声,见表1。

表1 会诊相关科室分布Tab.1 Distribution of relevant departments of consultation
2.2 会诊前后诊断
会诊前诊断明确97例(46.41%),会诊后诊断明确196例(93.78%),门诊多学科会诊后诊断明确病例数较会诊前增加了99例(47.37%)。209例异常胎儿会诊病例中有13例经多学科会诊后仍无法确诊,需转院或进一步完善检查。多学科会诊结果显示,胎儿单系统异常较多的是中枢神经系统系统、消化系统和心血管系统畸形,见表2。根据会诊结果,对患者病情提出终止妊娠、产后治疗和随诊观察等相应的诊疗建议,由患者及其家属决定胎儿最终去留。

表2 各类疾病会诊治疗建议Tab.2 Consultation treatment advice of various diseases
2.3 妊娠结局
会诊后建议终止妊娠的90例孕妇行人工流产后诊断正确率为100%,建议随诊观察的11例胎儿出生后未发现畸形,建议产后治疗的95例中6例选择终止妊娠、47例经产后治疗痊愈、33例好转、7例未愈、2例死亡。产后治疗具体为胎儿出生后的矫正手术治疗或药物治疗,以病理检查结果、患者生理指标、功能恢复程度作为治疗效果的评价指标,其中任意一项指标出现改善可判定为好转,全部显示正常即为痊愈。转归情况见表3。
3 讨论
相关数据显示,我国出生缺陷发生率为5.6%,每年新增出生时临床症状明显的缺陷患儿约25万例,是导致早期流产、死胎、围产儿死亡、婴幼儿死亡和先天残疾的主要原因[7-8]。近年来,国内多个大型医疗机构先后在产前诊断中引入多学科会诊模式并在实践过程中总结和报告了会诊模式的效果。戴自奋等[9]回顾性分析多学科会诊对胎儿出生缺陷治疗的影响,发现多学科会诊可提高出生缺陷诊断的准确性并改善预后。张林东等[10]研究分析产前疑难会诊病例的诊疗现状,发现多学科会诊可简化产前诊断的就诊过程,提高了产前诊断的水平。沈淳等[11]研究认为孕妇参加产前多学科会诊后,作出多学科的综合评估,提高了治疗结构畸形的诊治率并改善预后。以上研究均显示多学科会诊有助于提高产前诊断的准确率,对异常胎儿的治疗具有重要意义。目前,国内尚未发布产科会诊的相关指标,对会诊的开展方式、频率等亦无明确规定。本院自2012年成立门诊疑难病会诊中心以来,年均接诊患者近百例,其中又以产前疑难病例居多。此次统计的209例系统B超筛查异常胎儿病例时间跨度为3年,能较好的反应我院产前会诊现状,为总结评价产前多学科会诊价值提供相关参考。

表3 各类疾病产后治疗转归情况(n)Tab.3 Postnatal treatment outcomes of various diseases
本研究数据显示,209名患者年龄跨度较大,超声检查时多数在25周以后,属于中晚孕期,检查结果较为可靠;产前会诊总计涉及32个临床科室,与产科相关的主要科室已全部覆盖,更多临床科室的参加有利于整合优势资源,全面把握病情,为患者提供更精准可靠的治疗方案;本研究中会诊前诊断明确人数为97例,会诊后诊断明确人数为196例,比会诊前增加99例。说明多学科会诊能够在尽可能短的时间内明确病因,为精确诊断病情提供帮助;产前会诊建议终止妊娠的90名患者行人工引产术后显示诊断结果全部正确。11例建议随诊观察的胎儿在孕期或出生后异常症状消退或好转。95例建议产后治疗的病例中,除少数可能考虑经济和家庭因素选择终止妊娠的病例,80名(89.89%)新生儿经治疗后痊愈或好转,说明经多学科会诊后专家组诊断准确,制定了针对性的治疗方案,治疗取得了很好的效果。综合上述分析,多学科会诊可以为患者提供全面、专业的信息,包括异常胎儿的疾病类型、分娩指导、胎儿预后等,从而减轻孕妇及其家属的经济和精神负担。与其他单病种疾病相比,产前异常胎儿疾病考虑到母体和胎儿双重因素的共同作用,其发生、发展和预后问题更加复杂多样,治疗不当会给患者及其家庭带来沉重的精神压力和经济负担[12-14]。面对以往该类疾病较高的引产率[15-17],建立产科多学科会诊模式对产前诊断治疗工作具有重要意义。当前,针对临床治疗中出现的产前疑难疾病采用多学科会诊模式已成为公立综合医院的新趋势,但由于不同医院开展会诊水平参差不齐,有待于通过不断的经验积累和学术交流来共同提高[18]。本院产科会诊过程受专家队伍、硬件设备、会诊组织及患者主观意愿等因素影响,如会诊专家因故缺席、会诊团队分工不明、投影故障等将导致会诊质量的降低;如缺少完整病例资料、部分患者对会诊方案不予采纳,则将妨碍诊疗的准确实施[19]。因此,在实施产科多学科会诊时,需要在规范操作的基础上,在实践中进一步改进和优化。



