■ 鲁 贝 吕朋朋 伍 曦 柏 慧 杨 风 朱俊敏
近年来,传染病、洪涝灾害等重大突发公共卫生事件频发,严重危害到公众健康和社会安定。“十四五”规划中“推动公立医院高质量发展的意见”明确将提升公立医院的应急能力纳入发展要求。公立医院是应急管理体系的核心部分,其收治效率和质量会对一个区域的安全保障工作产生重要影响。新冠肺炎疫情发生后,医院原本的运营秩序被打乱,面临人员不足、物资短缺、管理混乱、应急能力不足等问题。因此,在短时间内快速、安全、有序地开展医院应急管理,建设有效的医院应急管理模式对维护社会稳定、保证群众安全具有重要意义。本文基于重大突发公共卫生事件中公立医院的实践经验,运用3S理论对医院应急状态下的人员、物资、结构问题进行总结,并提出合理的应对策略。
有学者2006年提出了激增科学(science of surge)[1]。激增即医疗和公共卫生需求的大规模增加,激增能力即对于所需资源的最大潜在交付能力,当激增能力不足以应对激增时,医疗系统的风险性系数将会提高[2]。3S框架是激增能力的基础构成,人员(staff)是3S框架的核心要素,主要指医院中参加突发公共卫生事件的医护人员等,应关注的子要素包括人员的数量、能力、专业、心理、耐力;材料(stuff)主要为医疗设备、防护用品、药品等突发公共卫生事件中所需的应急耗材;结构(structure)包括公立医院的应急预案、政治环境、公共卫生系统、区域合作、决策系统、信息流通和组织的连续性。
1 公立医院突发公共卫生事件应急管理现状
在中央或上级政府发布防控指令和救治方案前,公立医院往往已经处于突发公共卫生事件中心,需要以最快的速度建立起与突发公共卫生事件相适应的运行秩序,面临着多方面的挑战。在经济方面,重大突发公共卫生事件的暴发往往会影响正常诊疗业务的开展,进而影响医院收入。受新冠肺炎疫情影响,2020年1~4月公立医院诊疗人次同比下降27.1%,出院人数同比下降21.9%[3]。在人员方面,突发公共卫生事件常常以点为中心聚集性暴发,各大公立医院会在第一时间派遣医疗队驰援该地区。如新冠肺炎疫情发生之际,从各地医院共调集4.26万名医务人员和965名公共卫生人员驰援湖北省和武汉市[4];同时为预防和应对当地的紧急情况,对剩余医护人员开展紧急部署和培训。在物资方面,为应对短期的需求激增,除根据国家发布的指导文件管理和使用应急物资外,医院可以向社会筹集物资,但我国公立医院接受社会捐赠体系尚不完善[5]。在结构方面,院内需要成立应急组织,按照政府部门下达的防控指令和指南建议,根据实际情况对紧急救治、预检分诊、人员培训、物资储备和分区改造等进行全面部署。公立医院在重大突发公共卫生事件中需不断聚焦于医务人员、医疗资源与医疗部门之间的协同,构建一个完整高效的应急体系。
2 公立医院3S系统框架下的发展短板
2.1 人员要素:人员紧缺,状态不佳
人员要素方面的主要问题是人力资源紧缺,人员心理状态不佳。人力资源作为应急管理中最重要且能动的因素,会对医院应急工作产生直接影响。首先,人员紧缺的问题首当其冲。重大突发公共卫生事件的应对往往要求医护人员具备急危重症救治、传染病、公共卫生等知识技能。但以往公立医院中公共卫生科室发展边缘化,而感染、重症等相关专业临床医师占比不足3%[6],导致能胜任前线应对重大突发公共卫生事件工作的医护人员缺乏[7]。同时,部分医护人员无法参与院内抗疫工作,例如外派支援人员、病、产假人员等。且由于时间紧迫,医院在人员调配上通常存在一定的滞后性。其次,在重大突发公共卫生事件中,面对突增的工作量和职业高风险性,医护人员容易产生心理危机。研究表明,新冠肺炎疫情期间多数医护人员存在不同程度的悲观、恐惧和焦虑等负面情绪[8-9]。人员的心理状态会直接影响工作状态,进而影响到医院面对重大突发公共卫生事件的收治工作和效果。
2.2 材料要素:医疗应急物资不足
医院物资保障是开展应急管理工作的重要基石[10]。医疗应急物资不足会影响医院在紧急时期的运转,限制医护人员开展救治工作并会增加院内感染的风险。医院应急物资不足原因:第一,应急物资供给不足。为避免资源浪费,医院物资库存通常以日常治疗量为导向,部分医院会实行基于电商平台的“零库存”管理模式[11]。医院对重大突发公共卫生事件的发展趋势缺乏准确判断、物资供应渠道有限等,也会导致无法及时购置补充物资。同时,物资设备的配置与医院级别密切相关,一级、二级医院医疗设施设备及物资配置相对落后,导致其应急能力不足[12]。第二,医疗物资消耗大。以新冠肺炎、非典等传染病为例,对医护人员的防护和院内消毒的要求高,造成对医疗物资的大量消耗。院内医疗物资使用不规范、分级不明确,则会降低现有物资的利用率[13]。此外,应急物资质量问题也需要引起重视。新冠肺炎疫情期间,全国共查处非法制售口罩等防护用品案件4.57万起[14],不合格的物资会对医护人员和患者的健康产生威胁。
2.3 结构要素:应急管理能力欠缺
在重大突发公共卫生事件暴发后,医院从惯性运行转向应急管理,在组织结构、运行机制、资源调配方式等方面都发生全局性变化[15]。然而,制度供给不足、医院组织结构设计窠臼、信息流通不畅、管理层应急理念不强等问题会导致医院难以建立快速的应急响应机制。一方面,公立医院的应急策略仍镶嵌在我国的政治体系之下,政府未建立起区域内协同共治的运转机制和完善的应急制度体系会限制卫生资源的调度和医院应急程序的合法性[6]。另一方面,管理者应对重大突发公共事件如果缺乏风险研判力和果决的处置能力,则会使医院处于被动的应急状态中[16]。加之公立医院管理体系普遍存在的弊端[17],不利于根据重大突发公共卫生事件的实际情况实施动态管理。
3 应对策略
3.1 人员要素:完善人员调度机制,坚持以人为本
加强人力资源科学调度。具体来说:一是全面统筹可利用的卫生人力资源,并进行紧急培训。对现有人力资源的工作经验、能力、心理压力等要素进行综合评估后统筹安排岗位。二是建立医护人员的候补交接机制,以应对疫情突然恶化导致的现有人员不足或人员岗位流动等问题,实施持续的弹性化、动态化管理。其次,应建立考核反馈机制。将提升应急能力贯穿于日常工作之中,通过建立考核评价机制,一方面可以保证诊疗质量,一方面能够及时发现问题并进行优化。此外,可通过同类型患者同区收治、区块管理的模式减轻医护人员负担,节省人力资源。
坚持以人为本。对于重大突发公共卫生事件给医护人员身心健康所带来的危害,医院应致力于保障医护人员身心健康。首先,应保障医护人员的健康和安全。医院应科学制定医护人员值班和交接班制度,避免工作量超负荷;把医护人员的防护放在首位,建立完善的工作流程和防护标准,防范院内感染。其次,医院要重视医护人员的心理状态,为医护人员提供心理疏导,加强心理建设,提供充足的人文关怀。再次,医院应加强对医护人员的物质保障和激励,落实加班补贴、一线医护人员补贴、奖金等,坚持精神激励与物质激励相结合。
3.2 材料要素:保障物资供应,加强物资管理
保障应急物资供应。首先应成立应急物资供应小组负责物资接收、采购等事宜。新冠肺炎疫情期间,医院应急物资的主要来源:国家调配、应急采购、社会捐赠。医院应快速盘点缺乏的物资设备的种类、数量,及时上报;做好采购防护物资和医疗设备的预算及筹资,准确掌握医疗物资的生产信息,特事特办进行采购;接受防护物资捐赠时,应做好捐赠执行的资料归集及核算,适时公开,接受监督[18]。在物资筹集的过程中,应加强对物资质量的把控。此外,医共体中龙头医院要加大对下级医疗机构的支援,保障物质供应链落实至基层医院,增强基层医疗机构在重大突发公共卫生事件中的治理能力。
加强应急物资管理。可成立应急物资管理小组,负责物资的分配和协调。医院应严格落实国家应急物资管理规范和分级标准。在物资管理中充分应用互联网技术,建立物资数据库,实施精细化的物资分配和监管。建立完善分级防护制度,按照院内各个区域病毒暴露程度,划分风险区等级,按级配置物资,避免物资的不合理配置。建立防护物资监测预警系统,设置存量预警线,与应急物资供应小组实现对接,保持应急防护用品的动态平衡和及时采购。对于物资、医疗设备应注重检修和维护,保证其质量随时处在应急备用状态。
3.3 结构要素:完善外部环境,提升内部应急能力
国家应加快落实突发公共卫生事件应急管理条例、政策、法律的制定,为医院应急管理乃至国家应急能力建设奠定政治基础。一方面,应提高突发公共卫生事件应急管理的立法层级,加强突发公共卫生事件应急法案的连贯性、统一性、可操作性,给予医院更完备的应急制度标准。另一方面,应将突发公共卫生事件应急协同治理提升至制度层面。基于完善的协同治理制度,建立起不同层级卫生机构、政府、公民间的协同治理平台,整合人力资源、物力资源、信息资源和社会力量,提高区域协同治理能力。
建立扁平化应急管理模式。医院应重新整合应急状态下组织架构,减少管理层级,提高组织反应速度。首先强化领导者危机意识和应急理念,形成以应急管理领导为主的统一高效的应急决策指挥中心。第二,设置人力资源小组、应急物资小组、信息管理小组、监督反馈小组,由应急领导直接管理。第三,设置临床专家组,小组成员以感染、重症、医学检验等相关科室骨干为主。临床专家组向上报告突发公共卫生事件救治情况,向下制定治疗方案、提供临床工作指导。此外,领导组、管理组专家组应共同制定并不断完善医院应急状态下的工作标准及应急预案设计,促进应急工作标准化、流程化。医院应急扁平化组织结构详见图1。
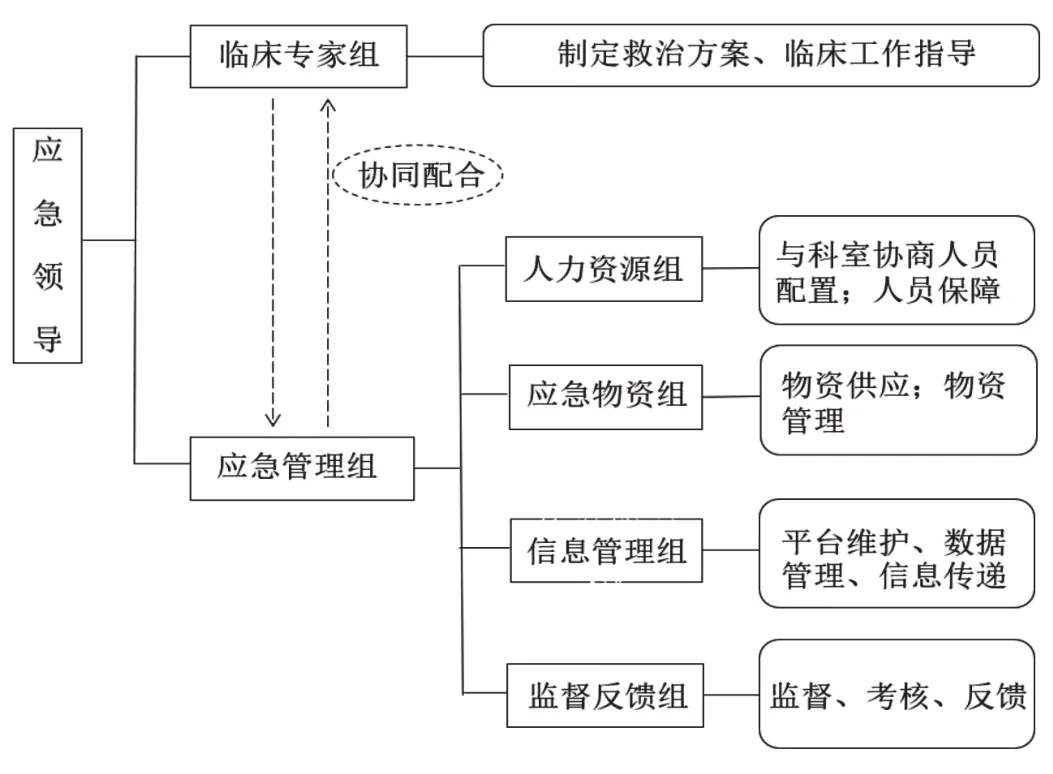
图1 医院应急管理扁平化组织
将信息化建设贯穿于应急管理中,建立大数据智能平台。应急信息化建设主要应实现以下功能:一,实现医院内部信息互联互通。配合扁平化应急管理模式的建立,完善医院数据库,实现各层级和部门的数据共享,提高内部沟通效率和信息传播速度。避免因人工采集数据、信息重复收集而增加医护人员工作负担。二,实现与外部的协同治理。打破层级和区域的限制,与上下级医院、公共卫生机构等协同,增强物资、人员、信息的灵活流动;利用新媒体平台及时表明立场、公布信息和收集信息。三,实现互联网医疗惠及群众。建立互联网医疗平台、完善医保线上支付功能和线下药品配送功能,确保在非正常状态下居民有病可医、有药可用。



