杨晓玲 戎天艺 魏珍玉 陈雷 陈淼 沈佐廷


摘要 目的:观察高压氧对急性脑梗死并发认知功能障碍病人认知功能及炎性因子的影响。方法:将95例急性脑梗死并发认知功能障碍病人随机分为对照组及高压氧组,对照组按照相关指南给予常规治疗,高压氧组在常规治疗组的基础上给予高压氧治疗。采用简易精神状态评价量表(MMSE)和蒙特利尔认知评估量表(MoCA),分别在两组病人治疗前、治疗后和随访6个月不同时间点进行认知功能的评定。同时检测两组治疗前后血清中白细胞介素(IL)-2、IL-4、IL-6、IL-10、IL-17A、肿瘤坏死因子α(TNF-α)和干扰素γ(IFN-γ)含量。结果:高压氧组经过10次高压氧治疗,与对照组比较,MMSE及MoCA评分差异均无统计学意义(P>0.05);随访6个月时,高压氧组的MMSE评分与对照组比较差异无统计学意义(P= 0.05),但有升高趋势,而MoCA评分则明显高于对照组(P<0.05)。治疗后,高压氧组病人血清IL-2、IL-6、TNF-α、IFN-γ、IL-17A明显低于对照组(P<0.05);IL-4、IL-10明显高于对照组(P<0.05)。结论:急性脑梗死并发认知功能障碍病人在发病早期反复多次给予高压氧治疗,能够提高病人远期的MoCA评分。其机制可能是高压氧下调促炎因子IL-2、IL-6、IL-17A、TNF-α、IFN-γ的表达,减轻炎症损伤,上调抗炎因子IL-4、IL-10的表达,保护神经元,减少了缺血后神经元的损伤,提高了病人远期的MoCA评分。
关键词 急性脑梗死;认知功能障碍;高压氧;炎性因子
doi:10.12102/j.issn.1672-1349.2024.03.030
基金项目 上海市卫生健康委员会科研项目(No.201940155)
作者单位 1.上海理工大学附属市东医院(上海200438);2.海南医科大学附属第一医院
通讯作者 沈佐廷,E-mail:gdzeroxx@sina.com
引用信息 杨晓玲,戎天艺,魏珍玉,等.高压氧对急性脑梗死并发认知功能障碍病人认知功能及炎性因子的影响[J].中西医结合心脑血管病杂志,2024,22(3):557-560.
认知功能障碍是脑卒中病人常见的临床症状之一。随着人口的老龄化,脑卒中后认知障碍的发病率正在上升,有50%~70%的脑卒中病人并发认知功能障碍[1]。认知障碍不仅会导致病人的死亡率增加,还会影响病人治疗的依从性,从而影响脑卒中病人运动功能及语言功能的康复[2]。所以了解脑梗死病人并发认知功能障碍发生发展的潜在机制,并在早期寻找有效的治疗方案引起了人们越来越多的关注。
高压氧治疗具有神经保护作用,在国外脑外伤的动物实验及临床研究中均得到了充分的证实[3]。国内学者曾报道早期高压氧辅助治疗重型颅脑损伤去骨瓣术后病人,可提高疗效,改善预后,其机制可能是高压氧通过降低C反应蛋白(CRP)、白细胞介素(IL)-1及肿瘤坏死因子-α(TNF-α)等炎性因子的水平,从而修复神经细胞[4],提示高压氧对炎性因子的调控可能影响了疾病的转归。有研究认为急性脑梗死病人连续多次给予高压氧治疗,可以激活内源性修复系统,缩小梗死面积,改善神经功能缺损[5]。迄今为止高压氧在脑梗死合并认知功能障碍病人中的作用效果及其机制的研究鲜有报道。本研究选取49例急性脑梗死并发认知功能障碍病人为研究对象,观察早期高压氧治疗对其认知功能及炎性因子的影响。
1 资料与方法
1.1 临床资料
选取2021年1月—2022年10月上海市杨浦区市东医院神经内科收治的95例急性起病的脑梗死并发认知障碍病人作为研究对象,随机分为两组,常规药物治疗组(对照组)46例,高压氧治疗组(高压氧组)49例。排除标准:出血性脑卒中;伴有意识障碍;合并精神障碍;其他原因所致认知障碍;语言障碍、听力障碍导致无法进行认知量表的评估;合并急慢性感染、炎症性疾病及自身免疫性疾病;合并严重的全身性疾病;合并高压氧禁忌证。纳入标准:符合《2018年中国急性缺血性脑卒中诊治指南》中的诊断标准[6],并经头颅CT或磁共振成像(MRI)检查明确诊断为脑梗死;入院后进行简易精神状态评价量表(MMSE)和蒙特利尔认知评估量表(MoCA)的认知功能评估,MMSE≤26分且MoCA<26分;发病7 d 内入院;年龄60~80岁;自愿参加本研究,签署知情同意书。两组病人在性别、年龄、受教育程度、病情等方面比较差异无统计学意义(P>0.05)。详见表1。本研究经过上海市杨浦区市东医院伦理委员会批准。
1.2 研究方法
两组病人均按照《中国急性缺血性脑卒中诊治指南2018》[6]给予急性期规范治疗,并给予多奈哌齐改善认知功能。高压氧组于入院72 h内在常规治疗的基础上加用高压氧治疗。本研究采用中国宏远GY3200D1-C6型氧舱,病人入舱后给予面罩吸氧,治疗压力2.2 ata,升压15 min,稳压吸氧60 min,中间休息1次5 min,减压20 min,高压氧治疗总时程100 min,每日1次,连续治疗10次为1个疗程。
1.3 观察指标
1.3.1 认知功能评估
由经过专项培训合格的工作人员采用MMSE和MoCA量表,分别在两组病人治疗前后和随访6个月不同时间点进行认知功能的评定。MMSE量表包含5大项:定向力(10分)、即时记忆力(3分)、注意力和计算力(5分)、延迟回忆力(3分)、语言能力(9分),满分30分,>26分属于为正常。MoCA量表包含:视觉空间和执行能力(5分)、命名能力(3分)、记忆和注意力(6分)、语言(3分)、抽象(2分)、延迟回忆(5分)和定向(6分)。总分为30分,如果受教育年限≤12年则加1分,≥26分属于正常。
1.3.2 炎性因子检测
采用酶联免疫吸附试验(ELISA)法测定病人治疗前和治疗后血清中的白细胞介素-2(IL-2)、IL-4、IL-6、IL-10、IL-17A、肿瘤坏死因子α(TNF-α)和干扰素γ(IFNγ)含量。
1.4 统计学处理
采用SPSS 22.0软件进行数据分析,符合正态分布的定量资料以均数±标准差(x-±s)表示,组间比较采取独立样本t检验,组内比较采取配对样本t检验;定性资料采用例数、百分比(%)表示,比较采取χ2检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 两组病人不同时间点MMSE和MoCA评分比较
两组病人在治疗前基线水平MMSE和MoCA评分差异无统计学意义(P>0.05)。高压氧组经过10次高压氧治疗,与对照组比较,MMSE及MoCA评分差异无统计学意义(P>0.05)。6个月随访,高压氧组MMSE评分与对照组比较差异无统计学意义(P=0.05),但有升高趋势,而MoCA评分则明显高于对照组(P<0.01)。组内比较,两组治疗后及随访6个月的MMSE、MoCA评分均较治疗前明显提高(P<0.05)。详见表2。
2.2 两组治疗前后炎性因子水平比较
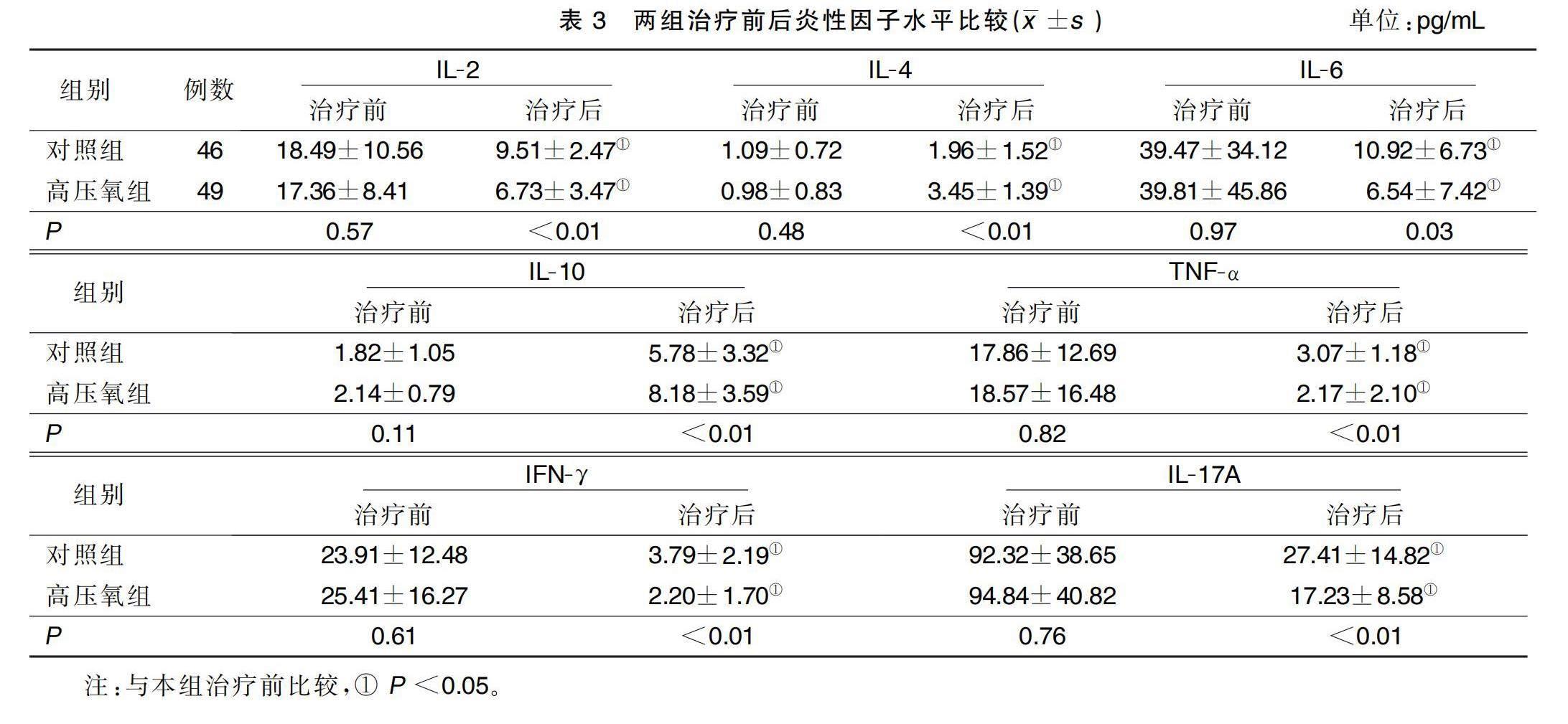
两组治疗前基线炎性因子水平比较差异无统计学意义(P>0.05)。治疗后,高压氧组血清IL-2、IL-6、TNF-α、IFN-γ、IL-17A水平明显低于对照组(P<0.01);IL-4、IL-10明显高于对照组(P<0.01)。组内比较,两组各项炎性因子治疗前后相比差异均有统计学意义(P<0.05)。详见表3。
3 讨 论
血管性认知障碍成为继阿尔茨海默病之后引起认知损害的第二大疾病,是少数可以在早期进行防治的认知障碍类型。脑梗死急性期梗死血管支配区域的脑组织丧失了血液供应,血氧水平快速降低,在此缺血-缺氧基础上,一系列炎症细胞因子呈瀑布式的激活和释放,介导梗死后的炎症损伤和卒中进展。临床上如果能尽早改善供血或者增加供氧,则能减轻继发的炎症损伤,促进脑卒中病人包括认知功能在内的神经功能的恢复。
高压氧是在高于正常大气压力下给予纯氧,提高血液和组织中的氧分压、氧含量及氧弥散距离,使得5~10倍以上的氧气进入血浆,弥散至常压下无法到达的缺氧的组织,改善组织供氧。Mijajlovic等[7-8]发现急性脑梗死病人给予高压氧治疗后,出现正常血管收缩,而缺血区血管扩张的“反盗血”现象,提示高压氧治疗能够改善缺血半暗带区的血流再灌注。Golan等[9]通过SPECT扫描也观察到同样的效果。高压氧不但可以增加全脑的血氧含量,还能依靠改善缺血半暗带区域的灌注来提高病变组织的氧合,减轻缺血缺氧后继发的脑损伤。
本研究中,治疗前两组病人的MMSE和MoCA评分比较差异无统计学意义(P>0.05)。入院后,对照组病人给予常规治疗,高压氧组在常规治疗的基础上给予高压氧,经过10次高压氧治疗后,对两组病人进行MMSE及MoCA评估,发现两组差异无统计学意义(P>0.05)。随访6个月时,高压氧组MMSE评分与对照组比较差异无统计学意义(P=0.05),但有升高趋势,而MoCA评分则明显高于对照组(P<0.05)。提示高压氧治疗能够提高急性脑梗死并发认知功能障碍病人远期的MoCA评分,推测高压氧可能改善病人的认知功能。国外也有类似研究表明,高压氧治疗对脑卒中后认知功能障碍病人的多个认知域有改善作用[10-11]。
在高压氧处理的动物中发现了缺血区域内白细胞的聚集被抑制,炎症趋化因子水平降低[12]。神经炎症通过一系列炎性级联反应诱导神经元损伤和突触丢失,是急性脑梗死并发认知功能障碍发生和发展的关键因素[13]。多项临床研究已经表明IL-6、TNF-α、IL-10等炎性因子参与了脑卒中后认知障碍的发生发展[14]。本研究中高压氧治疗提高了急性脑梗死并发认知功能障碍病人6个月后的MoCA评分,其机制与炎症分子是否有关呢?对两组病人治疗前、治疗后血清中的部分炎性因子进行检测,结果发现治疗前两组病人的血清中IL-2、IL-4、IL-6、IL-10、IL-17A、TNF-α和IFN-γ水平比较差异均无统计学意义(P>0.05)。治疗后,组内比较,两组病人血清的促炎因子IL-2、IL-6、IL-17A、TNF-α、IFN-γ含量降低(P<0.05),而抗炎因子IL-4、IL-10的含量则升高(P<0.05)。提示经过急性期的治疗,常规治疗及高压氧治疗均减轻了炎症反应。进一步组间比较,发现高压氧组血清中的促炎因子IL-2、IL-6、IL-17A、TNF-α、IFN-γ的含量较对照组降低更明显(P<0.05),而抗炎因子IL-4、IL-10的含量较对照组升高更明显(P<0.05)。提示高压氧治疗可降低促炎因子IL-2、IL-6、IL-17A、TNF-α、IFN-γ的表达,上调抗炎因子IL-4、IL-10的表达,减轻神经炎症损伤,保护神经元,继而提高了高压氧组病人远期的MoCA评分。动物实验也有与本研究类似的结果,Gottfried 等[15]报道在创伤性脑损伤大鼠模型中,给予高压氧治疗后大鼠血清促炎因子IL-6、TNF-α的表达降低,而抗炎因子IL-4、IL-10的表达增多,推测高压氧能够调节免疫炎症反应,减轻神经元炎症损伤,改善大鼠的学习记忆能力。
急性脑梗死的病理特征是血管突然闭塞,在这种突发的缺血缺氧环境下小胶质细胞/巨噬细胞M1被激活,释放促炎因子如 TNF-α、IL-6等,继之触发炎症级联反应,大量的炎性因子IL-2、IL-17A和IFN-γ等均释放入血,作用于神经元或少突胶质细胞上的相应受体产生炎性损伤作用,神经元凋亡,神经轴突脱髓鞘,加重包括认知在内的神经损伤[16]。有报道显示,血浆中IL-6的水平越高,海马灰质的体积就越小,IL-6还可以上调β-分泌酶的表达,使Aβ淀粉样蛋白生成与沉积异常增加,引起认知功能的下降[17]。高压氧治疗后,一方面,小胶质细胞/巨噬细胞M1被抑制,下调了促炎因子IL-2、IL-6、IL-17A、TNF-α、IFN-γ的表达,减轻缺血后的炎性损伤,保护神经元。同时小胶质细胞/巨噬细胞M2被激活,抗炎因子IL-4、IL-10的表达上调[16]。IL-4可以促进大脑的学习和记忆,动物实验证实向脑室内注射IL-4,可以改善卒中后大鼠的认知功能[18]。IL-10是抗炎因子,其表达升高本身就可以抑制炎性因子的合成,减轻炎症损伤,促进白质髓鞘的修复,从而改善脑卒中后认知损害。
急性脑梗死并发认知功能障碍的病人在急性期反复多次给予高压氧治疗,一方面改善了缺血脑组织的氧合,抑制小胶质细胞/巨噬细胞M1表型,下调促炎因子IL-2、IL-6、IL-17A、TNF-α、IFN-γ的表达,减轻炎症损伤;另一方面,高压氧激活小胶质细胞/巨噬细胞M2表型,上调抗炎因子IL-4、IL-10的表达,起到神经保护的作用。高压氧可能通过调节缺血后的免疫炎症反应,减少神经元的损伤,提高急性脑梗死并发认知功能障碍病人远期的MoCA评分,推测高压氧对认知功能有一定的改善作用。
参考文献:
[1] ROST N S,BRODTMANN A,PASE M P,et al.Post-stroke cognitive impairment and dementia[J].Circ Res,2022,130(8):1252-1271.
[2] SHIGAKI C L,FREY S H,BARRETT A M.Rehabilitation of poststroke cognition[J].Semin Neurol,2014,34(5):496-503.
[3] DALY S,THORPE M,ROCKSWOLD S,et al.Hyperbaric oxygen therapy in the treatment of acute severe traumatic brain injury:a systematic review[J].J Neurotrauma,2018,35(4):623-629.
[4] 吴伦超,段志新,杨海霞,等.早期高压氧辅助治疗重型颅脑损伤去骨瓣术后患者的临床效果以及对血清炎症因子的影响研究[J].创伤外科杂志,2021,23(4):250-253.
[5] LISKA G M,LIPPERT T,RUSSO E,et al.A dual role for hyperbaric oxygen in stroke neuroprotection:preconditioning of the brain and stem cells[J].Cond Med,2018,1(4):151-166.
[6] 中华医学会神经病学分会,中华医学会神经病学分会脑血管病学组.中国急性缺血性脑卒中诊治指南2018 [J].中华神经科杂志,2018,51(9):666-682.
[7] MIJAJLOVIC M D,ALEKSIC V,MILOSEVIC N,et al.Hyperbaric oxygen therapy in acute stroke:is it time for Justitia to open her eyes?[J].Neurological Sciences,2020,41(6):1381-1390.
[8] 陆珍辉,李新玲,丁莉,等.脑梗死急性期高压氧治疗对卒中后认知功能的影响[J].中华航海医学与高气压医学杂志,2018,25(4):244-248.
[9] GOLAN H,MAKOGON B,VOLKOV O,et al.Imaging-based predictors for hyperbaric oxygen therapy outcome in post-stroke patients.Report 1[J].Med Hypotheses,2020,136:109510.
[10] HADANNY A,RITTBLAT M,BITTERMAN M,et al.Hyperbaric oxygen therapy improves neurocognitive functions of post-stroke patients-a retrospective analysis[J].Restor Neurol Neurosci,2020,38(1):93-107.
[11] BENARI O,EFRATI S,SANO M,et al.A double-blind placebo-controlled clinical trial testing the effect of hyperbaric oxygen therapy on brain and cognitive outcomes of mildly cognitively impaired elderly with type 2 diabetes:study design[J].Alzheimers Dement(N Y),2020,6(1):e12008.
[12] RINK C,ROY S,KHAN M,et al.Oxygen-sensitive outcomes and gene expression in acute ischemic stroke[J].J Cereb Blood Flow Metab,2010,30(7):1275-1287.
[13] GRIGOLASHVILI M A,MUSTAFINA R M.The role of the inflammatory process in the development of poststroke cognitive impairments[J].Neuroscience and Behavioral Physiology,2022,52(1):39-44.
[14] ZHANG X X,BI X.Post-stroke cognitive impairment:a review focusing on molecular biomarkers[J].Journal of Molecular Neuroscience,2020,70(8):1244-1254.
[15] GOTTFRIED I,SCHOTTLENDER N,ASHERY U.Hyperbaric oxygen treatment-from mechanisms to cognitive improvement[J].Biomolecules,2021,11(10):1520.
[16] IADECOLA C,BUCKWALTER M S,ANRATHER J.Immune responses to stroke:mechanisms,modulation,and therapeutic potential[J].J Clin Invest,2020,130(6):2777-2788.
[17] METTI A L,AIZENSTEIN H,YAFFE K,et al.Trajectories of peripheral interleukin-6,structure of the hippocampus,and cognitive impairment over 14 years in older adults[J].Neurobiol Aging,2015,36(11):3038-3044.
[18] LIU X,LIU J,ZHAO S,et al.Interleukin-4 is essential for microglia/macrophage M2 polarization and long-term recovery after cerebral ischemia[J].Stroke,2016,47(2):498-504.
(收稿日期2023-09-13)
(本文编辑 王雅洁)



