刘 杰,张化鹤,王 进,朱远远
(安徽省利辛县人民医院神经内科,安徽 利辛 236700)
急性脑梗死并发高渗状态的相关因素分析
刘杰,张化鹤,王进,朱远远
(安徽省利辛县人民医院神经内科,安徽 利辛236700)
摘要:目的研究急性脑梗死并发高渗状态的相关因素,为预测脑梗死患者发生高渗状态及相关进展提供科学依据。方法选取2012年2月到2014年3月到该院就诊的急性脑梗死患者共60例,其中并发高渗状态的患者30例作为实验组,其余为对照组。两组分别通过问卷、体格检查、实验室检查等手段进行病史采集,所有数据汇总后进行回顾性统计方法,采用Logistic回归分析确定急性脑梗死并发高渗状态的影响因素。结果60例急性脑梗死患者中,患者并发高渗状态与性别、年龄、血钾、补液量、尿量、受教育程度、吸烟史、饮酒史、高血压没有显着相关性(P>0.05) ,而与高热、气管切开、使用利尿剂、GCS评分、血糖、血肌酐、脑血管事件再发与否 (P<0.05)有关。结论急性脑梗死患者并发高渗状态是由多因素相互作用的结果,在预测其发生及进展的过程中要做到综合考虑。
关键词:急性脑梗死;高渗状态;相关因素;Logistic回归分析
急性脑梗死又称缺血性脑卒中,是脑部血管发生粥样硬化等病理生理改变后,血管堵塞,脑部供血不足引起缺血性改变,脑组织发生不同程度的坏死[1]。而急性脑梗死患者容易并发血浆高渗状态,进一步影响脑细胞代谢功能,大大降低患者生存率[2]。急性脑梗死并发高渗状态与哪些因素密切相关尚不明确,本研究组通过对60例急性脑梗死患者进行回顾性分析,为科学诊断及治疗提供依据,现报道如下。
1一般资料
1.1临床资料连续收集自2012年2月到2014年3月来我院就诊的急性脑梗死患者60例为研究对象。其中并发高渗状态的患者30例作为实验组,其他无高渗状态的患者30例作为对照组。所有研究对象年龄为51~84岁,平均年龄(69.91±9.37)岁,其中男性37例,占61.67%,女性23例,占38.33%。急性脑梗死诊断标准[3]:(1)可有典型的头痛、头晕、躯体及脑神经症状;(2)CT显示脑梗死区低密度灶,6 h内边界不清,24 h后边界较清;(3)MRI检查T1加权低信号T2加权高信号,缺血后1 h开始出现,6 h开始明显分辨;(4)特殊检查如数字造影全脑血管造影,颈动脉超声、造影,超磁共振血管造影等提供脑梗死证据。高渗状态诊断标准[4]:(1)尿比重升高;(2)血细胞比容、血红蛋白量、红细胞计数升高;(3)血钠大于150 mmol·L-1;(4)血渗透压>320 mOsm·L-1。纳入标准:(1)对照组患者符合上述脑梗死诊断标准,实验组患者符合上述脑梗死诊断标准及高渗状态诊断标准;(2)两组患者及家属均能配合医护人员完成病程采集及各项辅助检查等相关工作。排除标准:(1)脑梗死诊断不明确,有颅脑外伤史;(2)患者及家属依从性差,难以准确采集病史。
1.2评价标准实验组30例急性脑梗死并发高渗状态患者中,17例入院后3 d内并发高渗状态,9例7 d内并发高渗状态,3例2周内并发高渗状态,1例2周以上并发高渗状态。实验组30例患者中14例死亡,病死率为46.67%,对照组30例患者中2例死亡,病死率为6.67%。
1.3相关影响因素筛选
1.3.1问卷调查对两组患者或家属采用问卷调查的形式采集病史,问卷主要内容有:性别、年龄、受教育程度、吸烟史、饮酒史、脑血管事件既往史等。问卷调查前,受试者接受一定的相关知识培训。
1.3.2实验室检查及其他记录两组患者血钾、血糖、血肌酐、补液量、尿量、血压、是否高热、是否气管切开,使用利尿剂情况等。实验组患者所有相关数据以并发高渗状态时为最终数据。患者所有生化检查均于清晨空腹后抽取上肢静脉血,利用美国贝克曼库尔特AU5800系列全自动生化分析仪进行检测。
1.3.3GCS评分由我科两名以上主治级别医生共同完成格拉斯哥昏迷指数评分(GCS,Glasgow Coma Scale),评分内容包括睁眼反应、语言反应、肢体运动三方面,各方面评分高低与严重程度成反比。正常15分,轻度昏迷13~14分,中度昏迷9~12分,重度昏迷3~8分[5]。
1.4统计学方法本实验的数据采用SPSS18.0软件进行统计处理,采用单因素和多因素Logistic回归分析筛查相关危险因素,以P<0.05作为结果差异有显着性。
2结果
2.1基本情况本次调查发放问卷60份,回收问卷60份,其中有效问卷60份,有效率100.0%。两组患者中存在脑出血既往史的有32例,其中实验组23例,对照组9例。实验组GCS评分情况:重度昏迷9例,中度昏迷13例,轻度昏迷及正常8例;对照组GCS评分情况:重度昏迷3例,中度昏迷7例,轻度昏迷及正常20例。
2.2急性脑梗死患者并发高渗状态相关因素分析急性脑梗死患者并发高渗状态相关因素分析采用单因素分析显示,患者发生急性脑梗死并发高渗状态与性别、年龄、血钾、补液量、尿量、受教育程度、吸烟史、饮酒史、高血压没有显着相关性(P>0.05) ,而与高热、气管切开、使用利尿剂、GCS评分、血糖、血肌酐、脑血管事件再发与否(P<0.05)有关,结果详见表1。
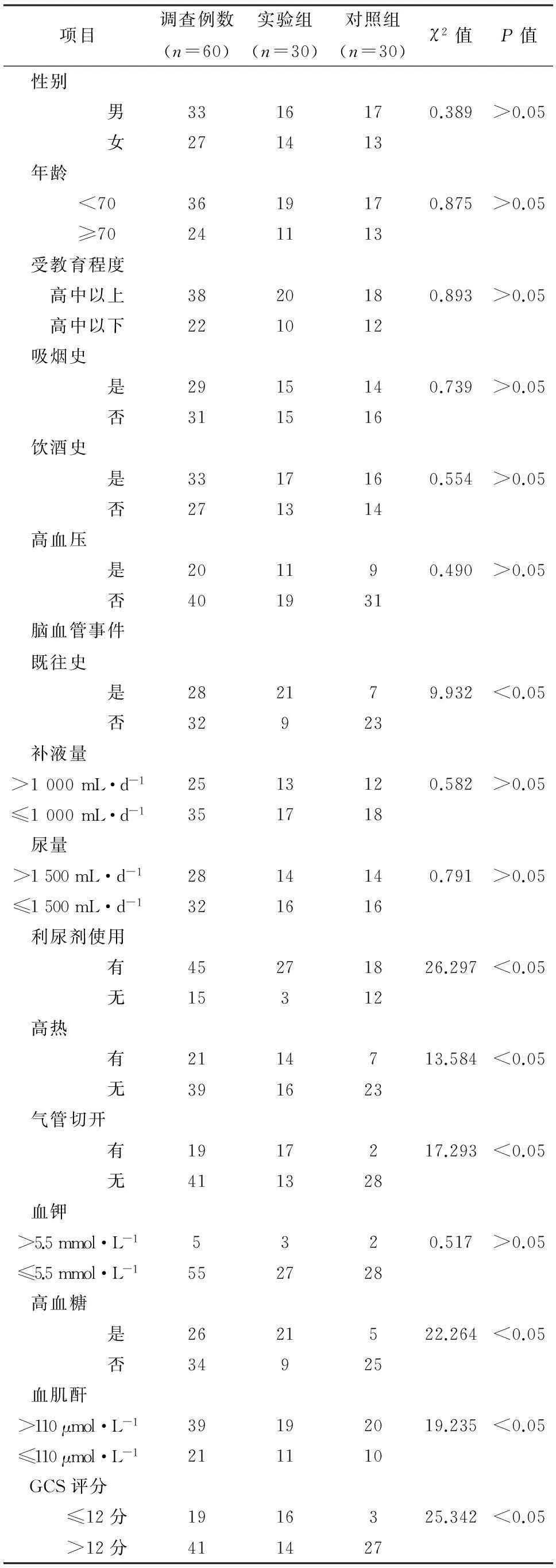
表1 急性脑梗死患者并发高渗状态的Pearson
2.3急性脑梗死患者并发高渗状态的相关因素多元Logistic回归分析将单因素分析中筛选出的有统计学意义的因素进行多因素Logistic回归分析,由表2可知,患者高热、气管切开、使用利尿剂、GCS评分、血糖、血肌酐、脑血管事件再发与否(P<0.05)是急性脑梗死并发高渗状态的相关因素,结果详见表2。
3讨论
脑梗死患者临床表现多样,可有不同程度的头痛、头晕、恶心、呕吐等症状。患者并发高渗状态时可出现严重脱水、意识障碍进一步恶化、癫痫发作等,严重影响预后[6]。由于脑梗死本身的临床表现可以在一定程度上干扰医务工作者对高渗状态的评估和判断,大多数患者不能在第一时间获得最合理的治疗手段,其结果是脑梗死并发高渗状态的患者病死率远高于单纯脑梗死患者。因此,为了早期发现并发高渗状态的患者,并在预防工作上做好充分准备,对于治疗及预后都意义重大。
本研究组通过对60例急性脑梗死患者进行回顾性调查分析,探究并发高渗状态与性别、年龄、受教育程度、吸烟史、饮酒史、高血压、脑血管事件再发与否、补液量、尿量、使用利尿剂情况、高热、气管切开、、血钾、血糖、血肌酐、GCS评分等因素的相关性。综合问卷调查、病史采集及实验室检查结果,经过相关软件数据处理后,最终得出以下结果:患者发生急性脑梗死并发高渗状态与性别、年龄、血钾、补液量、尿量、受教育程度、吸烟史、饮酒史、高血压没有显着相关性(P>0.05) ,而与高热、气管切开、使用利尿剂、GCS评分、血糖、血肌酐、脑血管事件再发与否(P<0.05)有关。
本研究结果显示高热为急性脑梗死并发高渗状态的危险因素,脑梗死患者急性期可有中枢性高热,高热则会引发体液丢失过快,而水电解质调节中枢位于丘脑下部、第三脑室近垂体部,这些位置血供极易受到影响,调节功能下降,抗利尿激素释放减少,有效血容量及渗透压稳态无法很好维持,因而高热可能会引发急性脑梗死患者并发高渗状态。脑梗死急性期补液量大,非常容易发生脑水肿,脑水肿时使用利尿剂等脱水药物,以及患者本身肾脏功能、血管功能老化,肾小球滤过率下降及血流动力学改变,加上高血压糖尿病等基础性病变,都进一步诱发高渗状态的出现[7],本研究中同样发现利尿剂为急性脑梗死并发高渗状态的危险因素,结果一致。患者处于脑梗死并发高渗状态后,体内应激系统激活,交感神经极度兴奋,胰高血糖素的释放使血糖升高,使高渗状态的加重处于恶性循环之中。气管切开及呼吸机的使用使得体液通过呼吸道流失增加,如果补液量不足,体液极易浓缩,渗透压升高[8]。GCS评分越低患者的昏迷程度越严重,导致患者的身体机能代谢异常,调节能力下降,因而也十分容易导致高渗状态的发生。血肌酐被认为是肾脏病变的一项重要指标,血肌酐的水平的变化主要是由肾小球滤过作用来决定的,血肌酐高出正常值则意味着肾脏发生损伤,血流改变,引发高渗状态的发生。此外脑血管事件发生史会造成脑部不同程度的损伤,影响机体的调节功能,进而引发高渗状态的发生。
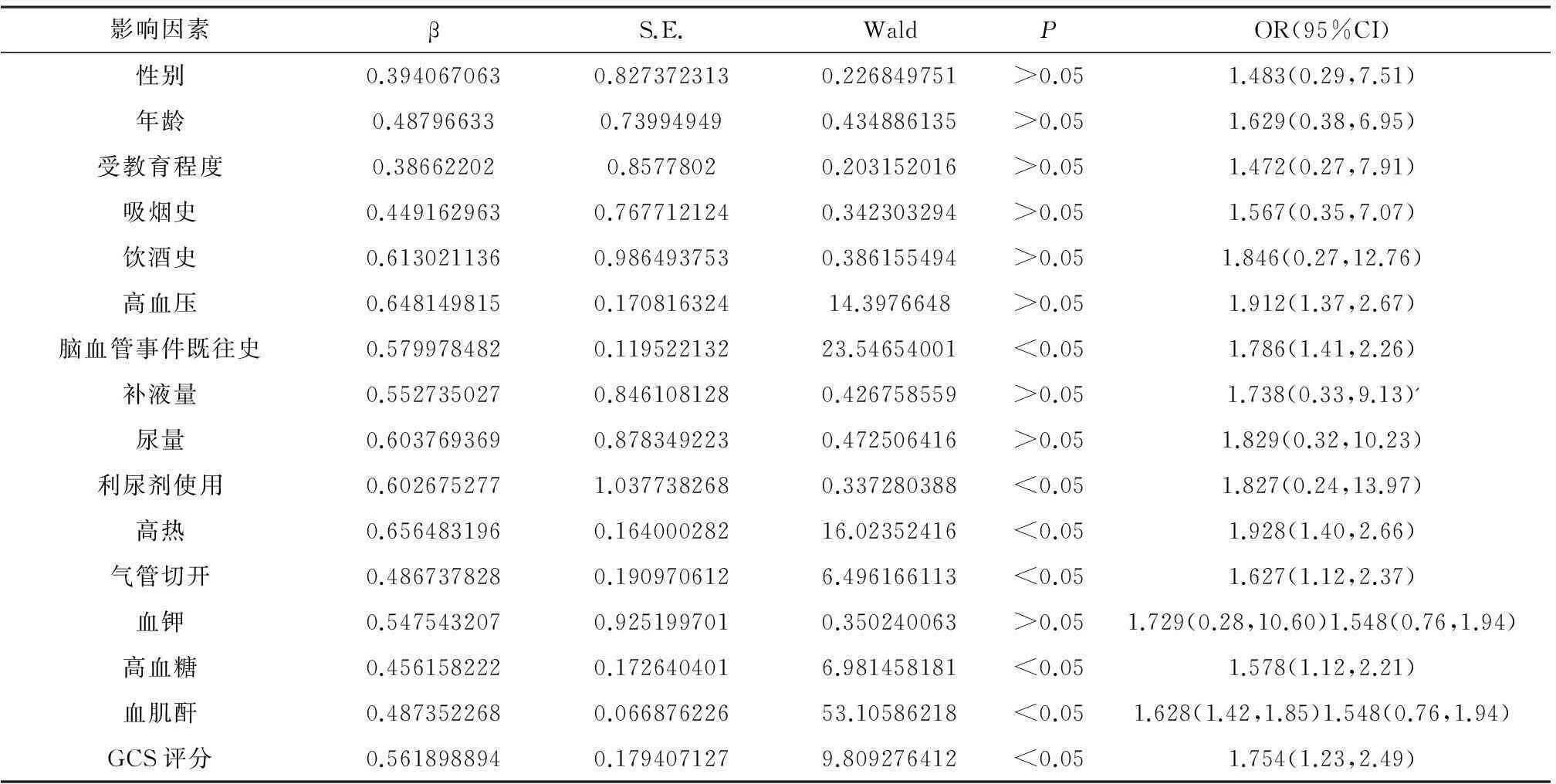
表2 急性脑梗死患者并发高渗状态的相关因素多元Logistic回归分析
大量外国文献报道,脑梗死患者并发高渗状态后,重要器官细胞严重脱水,血液浓缩,各器官血流灌注大大降低,脑组织脱水与低灌注更为严重,缺氧同时乳酸大量堆积,自由基大量释放,神经元发生不可逆性损伤,患者预后情况往往较差。因而,探讨急性脑梗死并发高渗状态的危险因素具有重要意义,对于疾病的预防起到关键的作用,临床上发现患者存在以上危险因素时应提高警惕,积极预防。
综上所述,急性脑梗死并发高渗状态是多因素相互作用的结果,在预测疾病的发生及发展过程中要把各个因素综合为一个整体去评估,这样才能为相关疾病的诊断及治疗提供更加科学的依据。本研究表明,高热、气管切开、使用利尿剂、GCS评分、血糖、血肌酐、脑血管事件再发与否与急性脑梗死患者并发高渗状态相关,医护人员在控制高渗状态发生时可通过上述危险因素把握疾病的发生、发展规律。
参考文献:
[1]Shimizu T,Honda M,Ohashi T,et al.Hyperosmolar hyperglycemic state in advanced amyotrophic lateral sclerosis[J].Amyotrophic lateral sclerosis eofficial publication of the World Federation of Neurology Research Group on Motor Neuron Diseases,2011,12(5/6):379-381.
[2]Zhang X,Mei Y,Liu C,et al.Effect of Transcranial Magnetic Stimulation on the Expression of c-Fos and Brain-derived Neurotrophic Factor of the Cerebral Cortex in Rats with Cerebral Infarct[J].Journal of Huazhong University of Science and Technology,2007,27(4):415-418.
[3]YangX,Yao Y,Hu W,et al.Is decompressive craniectomy for malignant middle cerebral artery infarction of any worth?[J].Journal of Zhejiang University Science,2005,6B(7):644-649.
[4]Sasao H,Fujiwara H,Murai H,et al.Does motor dysfunction after cerebral infarction impede the development of angina symptoms? A comparison of coronary angiographic findings in patients with and without prior cerebral infarction[J].International Heart Journal,2013,54(1):1-6.
[5]Jiang Z,Sun J,Liang Q,et al.A metabonomic approach applied to predict patients with cerebral infarction[J].Talanta,2011,84(2):298-304.
[6]Ejaz S,Williamson D,Ahmed T,et al.Characterizing infarction and selective neuronal loss following temporary focal cerebral ischemia in the rat: A multi-modality imaging study[J].Neurobiology of Disease,2013,51:120-132.
[7]Izumi T,Shimizu E,Imakiire T,et al.A Successfully Treated Case of Hyperosmolar Hyperglycemic State Complicated with Rhabdomyolysis,Acute Kidney Injury,and Ischemic Colitis[J].Internal medicine,2011,49(21):2321-2326.
[8]Rand J.Diabetic ketoacidosis and hyperosmolar hyperglycemic state is cats (Special Issue: Feline diabetes.)[J].The veterinary clinics of North America,2013,43(2):367-379.
☆☆☆☆☆☆☆☆☆☆
《安徽医药》2013年影响因子为1.330,在全国117家医药综合类期刊中名列第3位,创历史新高(数据由2014年版中国科技期刊引证报告扩刊版提供)。
《安徽医药》编辑部
(收稿日期:2014-05-11,修回日期:2014-08-23)
doi:10.3969/j.issn.1009-6469.2015.02.048



