熊康林,胡云飞,刘锦
(1.湖北省罗田县万密斋医院外科,湖北 黄冈 438600;2.武汉大学人民医院泌尿外科,湖北 武汉 430060)
肾盏憩室是非分泌性尿路上皮组成的囊性肾内腔,通过狭窄的颈部与集合系统连通,并且通常位于肾盏穹隆或者漏斗部。这类憩室通常无症状,但在发生尿液瘀滞、感染或结石进展时可以出现临床症状。在过去20年中,体外冲击波碎石术、输尿管软镜技术和经皮肾镜技术基本上取代了开放手术用于治疗有症状的肾盏憩室结石。近年来,国内外已有腹腔镜治疗肾盏憩室结石的相关报道[1-2],对于前组肾盏憩室、憩室较大、结石多发的患者,国内外学者首选腹腔镜手术治疗,无论是憩室壁去顶后直接缝合通路,还是楔形切除整个憩室都取得了满意的疗效,但尚未就肾盏憩室结石进行系统报道。本研究为后腹腔镜技术治疗肾盏憩室结石的治疗疗效提供了临床参考。
1 资料与方法
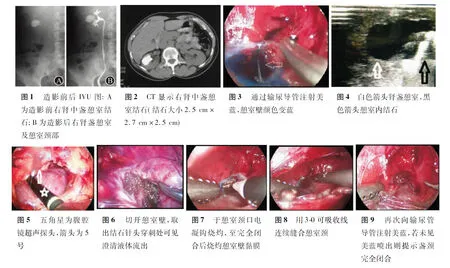
1.1一般资料回顾性分析武汉大学人民医院2010年3月至2015年6月行后腹腔镜技术治疗的肾盏憩室结石患者16例。其中男性9例,女性7例,年龄(46±12)岁,年龄范围为20~65岁。临床表现主要有反复泌尿系感染11例、明显腰痛6例以及肉眼血尿3例。均通过静脉尿路造影检查(IVU),见图1。根据泌尿系统CT (图2)确诊为肾盏憩室结石。所有患者都是单侧肾盏憩室结石:其中上盏7例,中盏6例,下盏3例;IVU显示有9例有明显的憩室颈部(如图1所示憩室与右肾中盏有明显的颈部),7例未见憩室颈部;其中结石大小范围为6~29 mm,结合大小(12.1±4.5) mm,憩室大小范围为0.9~4.5 cm,憩室大小(2.72±0.97) cm,左右肾各8例。3例有体外冲击碎石病史。本研究经武汉大学人民医院医学伦理委员会批准,患者或近亲属对手术签署执行同意书。
1.2手术方法全身麻醉,患者取截石位,经输尿管镜插入6 Fr输尿管导管进入肾盂,并固定于16 Fr导尿管上,以备术中注射亚甲蓝寻找憩室开口。后取健侧卧位,三通道法建立腹膜后腔并置入腹腔镜。
切开肾周脂肪囊游离肾脏,探查憩室位置和表面肾实质厚度。如腔镜下不能直接发现憩室,可通过输尿管导管注射亚甲蓝,以判断憩室的位置,若此方法失败则采用腹腔镜超声探头予以探查。本组患者中有3例通过腹腔镜直接观察识别出肾盏憩室,6例通过输尿管导管注射亚甲蓝致覆盖在结石表面的肾实质变蓝而发现(图3),7例注射亚甲蓝失败术中改用腹腔镜超声成功发现憩室位置(图4,图5)。
游离并阻断肾动脉,在结石表面肾实质最薄处或在肾脏凸缘的后外侧沿着Brodel线向肾门方向作直切口,切开憩室取出结石(图6)。术中发现7例憩室颈部已闭塞,9例见憩室颈口,电灼颈口(图7)并用3-0可吸收线缝合关闭憩室颈部(图8),扎闭肾盏憩室颈口再次注射美兰证实盏颈已完全闭合(图9)。所有患者在电灼憩室壁后均采用相邻的肾周脂肪填充憩室腔,3-0可吸收线缝合肾实质切口。术区置引流管一根,关闭切口。手术结束后同侧输尿管内放置D-J管内引流。
2 结果
16例手术均获得成功,平均手术时间为(129.5±32.3) min,平均失血量为(76.0±28.5) mL。血红蛋白[术前(138.6±2.0)g·L-1vs.术后 (129.8±2.1)g·L-1,P=0.85]、血肌酐[术前(43.3±3.9)μmol·L-1vs.术后 (46.6±2.7) μmol·L-1,P=0.50]等指标比较均差异无统计学意义。术后第1天下床活动并进食,术后第3天拔除导尿管。术后未出现相关并发症,平均住院时间为5.2 d。D-J管在术后4周 IVU证实集合系统无造影剂外溢后拔出。随访6~18个月,所有患者均未再出现腰痛、反复泌尿系感染和肉眼血尿等症状,IVU和超声检查未发现患侧憩室和结石复发。具体数据见表1。
3 讨论
肾盏憩室可发生于任何年龄,常见于20~60岁,多为单侧,两侧受累概率相等。肾盏憩室的发病率较低,在形成结石或发生感染之前,肾盏憩室通常无症状[3]。肾盏憩室的病因目前没有达成共识,多认为先天因素比获得性因素作用更大,此外,儿童和成人的发病率相似,这与胚胎学原因一致。憩室的形成是在输尿管芽分支进入后肾芽基的期间,如果其中一个分支不能刺激后肾适当部位发展,将会导致肾盏憩室形成。无序的分支过程影响肾脏使第一级分支发展成为肾大盏及第二级分支发展为肾小盏。在这个模式中,由于低阶段过程退化,更高阶段过程主要表现在收集小管方面;肾盏憩室是由于低阶段退化失败分支持续存在的结果[4-5]。潜在的获得性的肾盏憩室可广泛分为阻塞性、神经肌肉性、创伤性或纤维化。阻塞是继发结石形成的重要因素,也是肾盂内或从局部皮质脓肿引流到肾盂内感染的重要因素[6]。另一种潜在的获得性原因是源于肾盏周围括约肌功能障碍,括约肌可以促进肾盏同步填充和排空。肾盏弛缓不能导致慢性低效排空,继而括约肌呈进行性扩张,随后形成憩室[7]。肾盏憩室可分为两种类型:Ⅰ型位于上极并且与肾小盏相通,这种类型的肾盏憩室是最常见的,Ⅱ型与肾盂或肾大盏相通[8]。这两种类型一旦有症状,均会出现腰痛或血尿、反复尿路感染或者伴结石形成[9]。通过IVU和CT检查一般都能对肾盏憩室做出诊断。肾盏憩室合并结石时常需手术治疗,包括体外冲击波碎石术、内镜途径、经皮肾镜手术及腹腔镜技术。
对肾盏憩室结石治疗的基本原则是对患者进行取石的同时一并处理肾盏憩室的囊腔和憩室颈部,以此消除结石形成的因素[10-11]。肾盏憩室较小或憩室顶部被覆肾实质较厚者,可使用电刀烧灼憩室颈及其内壁,促使肉芽生长以闭合憩室囊腔[12]。肾盏憩室结石行体外冲击波碎石治疗疗效一般都不确切,这与结石碎片很难通过狭窄的憩室颈有关[13]。然而,也有研究显示,对1.5 cm以内的结石在行体外冲击波碎石治疗后,影像学上显示肾盏憩室有明显颈部的的患者86%可以达到长期缓解症状,并且其结石清除率可达到58%[14]。体外冲击波碎石术(ESWL)对于首次治疗肾盏憩室结石患者而言是一种可接受的方法。憩室结石可能在ESWL后很好的碎裂,在仰卧和直立X拍片时憩室内分层的发现证实了其成功碎石。然而,由于解剖异常这些碎片很难通过憩室颈,并造成尿停滞,并在长而窄的憩室颈位置形成结石。肾盏憩室与肾盂很少或没有连通时应排除ESWL治疗方法,没有解决这个潜在的异常,应该考虑其他替代治疗方案。
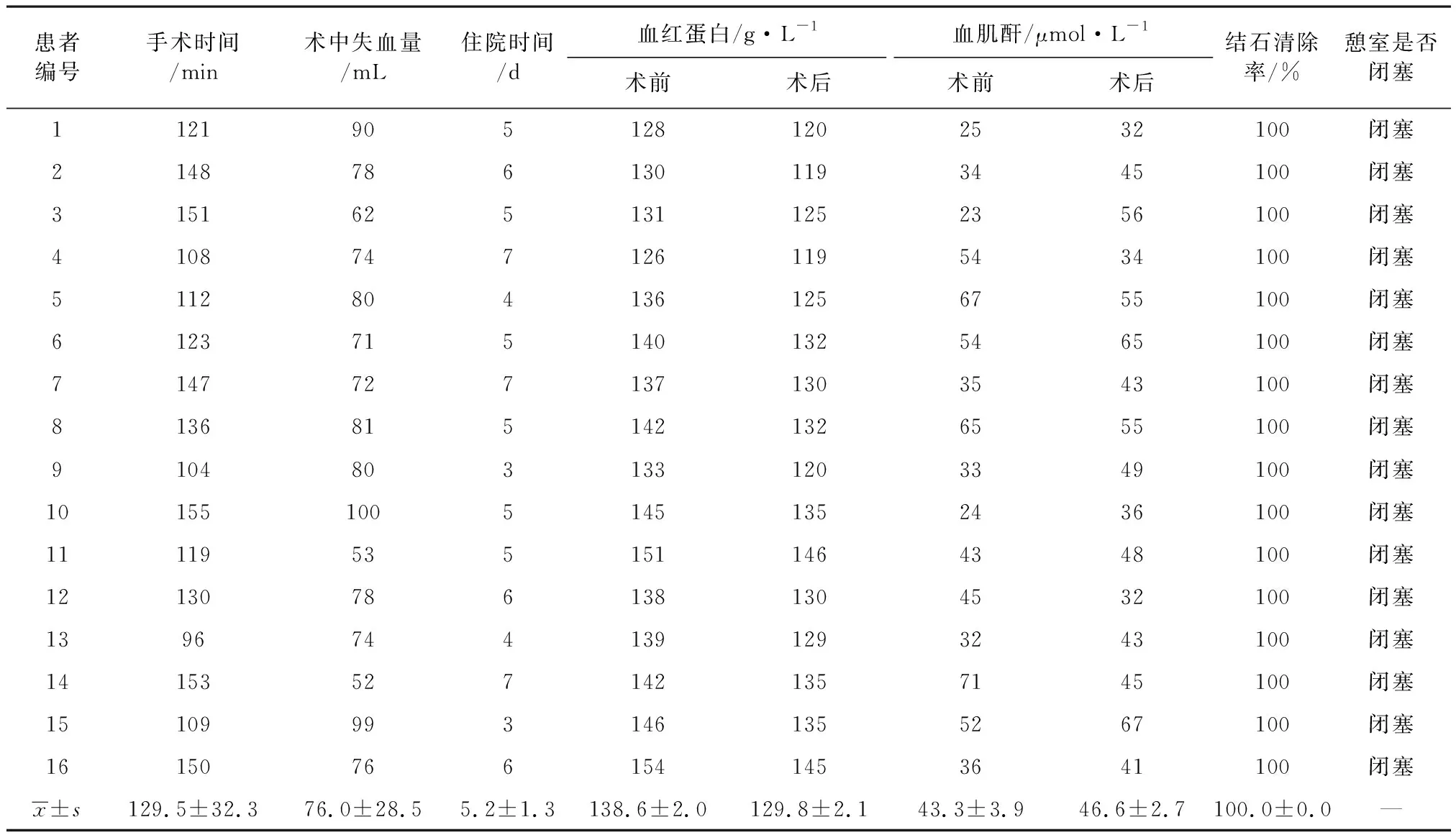
表1 手术中各项指标比较
注:“—”表示此项无数据
输尿管软镜下钬激光肾盏憩室颈部切开及碎石取石治疗微小出口的中、上盏憩室结石安全有效,术中输尿管软镜探查配合逆行推注亚甲蓝可准确定位肾盏憩室颈部微小出口,术后排石时间可能延长[15]。但是输尿管软镜可能由于憩室颈闭塞、狭窄或难以发现憩室口而失败。同时,对肾下盏的憩室输尿管软镜通常很难成功。输尿管镜治疗憩室石比ESWL单一治疗更有效,避免高的并发症发生率和侵入性治疗例如经皮或腹腔镜技术引起的不适。这种治疗是最适合位于肾上或中极小的憩室结石。由于憩室颈通常与肾盏成锐角,下极憩室结石应排除输尿管软镜治疗。
经皮肾镜已成为肾脏后部憩室结石的主要治疗方法[16-18]。Shalhav等[16]报道30例肾盏憩室结石患者采用经皮肾镜方法治疗,平均随访3.5年,发现85%的患者无症状、结石清除率达93%,1年后复查IVU,76%的患者没有发现憩室腔,24%的患者憩室腔相对减小。在经皮肾镜术中,对憩室颈狭窄的患者可采用颈部切开、球囊扩张的方法,而球囊在建立通道时对通道侧壁的压力可起到止血作用,能使手术视野更清晰[19]。经皮肾镜(PCNL)主要用于治疗肾脏后部中极、下极肾盏憩室结石,PCNL在治疗上极憩室结石仍然有效,但除非使用三角测量或肾移位等技术,否则将有肺部并发症的风险。对于位于肾脏前部的肾盏憩室结石,PCNL手术难度大,手术出血风险大及可能损伤内脏。
腹腔镜治疗肾盏憩室结石目前已有研究报道,Hoznek等[20]报道7例术中实现了结石的完全清除和憩室腔的闭塞,并且术后随访没有发现憩室结石复发。Ruckle等[21]报道6例患者2周后恢复到术前活动水平,并且保持无症状,随访没有憩室复发,认为憩室位于肾脏前部限制了经皮肾镜取石治疗,而结石负荷和憩室颈狭窄阻碍了体外冲击波碎石治疗,腹腔镜治疗已经成为开放手术治疗憩室结石的替代选择。腹腔镜治疗憩室结石给患者提供了单一疗法的优势,低发病风险,并且能有效解决症状[22]。憩室一般通过切除及电灼处理。当憩室颈部针孔状狭窄及憩室不能被切除时,肾周脂肪或明胶间苯二酚甲醛胶被用于填充腔体和密封憩室颈[23-25]。温星桥等[26]认为腹腔镜治疗肾前方或下极且突出肾实质表面的肾盏憩室具有明显的优势,可获得良好的效果,成为肾盏憩室新的微创治疗途径。Miller等[27]也认为腹腔镜治疗肾盏憩室结石是一种有效的方法,其优点包括无复发风险的憩室切除以及能完全关闭憩室颈部。腹腔镜下行肾盏憩室颈部缝扎治疗肾盏憩室伴结石已成为一种安全有效的治疗方式[28]。此外,腹腔镜途径还适用于既有肾盏憩室结石而又同时存在局部解剖异常的患者。
本组患者成功使用后腹腔镜方法治疗了肾盏憩室结石。9例憩室颈部采用可吸收线连续缝合关闭,另外7例因憩室颈口闭塞而未缝合,均采用肾周脂肪填充憩室腔。腹腔镜下对憩室颈的处理除缝合颈口外还可采用电灼憩室颈部的方法。由于后腹腔镜技术对靠近肾盏憩室有明显的可视化技术优势,出血时可立即电凝止血,降低术中出血量。本组术中结石被完全清除,术后未发生漏尿,影像学随访未发现憩室和结石复发。当肾盏憩室表面的肾实质较薄时采用腹腔镜手术更为理想,术中出血会明显减少,术野更清晰、更易取尽结石。然而,当被覆肾实质较厚或憩室腔位置不明显的情况下,可通过输尿管导管注射亚甲蓝,以判断憩室的位置,若此方法失败则采用腹腔镜超声探头予以探查,术中采用超声定位结石则是成功找到憩室和结石的重要手段,本组有7例通过腹腔镜超声定位发现结石。随访的6~18个月中,每位患者都无腰痛、反复泌尿系感染和肉眼血尿,IVU检查也未发现结石及憩室复发,相对于输尿管软镜及体外冲击波碎石,后腹腔镜技术具有的侵入性创伤大,但是它治疗肾盏憩室的围手术期结果令人满意,它的结果(无症状及无结石和憩室复发)是长期持续的。
腹腔镜治疗肾盏憩室结石术中的并发症主要是出血,泌尿系统CT及肾动脉计算机断层血管造影成像为术者提供肾盏憩室解剖结构的详细信息,以及憩室与血管及集合系统的关系,以便较快找到病灶,减少术中出血,此外对于囊壁较厚的肾盏憩室在切开时可适当阻断肾血管减少术中出血。术后常见的近期并发症包括漏尿及感染,扎闭肾盏憩室颈口再次注射美兰证实盏颈已完全闭合,输尿管内放置D-J管内引流均可有效减少术后漏尿的发生,术后3 d内静脉抗生素静滴、术后2 d拔除导尿管、尽早下床活动及饮食可以减少术后感染。远期并发症主要是憩室复发,在缝扎盏颈前用电凝钩烧灼颈口,使之形成创面在盏颈缝扎后能够完全闭合,减少术后憩室复发。
综上所述,对于肾盏憩室结石,当ESWL、输尿管镜和PCNL技术的应用受到限制时,后腹腔镜技术不失为一种有效的治疗选择。然而,当肾周存在严重感染和粘连致后腹腔镜应用受限的情况下,则需对多种治疗方法进行综合考虑。