罗钰 聂四平 冉利梅 刘帝
(贵州医科大学,(1.营养与食品卫生学教研室;(2.少儿与妇幼卫生教研室;(3.附属医院健康管理中心,贵州 贵阳 550004)
2017年,全球糖尿病患者已经达到4.25亿人,预估到2045年糖尿病患病人群将达到6.29亿人。目前,全球约3.52亿人存在糖耐量受损,占世界成人的7.3%[1]。而在中国,2017年糖尿病患病人数已达1.14亿(9.7%),空腹血糖受损(IFG)为0.49亿(4.1%)[2]。糖尿病患病人数的不断增长,已严重危害中国人民健康。尽早发现糖尿病对其治疗尤为重要,因此糖尿病的早期筛查十分关键。空腹血糖作为其早期筛查的重要指标,对发现糖代谢异常具有重要意义。为了解贵阳市地区体检人群空腹血糖状况及其相关因素,本研究对1 377例体检者的空腹血糖等结果进行调查并分析。
1 资料与方法
1.1一般资料 采用随机整群抽样法,选取2017年12月至2018年5月期间于贵州医科大学附属医院健康管理中心体检的1377名事业单位工作的健康体检者进行调查,其中男768名,女609名,年龄20~59岁。排除标准:妊娠期女性;既往患高血压、糖尿病、血脂异常及心脑血管疾病者;肝、肾功能异常者;甲状腺功能异常者;患胰腺炎等影响血糖疾病者。
1.2方法 采集研究对象空腹静脉血5 mL,测定其生化指标包括空腹血糖、甘油三酯(TG)、血清总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)等。由专业护理人员测量并记录其右侧肱动脉血压、身高、体重,计算体质量指数(BMI)。最后发放问卷,调查研究对象一般情况和既往病史。
1.3诊断标准 根据《中国2型糖尿病防治指南》[3],空腹血糖正常值为3.9~6.09 mmol/L,>7.0 mmol/L为血糖升高,处于6.10~6.99 mmol/L间为IFG。IFG或血糖升高均视为空腹血糖异常。血脂根据2007年《中国成人血脂异常防治指南》[4]标准判断,TC≥6.22 mmol/L、TG≥2.26 mmol/L、LDL-C≥4.14 mmol/L、HDL-C<1.04 mmol/L,任意一项异常均为血脂异常。BMI按照中国标准[5],BMI<18.5 kg/m2为消瘦,正常范围是18.5~23.9 kg/m2,超重为24~27.9 kg/m2,肥胖为BMI≥28 kg/m2。血压测定参照《中国高血压防治指南》[6],以收缩压≥140 mmHg或(和)舒张压≥90 mmHg为血压异常。
1.4质量控制 调查人员均通过专业培训,所有操作严格按照相关规程进行。每天开始测量前对仪器进行校准,问卷调查由专业人员指导进行填写,所有数据进行双录入,核查后进入数据库。
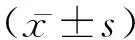
2 结 果
2.1不同性别间年龄差异及不同BMI组比较 本次调查中,男性中年龄≥40岁占37.89%,女性中则占36.62%,不同性别间的年龄差异无统计学意义(P>0.05)。而根据BMI分类,男性中超重和肥胖人数占64.06%,女性中超重和肥胖人数占34.32%,男性超重和肥胖检出率均高于女性(P<0.05)。见表1。
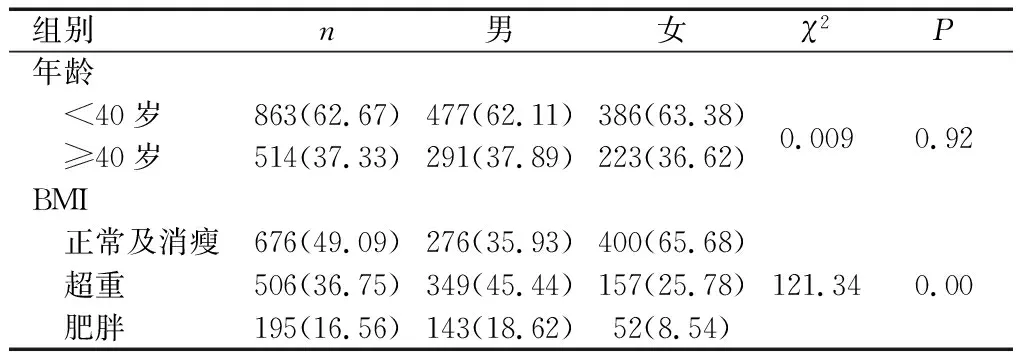
表1 不同性别间年龄差异及不同BMI组比较[n(%)]
2.2不同年龄组BMI、空腹血糖、血脂和血压的比较 以每10岁作为一个年龄组进行划分,分别对各生化指标和体格指标进行分析。BMI均值中,仅20~29岁组在正常范围,其余各组均高于超重标准,随年龄增长而升高(P<0.05)。不同空腹血糖均值虽然均<7.0 mmol/L,但在50~59岁组中,其均值为6.15 mmol/L,已经高于IFG标准。就血脂而言,仅HDL-C与年龄的分析未见统计学差异(P>0.05),而TG、TC和LDL-C均有随年龄增长而升高的趋势(P<0.05),且TG均值在50~59岁组中的均值已经超过血脂异常诊断标准。血压无论是收缩压还是舒张压,均随年龄增长逐步增加(P<0.05)。见表2。
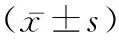
表2 不同年龄组BMI、空腹血糖、血脂和血压的比较
2.3不同空腹血糖水平单因素分析 本次调查共检出空腹血糖异常占12.34%,其中IFG检出率为7.63%,血糖升高检出率为4.72%。不同性别比较显示,女性血糖异常检出率较男性低(P<0.05)。不同年龄组间,年龄<40岁组血糖正常率达92.23%,而年龄≥40岁组与其相比较低(P<0.05),仅为79.96%。随着BMI的增加,血糖正常比例由94.38%降低至74.87%(P<0.05)。血脂的四项指标中,均为正常组的IFG和血糖升高的检出率高于异常组(P<0.05)。血压指标中,无论是收缩压还是舒张压,血糖异常检出率均为异常组高于正常组(P<0.05)。提示不同性别、年龄、BMI、血脂、血压组可能是空腹血糖影响因素。见表3。
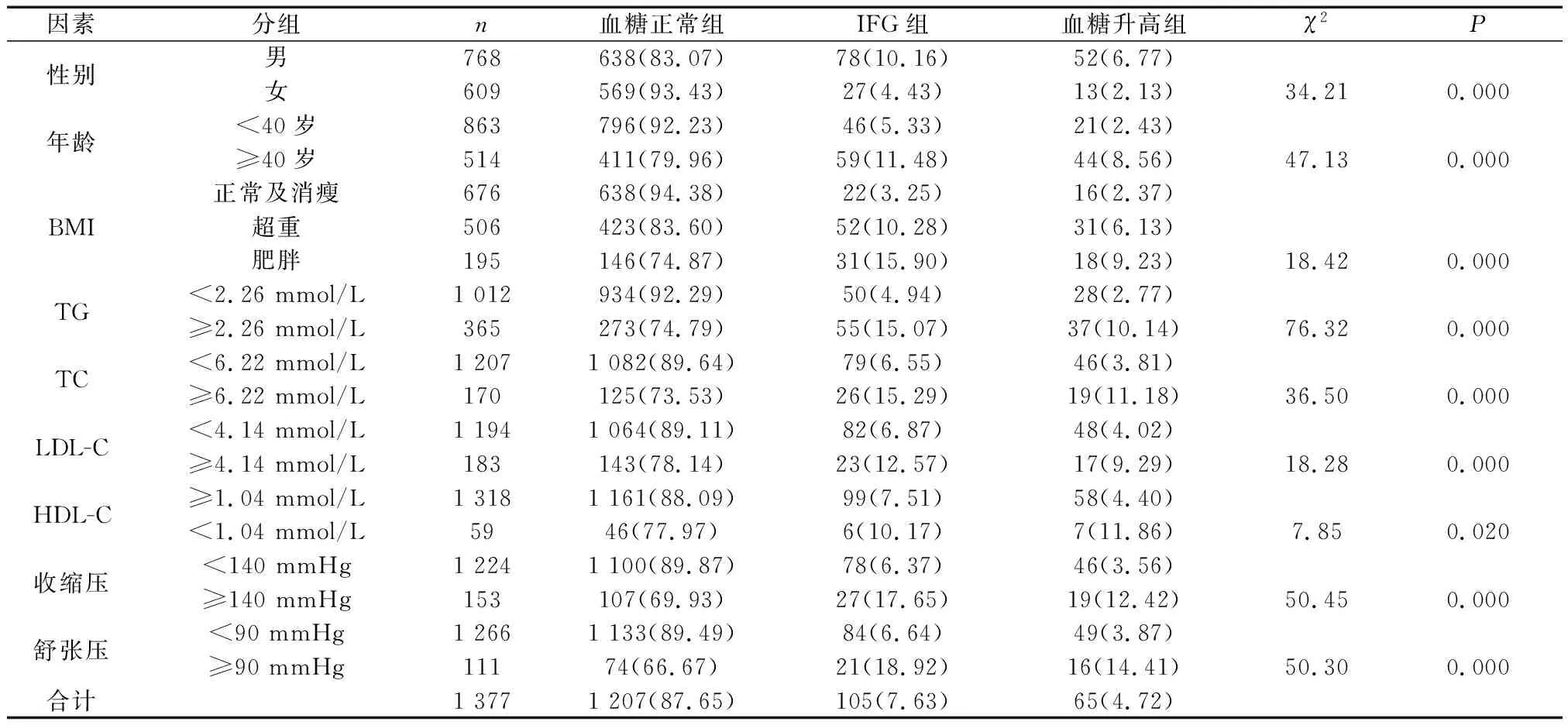
表3 不同空腹血糖水平相关影响因素分析[n(%)]
2.4IFG多因素Logistic回归分析 为排除混杂因素效应,以IFG的发生作为Logistic回归的因变量,将表3中对血糖可能有影响的因素作分析。结果显示男性IFG风险比女性高(OR=1.604,P<0.05);年龄方面,IFG风险高年龄组比低年龄组高(OR=2.595,P<0.05)。BMI的分析中,与正常组相比,超重和肥胖IFG的风险均高于正常组(OR=1.461、2.828,P<0.05)。血脂四项指标中,仅LDL-C这一指标与IFG的分析未见统计学差异(P>0.05)。其余指标中,高TG(OR=1.868,P<0.05)和高TC(OR=1.720,P<0.05)均会增加IFG风险,而HDL-C的降低则会导致IFG风险增高(OR=2.031,P<0.05)。血压异常者IFG风险高于正常者(OR=1.789,P<0.05)。因而,IFG的危险因素有男性、年龄≥40岁、超重和肥胖、高TC、高TG、HDL-C降低及血压异常。见表4。
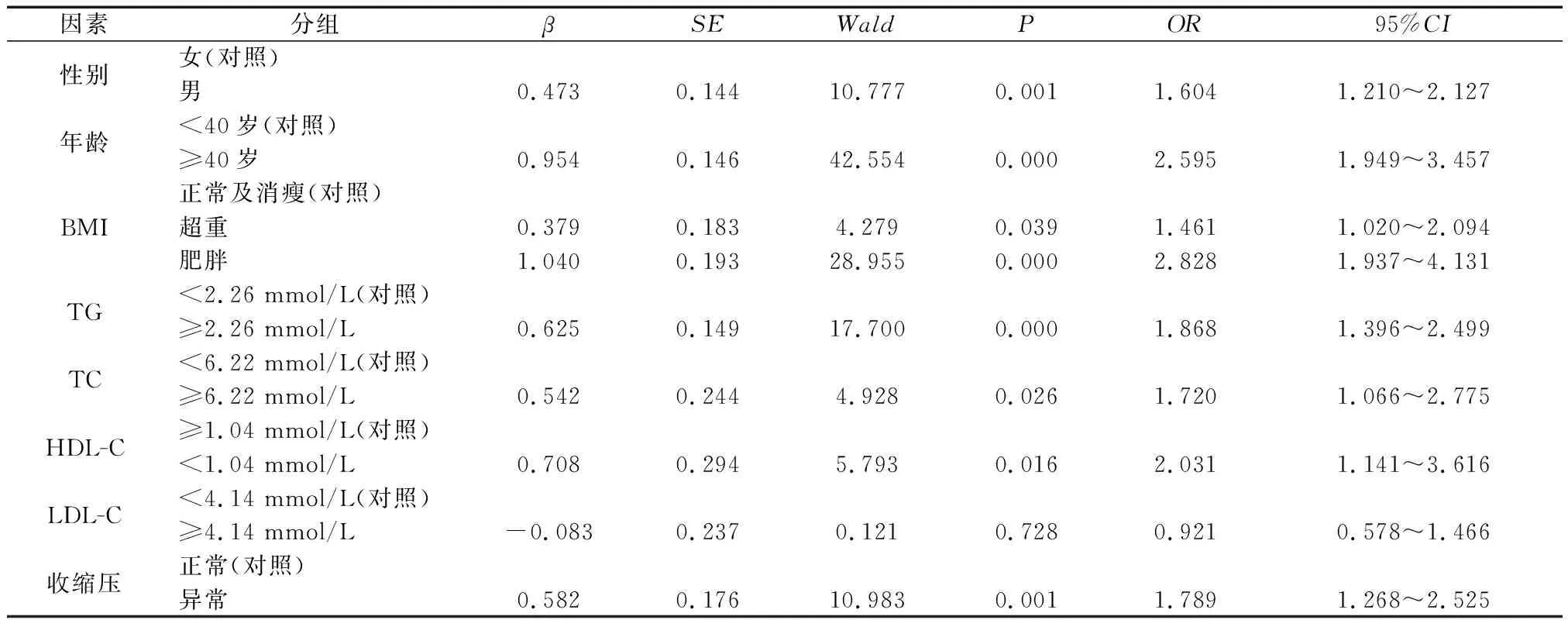
表4 IFG多因素Logistic回归分析
3 讨 论
本次调查结果显示,研究人群中高血糖检出率为4.72%,与全国水平9.7%[1]相比较低;而IFG检出率为7.63%,与同为西南地区城市的重庆市23.74%[7]相比较低,但与成都市4.88%[8]相比较高。研究[9]显示,性别和年龄均为IFG的重要危险因素,可能与男性饮酒[10]、吸烟[11]等不良生活方式和工作压力等原因相关。因此,男性应更加注重对血糖定期监测和良好生活习惯的养成。除此之外,可能还与女性雌性激素对血糖的保护作用有关[12],而随着年龄增长至绝经期时,该保护作用也随之降低,也可能是导致IFG的风险升高的原因之一。因而女性在绝经后应更加重视其血糖的定期检测,以预防IFG的发生。
本次调查还发现,高TC、高TG及HDL-C的降低均能增加IFG的患病风险,而LDL-C的升高与IFG间的分析未见统计学意义。国外有研究[13]发现,对于糖尿病患者,LDL-C不影响胰岛素的生物利用度,但HDL-C的降低和高TG可导致胰岛素分泌异常,造成血糖升高,处于糖尿病前期状态。不仅如此,还有研究[14]发现低水平的HDL-C能够提高2型糖尿病的发病率,因为HDL-C降低可能导致胰岛炎症或胰岛β细胞凋亡,而正常水平的HDL-C能够稳定维持胰岛β细胞正常的分泌功能。甚至认为血脂异常对预测糖尿病发病率有较高的价值[15]。因此,在健康体检人群中,血脂异常者应尽早定期监测血糖,改善生活方式,从而预防血糖代谢异常的发生。不仅如此,高血压也是IFG的重要危险因素,有研究[16]发现,无论收缩压还是舒张压,均与血糖相关,且高血压前期者与血压正常人群相比,五年后处于糖尿病前期的概率升高。甚至认为血压可作为预测早期糖尿病的因子。
超重和肥胖不仅是IFG的危险因素,也是血脂异常[17]和高血压[18]的重要危险因素。本次调查结果显示肥胖组IFG检出率达15.90%,与BMI正常组3.25%相比IFG高出4.89倍。判断肥胖的标准除BMI外,还有腰围、腰臀比和腰高比等,这些指标升高的人群中糖尿病和IFG的检出率也比正常人群高[19],因此对于IFG的早期筛查也应关注这些指标,在这些肥胖指标出现异常时尽早进行综合健康管理,降低发病风险。
空腹血糖作为糖尿病筛查的指标,其截点一直在不断降低,从7.8 mmol/L降到6.1 mmol/L,提示我们血糖标准制定所判定的正常是否合理,现阶段使用的空腹血糖正常范围标准是否为人类所追求的理想的健康状态。或者目前IFG诊断值的界定是否还有调节的空间,能否更早的发现机体血糖代谢的异常,以达到能够早期干预或及时预防糖尿病发生的目标。
综上所述,男性、年龄≥40岁、超重和肥胖、高TG、高TC、HDL-C降低及血压异常是IFG的危险因素。IFG人群是糖尿病前期的高危人群,是糖尿病人群过渡阶段中间状态。若能早期发现,在此阶段进行干预,对预防和延缓糖尿病的发生具有重要作用。



