刘争民 孙晓曙
(1.铜川市耀州区人民医院,陕西 铜川 727105;2.石泉县中医院骨伤科,陕西 安康 725200)
髋臼骨折患者大多由于高能量多发创伤所致,较多患者合并髋关节脱位[1]。髋臼骨折术后较易出现三种并发症[2-3]:继发创伤性髋关节炎、缺血性股骨头坏死及异位骨化。全髋关节置换术是治疗这三种并发症的常用手段。本研究分析了全髋关节置换术治疗髋臼骨折继发创伤性髋关节炎和股骨头坏死中远期疗效及安全性,现报告如下。
1 资料与方法
1.1一般资料 选取2013年1月至2016年1月在我院行全髋关节置换术治疗的髋臼骨折继发性髋关节炎和股骨头坏死患者93例,根据病变部位将患者分为髋关节炎组(43例)和股骨头组(50例)。髋关节炎组男29例,女性14例;年龄50~75岁,平均(66.34±6.68)岁。股骨头组男34例,女性16例;年龄51~75岁,平均(66.41±6.75)岁。两组患者一般资料差异无统计学意义(P>0.05),具有可比性。纳入标准:(1)患者均符合全髋关节置换术指征;(2)年龄18~75岁;(3)术前Haris评分50~69分;(4)认知功能正常;(5)签署知情同意书。排除标准:合并严重心、肝、肾、肺、血液系统、神经系统、恶性肿瘤、肢体障碍等疾病;临床资料不全。
1.2方法 两组患者均由同一组医护人员治疗及围术期护理,均随访3年。患者均经外侧入路行全髋关节置换术。全麻下,切除关节囊,严密保护坐骨神经,尽可能切除异位骨化部分。对于髋周肌肉广泛侵袭的难以切除的3、4型异位骨化,可内固定作为区分界限对骨直肌反折头、外旋肌群、臀小肌进行切除,臀中肌部分切除,切除过程中应保留位于大粗隆上止点的臀中肌,避免下肢长度和髋关节旋转中心的恢复受到影响。对于上次手术置入的臼杯,若受到内固定物影响则需取出。对于骨缺损程度较小者采用颗粒骨打压植入,骨缺损严重者予以加强环和钛网,或者予以结构性植骨重建髋臼,以获得髋臼的连续性。于X线透视下调整臼杯位置,尽量次啊用生物型臼杯,若骨质疏松严重者可选择骨水泥臼杯。术后常规抗凝治疗及抗生素治疗,2 d后拔除引流管,X线常规检查恢复情况。
1.3观察指标 比较两组患者手术指标,对比两组患者术前、术后1个月、术后3年髋关节功能评分(Haris),术后3年根据髋关节评分评估两组患者髋关节功能恢复疗效;收集两组患者随访期内并发症率并比较。
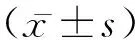
2 结 果
2.1手术指标比较 股骨头组患者手术时间、术中出血量、术后引流时间、术后住院时间均较髋关节炎组患者低(P<0.05),见表1。
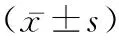
表1 两组患者手术指标比较
2.2Haris评分比较 两组患者术前Haris评分比较差异无统计学意义(P>0.05),术后1个月、术后3年两组患者Haris评分均较术前升高,且股骨头组患者Haris评分均较髋关节炎组患者高(P<0.05),见表2。
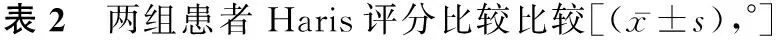
组别时间疼痛功能畸形关节活动度总分髋关节炎组(n=43)术前15.46±3.4819.71±4.321.26±0.361.65±0.3438.72±4.65术后1个月23.64±4.0632.42±5.341.63±0.342.12±0.3570.42±6.63术后3年31.71±4.1741.53±5.571.93±0.413.37±0.3981.25±7.74股骨头组(n=50)术前15.52±3.5319.67±4.351.23±0.351.67±0.3938.63±4.64术后1个月26.43±4.3537.74±5.421.86±0.412.35±0.4273.63±6.73术后3年33.78±4.8244.97±5.852.08±0.443.97±0.4685.43±7.94F术后1个月内5.7424.0733.3633.8945.453P术后1个月内0.0000.0080.0310.0250.000
2.3术后中远期髋关节功能恢复比较 术后3年,髋关节炎组髋关节功能恢复优20例,良16例,差7例,优良率83.72%;股骨头组髋关节功能恢复优32例,良16例,差2例,优良率96.00%。股骨头组患者髋关节功能恢复总有效率高于髋关节炎组患者(Z=4.522,P<0.05)。
2.4并发症发生率比较 髋关节炎组深静脉血栓3例,假体移位3例,异位骨化2例,并发症发生率18.60%;股骨头组深静脉血栓1例,假体移位1例,异位骨化1例,并发症发生率6.00%;随访期内,髋关节炎组患者随访期内并发症率高于股骨头患者(χ2=7.835,P<0.05)。
3 讨 论
髋臼骨折手术后激发创伤性髋关节炎、股骨头坏死是严重影响患者活动能力的并发症,也是导致患者生活无法自理的重要因素,给患者及其家庭成员带来严重的负性影响。全髋关节置换术是治疗髋部功能障碍的重要手术方法,在原发性髋关节功能障碍患者的治疗中取得较好的临床疗效[4-5]。
本研究结果显示,股骨头组患者手术时间、术中出血量、术后引流时间、术后住院时间均较髋关节炎组患者低(P<0.05);术后1个月、术后3年两组患者Haris评分均较术前升高,且股骨头组高于髋关节炎组(P<0.05);股骨头组患者髋关节功能恢复总有效率高于髋关节炎组(P<0.05);髋关节炎组并发症发生率高于股骨头组(P<0.05)。说明全髋关节置换术治疗股骨头坏死手术相对简单创伤更小,患者术后康复效率较高,说明全髋关节置换术治疗髋臼骨折继发性创伤性股骨头坏死是更为成熟的一种治疗方式[6-8]。这可能与股骨头坏死对髋关节的影响相对较小,仅需局部处理即可,而髋关节炎对髋关节结构、功能的影响更大,手术的难度更大,术后并发症也较多[9]。这可能与原发疾病髋臼骨折愈合情况也有一定的关系。髋臼骨折愈合质量高,置入的假体与骨床更为契合,再次手术对其的影响相对更小。全髋关节置换术治疗股骨头坏死近期、中远期疗效均较治疗髋关节炎患者更具优势,且安全性高。



