谭丽 张晴
(贵州省六盘水市人民医院儿科,贵州 六盘水 553001)
甲状腺是人体非常重要的内分泌腺体之一,其分泌的甲状腺素对细胞的正常代谢具有重要影响。对于儿童而言,甲状腺对其骨骼、神经系统的发育起着决定性作用。当甲状腺功能发生异常时,会对儿童的生长发育造成严重影响,并导致甲状腺肿、内分泌紊乱、发育异常等一系列疾病[1]。 目前,随着对儿童生长发育的重视,对于小儿甲状腺功能评估越来越受到重视。而小儿亚临床甲状腺功能减退症(简称小儿亚临床甲减)作为内分泌科常见疾病,其处于临床典型甲减的早期水平,指患儿TSH轻微高于正常,但甲状腺激素的水平仍处于正常范围[2]。 临床上患者多无明显特异症状,但部分患儿可能出现黄疸延迟、便秘、发育落后、性早熟等甲状腺功能减低的临床表现[3], 部分患儿若未予及时有效的治疗和控制,将会使其病情进行性加重发展为临床典型甲减,目前对亚临床甲减是否干预也存在争议,部分学者[4]认为予以小剂量左甲状腺素治疗亚临床甲减患儿时,可有一定临床疗效。鉴于此,本文旨在观察小剂量左旋甲状腺素治疗小儿亚临床甲状腺功能减退症中的临床效果。
1 资料与方法
1.1一般资料 选取2017年3月1日至2020年6月1日就诊于我院的亚临床甲减患儿69例,随机分为治疗组(n=35)与对照组(n=34),对照组男19例,女15例;年龄0.2~11岁,平均 (4.19±3.56) 岁。治疗组男20例,女15例;年龄0.1~12岁,平均 (3.77±3.44) 岁。纳入标准:根据亚临床甲减诊断标准,纳入血清TSH>5 mlU/L,FT4在正常范围的本院患儿;患儿家属知情并在知情同意书上签字。排除标准:有抗甲状腺药物服用史,有甲状腺相关疾病史或(并)服用影响甲功的药物或食物;母乳喂养患儿其母妊娠期间服用相关甲状腺药物史;患儿家属拒绝本次研究的患儿。本研究已获我院伦理委员会批准。两组一般资料比较差异无统计学意义 (P>0.05),具有可比性。
1.2方法 应用德国罗氏601化学发光免疫分析仪对所有患儿的2 mL静脉血进行血清TSH、FT4、FT3测定,69例患儿均有血清TSH>5 mlU/L,FT4在正常范围。对照组患儿仅予常规治疗,根据其临床症状予以对症治疗,同时予大龄患儿每日适当补充含碘食物,严格控制脂肪摄入及保证作息,连续治疗6个月,每2~4周复查患者甲状腺功能,随访患儿临床表现及甲状腺B超等。治疗组患儿在常规治疗基础上给予小剂量左旋甲状腺素治疗,首次开始剂量为3~5 μg/kg·d,口服给药,1次/d;随后根据患儿临床表现及甲状腺功能水平调整用量,最大可增至药物剂量5~10 μg/kg·d,最小可减少药物剂量为2~3 μg/kg·d;连续治疗6个月,每2~4周复查患者甲状腺功能,根据血清TSH、FT4、FT3水平调整药物剂量,使TSH维持在正常低值,FT4维持在正常高值为佳;期间定期随访患儿临床表现和甲状腺B超等。
1.3观察指标 疗效判定:显效为甲功能指标正常(TSH为0.27~4.2 mlU/L)及临床表现消失(黄疸1周内消退至正常范围、体格生长达到同龄儿童范围、性激素水平无异常);有效为甲功能指标改善但未达正常值(TSH为4.2~5 mlU/L)及临床表现改善但未消失(黄疸减轻未恢复正常、体格生长有改善与同龄儿童仍落后1个标准差、性激素水平有所好转未恢复正常);无效为甲功能指标及临床表现均未达标(TSH>5 mlU/L,黄疸无好转、体格生长无改善与同龄儿童落后2个标准差、性激素水平无恢复)。
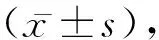
2 结 果
2.1两组患者临床疗效比较 治疗组显效11例、有效21例、无效3例,治疗总有效率为91.43%;对照组显效5例、有效16例、无效13例,治疗总有效率为61.77%。治疗组治疗总有效率高于对照组 (χ2=8.52,P<0.05)。
2.2两组患者治疗前后TSH、FT4、FT3水平比较 治疗后,治疗组FT4水平高于对照组,TSH水平低于对照组(t=14.570、7.756,P<0.05);两组FT3水平比较差异无统计学意义 (t=0.160,P>0.05)。见表1。
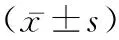
表1 两组治疗前后TSH、FT4、FT3水平比较
3 讨 论
亚临床甲减是指临床上无症状或存在轻微症状的促甲状腺激素水平升高,而血清甲状腺素水平多数正常或正常低限范围。近年来,临床工作中对婴幼儿及儿童生长发育的高度重视[5],以及检验室对检测血清TSH的水平提高及普及,小儿亚临床甲减越来越受到重视,对其诊断水平也有明显提高。作为常见内分泌性疾病,该病的发病因素较多且较为复杂,与甲状腺激素分泌、合成及生物效应不足密切相关,可由遗传、免疫、基因变异、环境及碘摄取等多种原因所致[6]。当上述因素导致损害较轻时,临床仅表现亚临床甲减。目前研究[7]发现部分先天性甲减多为甲状腺发育不良所致且所占比例较大。结合本组患儿中在甲状腺B超检查下有9例提示甲状腺发育不良,故考虑甲状腺发育不良为亚临床甲减原因之一;其中甲状腺抗体阳性者11例提示甲状腺抗体异常也可导致小儿亚临床甲减发生;部分患儿未提示甲状腺发育不良及甲状腺抗体异常者需考虑可能为存在碘营养、基因等因素所致。当患儿甲状腺功能出现障碍时,甲状腺激素分泌将逐渐减少,临床会逐渐出现生长发育迟缓、认知心理行为障碍等表现[8]。而在本组中发现亚临床甲减患儿可有黄疸延迟、喂养困难、发育落后以及部分出现性早熟等临床表现,故建议应早期积极进行干预。在本研究中通过对血清TSH>5 mlU/L以上伴有临床表现的患儿予以小剂量左甲状腺素替代治疗后,血清TSH明显下降,FT4明显升高,治疗前后甲状腺功能血清TSH、FT4值变化均显着,且患儿的临床表现显着改善,甚至缩短了住院患儿的住院时间,因此3~5 μg/kg·d小剂量的左甲状腺素对于治疗亚临床甲减患儿是较为合理的起始剂量;临床中需根据患儿定期随访血清TSH、FT4值不断调整药物剂量,达到用药个体化;目标以血清TSH维持在正常范围,FT4维持在正常高值水平最佳。在本研究中发现小儿亚临床甲状腺功能减退症与先天性甲状腺功能减退症一样也可分为暂时性和永久性,其中11例患儿停药后观察,7例随访半年以上其甲状腺功能均正常,考虑为暂时性甲减并停止治疗;但研究中发现亚临床甲减患儿中存在甲状腺抗体阳性者,患者经治疗后症状虽可缓解,但仍大部分转变为典型甲减且需终身服药;而未及时治疗伴有临床表现的亚临床甲减患儿,极可能发展为典型甲减并出现严重临床表现,给患儿造成严重损害。
综上所述,临床中对伴有轻微症状的亚临床甲减患儿应尽早予以小剂量左旋甲状腺素治疗,可以有效地提高临床疗效,并可达到改善患者临床症状和甲状腺激素水平,促进甲状腺功能恢复,有一定临床价值。



