朱媛媛 秦静 潘红方 王莉娟 葛昌荣
(1.西安市东方医院内科,陕西 西安 710043;2.陕西省宝鸡市陇县妇幼保健院内科,陕西 宝鸡 721200)
一项重症监护病房(ICU)急性肾损伤(AKI)流行病学权威文献记载,经改善全球肾脏病预后工作组(KDIGO)发布的诊断指南来看,ICU内AKI发生率可高达50%以上,病死率超过50%[1-2]。回顾国内同领域研究,发现关于探讨甲减与AKI关系、此类患者预后结局的相关报道鲜少,该领域的研究开展较为不足。故本次研究具备一定的前瞻性与指导性,希望借此文,帮助同道在相关领域内的研究与学习更进一步。报告如下。
1 资料与方法
1.1一般资料 选择性回顾本单位2019.01至2019.12间100例内科危重症患者作为研究样本:(1)基于是否确诊甲减进行分组:其中70例(未确诊)入对照组,男女比例32:38,年龄24~67岁,平均(52.03±7.82)岁;另30例(确诊)入实验组,男女比例14:16,年龄22~65岁,平均(51.12±7.74)岁。(2)基于是否合并AKI进行分组:合并者42例入试验组,男女比例20:22,年龄22~66岁,平均(52.48±7.90)岁;未合并者58例入参照组,男女比例27:31,年龄23~67岁,平均(52.57±7.93)岁。实验组-对照组、试验组-参照组组间资料对比,差异无统计学意义(P>0.05)。纳入、排除标准见相关文献[3]。
1.2方法 选择性回顾本单位符合研究标准的患者病案资料,并基于循证医学指导[4-5],进行两轮影响因素研究:(1)甲减方面:主要观察实验组、对照组的血肌酐(Scr)、肾小球滤过率(eGFR)、甲状腺功能[三碘甲状腺原氨酸(T3)、甲状腺素(T4)、游离三碘甲状腺原氨酸(FT3)、游离甲状腺素(FT4)、促甲状腺激素(TSH),≥4项检测示阳,评估为甲状腺功能异常]、血清白蛋白(SAB)、高血压病史差异。(2)AKI方面:主要观察试验组、参照组的急性生理与慢性健康评分Ⅱ(APACHEⅡ,满分71分,分级:Ⅰ级0~10分、Ⅱ级11~15分、Ⅲ级16~20分、Ⅳ级>20分)[6]、甲减、肾毒性抗生素用药、脓毒血症差异。随后记录甲减合并AKI患者的连续肾脏替代治疗率、ICU入住时间(>7 d)、住院死亡率差异,作为预后依据。
1.3统计学方法 经SPSS 21.0统计软件处理所得数据,计数资料用n(%)表示,χ2检验,P<0.05为差异有统计学意义;对在单因素分析中P<0.05的变量进行Logistic回归分析。
2 结 果
2.1致甲减病发的单因素、多因素分析 实验组Scr、eGFR、甲状腺功能、SAB异常率与高血压患病率高于对照组,差异有统计学意义(P<0.05);对单因素结果进行进一步的多因素分析,结果显示Scr、eGFR、甲状腺功能、SAB水平异常与高血压原发病是致甲减病发的影响因素。见表1。

表1 致甲减病发的单因素、多因素分析
2.2致AKI病发的单因素、多因素分析 试验组APACHEⅡ评分Ⅲ~Ⅳ级、确诊甲减、肾毒性抗生素用药、确诊脓毒血症率高于参照组,差异有统计学意义(P<0.05);对单因素结果进行进一步的多因素分析,结果显示高APACHEⅡ分级、确诊甲减、肾毒性抗生素用药、确诊脓毒血症是致AKI病发的影响因素。见表2。
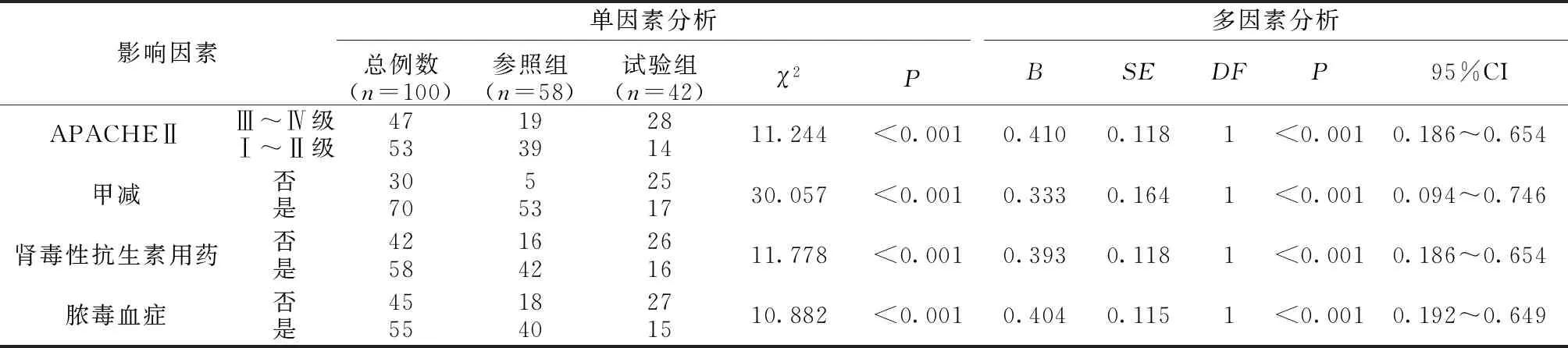
表2 致AKI病发的单因素、多因素分析
2.3甲减合并AKI患者的预后结局 两组连续肾脏替代治疗率比较,差异无统计学意义(P>0.05);甲减+AKI患者的ICU入住>7 d率与住院死亡率均高于其余AKI患者,差异有统计学意义(P<0.05)。见表3。

表3 甲减合并AKI患者的预后结局 n(%)
3 讨 论
ICU中AKI合并症的发生率与死亡率双高。国际肾脏病学会在2013年提出的“0 BY 25”AKI防控倡议中提出,要在2025年前将可防控的AKI死亡率清零[7]。这一倡议的提出,引发全球学者的广泛关注,国际各方AKI影响因素的研究与报道纷至沓来,提供大量循证医学证据,其中就包括甲减。机体肾小管中多种共转运系统均可在甲状腺激素的刺激下提升活性,其中包括近曲小管中的Na/K-ATP酶、Na-H交换蛋白、Na-P共转运蛋白。在内科危重症患者中,甲减发生率较高,但此类患者的疾病症状往往并不典型,因此误漏诊问题一直是困扰甲减疾病早期检出的关键[8-9]。本次研究发现,Scr、eGFR、甲状腺功能、SAB水平异常与高血压原发病是致甲减病发的影响因素,这一结论与陈德珠等[10]研究相呼应。
本次研究,AKI患病率42.00%,且甲减合并AKI者25例,高于AKI无甲减患者(17例);Logistic回归分析也已证实,甲减是致AKI病发的重要影响因素。从数据上看,甲减发病风险与AKI发病风险成正比,为风险因素。且甲减合并AKI患者的ICU入住时间与住院死亡率亦更不容乐观。分析原因:(1)甲减患者机体肾脏转运系统与水钠平衡被打破,加之危重病情下,往往患者自身血流动力学不稳,代谢物的清除效率下降,加重AKI发生风险。(2)甲减患者对β-肾上腺素敏感性降低,肾素基因表达下降,释放削弱,以至于机体肾素-血管紧张素系统活性下降,致肾功能自我调节机制被打破。Logistic回归分析还显示,高APACHEⅡ分级、肾毒性抗生素用药、确诊脓毒血症为致AKI病发的影响因素。这一结果提示临床,在甲减患者的治疗中,需要慎用肾毒性抗生素,积极抗感染预防脓毒血症,并做好APACHEⅡ评分监测,围绕该评分调整护理方案,尽可能避免危险因素的重复出现,做到对甲减、AKI危险因素的有效规避,保障患者积极预后,改善病死率。
综上,甲减可诱发AKI,为改善内科危重症患者预后,需要积极防控甲减,做好疾病影响因素的防控培训。本次研究亦存在一定局限,即样本纳入量不够,或导致数据客观性不足,未来需要提升样本回顾量,改善统计学客观性,更好地指导临床。



