高 凯,朱 继,徐 睿,籍新潮
(重庆医科大学附属第一医院神经外科 400016)
高血压脑出血是神经外科常见急症之一,是由于高血压导致脑血管病变而发生的脑内出血,主要危害中、老年人,其病死率和致残率均很高。长期以来外科手术治疗的效果没有得到有效证实,但近来越来越多的研究表明有选择性的手术干预对降低病死率及改善预后要优于内科保守治疗[1-2]。手术治疗中选择恰当的手术方式及正确的手术时机直接关系到患者的预后,但我国尚缺乏外科治疗规范。现就对本科2008年1月至2011年1月3年间行手术治疗高血压脑出血的180例病例进行回顾性分析,并报道如下。
1 资料与方法
1.1一般资料 3年间本科手术治疗高血压脑出血180例,其中男108例,女72例;年龄23~86岁,平均53.4岁。其中采用开颅血肿清除及去骨瓣减压术(去骨瓣术)63例,小骨窗开颅血肿清除术(小骨窗术)48例,脑室穿刺外引流术(脑室外引流术)42例,立体定向血肿穿刺碎吸引流术(立体定向术)27例。入选标准:180例患者的诊断均符合美国成人自发性脑出血治疗指南(2010)的诊断标准[3],有明确高血压史或入院时血压明显升高,CT扫描证实脑出血;排除标准:入院时深度昏迷,双瞳散大,生命体征不平稳者及行螺旋CT脑血管成像(CTA)或数字减影血管造影(DSA)检查证实存在颅内动脉瘤、动静脉畸形等脑血管病,以及肿瘤卒中或者创伤所引起者。按脑出血患者的术前意识评分(GCS):13~15分57例,9~12分64例,3~8分59例;术前CT示基底节区出血95例,丘脑附近出血45例(其中破入脑室33例),血肿位于大脑皮层下19例,小脑半球或蚓部出血12例,单纯脑室内出血9例。据头颅CT扫描应用多田氏公式计算血肿体积,幕上血肿:20~40 mL 45例,>40~80 mL 91例,>80 mL 32例;幕下血肿:<10 mL 2例,10~20 mL 9例,>20 mL 1例。发病距手术时间:超早期(<7 h)31例,早期(7~24 h)98例,延迟期(>24 h)51例。
1.2手术方法
1.2.1去骨瓣术 行大骨瓣开颅,于脑沟切开皮层,进入血肿腔在显微镜下尽可能彻底清除血肿,可靠止血;血肿清除后用生理盐水反复冲洗至清亮,残腔壁贴敷止血纱布止血;血肿腔放置引流管,去除骨瓣减压。
1.2.2小骨窗术 CT定位下选择接近血肿区的头皮直切口长约5 cm,颅骨钻孔扩大成骨窗,直径3 cm;显微镜下皮层造瘘达血肿腔后清除血肿,用生理盐水反复冲洗至清亮,残腔壁贴敷止血纱布止血;术毕引流管置于血肿腔内。
1.2.3脑室外引流术 根据CT显示脑室出血情况,选择一侧或双侧额角穿刺,于穿刺侧额部冠状缝前2.5 cm,中线旁2.5 cm处作平行于失状线头皮切口,颅骨钻孔,脑室穿刺导管平行于失状面,指向双外耳道假象连线穿刺侧脑室;术后向脑室内注入尿激酶冲洗血肿。
1.2.4立体定向术 根据CT扫描定位,利用立体定向原理,以血肿中心距头皮最近点为穿刺点,采用三孔硅胶细软引流管置入血肿中心,缓慢抽吸陈旧性血性液体后固定引流管;自引流管向血肿腔注入尿激酶2~5万个单位,如此反复进行,复查颅脑CT血肿基本清除即可拔除引流管。
1.3预后评价方法 术后追踪随访6个月,预后按日常生活能力量表(activity of dailyliving,ADL)分级,Ⅰ级:完全恢复日常生活;Ⅱ级:部分恢复或可以独立生活;Ⅲ级:需要人帮助扶拐可走;Ⅳ级:卧床但保持意识;Ⅴ级:植物生存状态。优良率=Ⅰ~Ⅲ级患者例数/ 总例数×100%。
1.4统计学处理 采用SPSS18.0统计软件进行统计学处理,采用χ2检验、Spearman相关检验,以P<0.05为差异有统计学意义。
2 结 果
2.1患者术前GCS与不同术式关系 患者术前GCS与不同术式关系见表1。采用不同术式患者的术前GCS比较差异有统计学意义(χ2=88.11,P<0.01),经Spearman相关检验发现所采用的术式和术前GCS呈负相关(r=-0.54,P<0.01)。

表1 术前GCS与不同术式关系
2.2出血部位与不同术式的关系 出血部位与不同术式的关系见表2。不同术式患者的出血部位比较差异有统计学意义(χ2=30.4,P<0.01),经Spearman相关检验发现所采用的术式和出血部位呈负相关(r=-0.19,P<0.05)。

表2 出血部位与不同术式关系
注:原发性脑室内出血和继发性脑室内出血患者不在此表中列出。
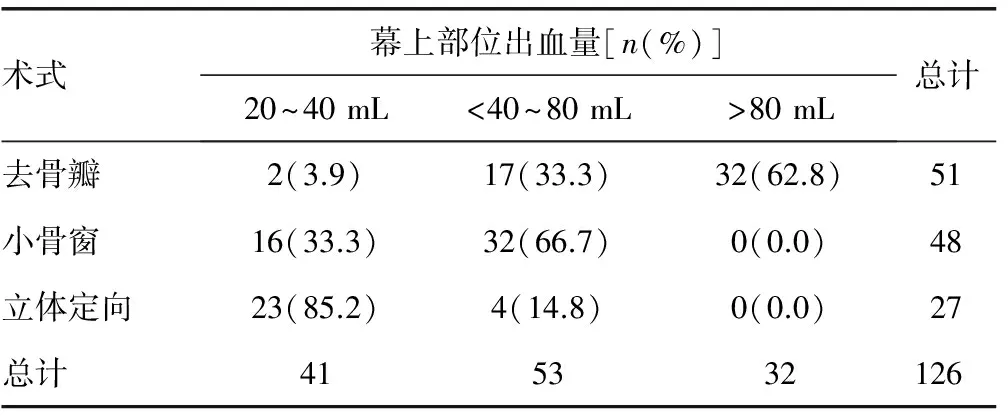
表3 幕上部位出血量与不同术式关系
2.3幕上部位出血量与不同术式关系 幕上部位出血量与不同术式关系见表3。不同术式患者幕上部位出血量比较差异有统计学意义(χ2=71.46,P<0.01),经Spearman相关检验发现所采用的术式和幕上部位出血量呈负相关(r=-0.676,P<0.01)。
2.4180例患者预后情况 Ⅰ级26例(14.4%),Ⅱ级36例(20%),Ⅲ级47例(26.1%),Ⅳ级33例(18.4%),Ⅴ9例(5%),优良率为60.5%。死亡29例(病死率为16.1%)。不同术式患者预后情况见表4。
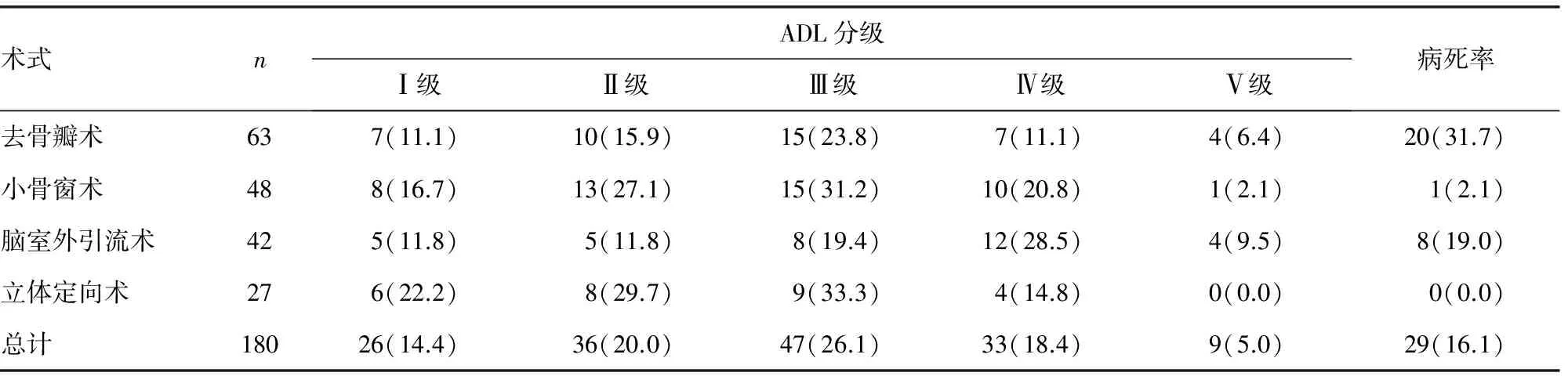
表4 不同术式患者预后情况[n(%)]
2.5手术时机与术后预后的关系 在31例超早期手术病例中,3例(9.7%)术后出现再出血;早期和延迟期手术病例未见再出血病例。
3 讨 论
脑出血后的手术目的在于清除血肿,理论上讲,通过外科手术清除血肿能减轻占位效应,阻断血肿中毒性产物的释放,并且防止脑内血肿发病后早期发生的血肿扩大。手术时机的选择是影响高血压脑出血预后的重要因素,并应根据患者术前意识状况、出血部位、血肿体积、病情进展速度及患者全身情况选用不同的治疗方法[4-5]。
3.1手术时机的选择 长期以来高血压脑出血外科治疗的手术时机的选择一直存在争议[6]。临床研究认为,脑出血为短暂性的,血肿扩大多发生在出血6 h内。6~7 h血肿周围脑组织由于血液凝固产生的凝血酶、血清蛋白的毒性作用,以及局部微血管痉挛、渗漏而出现水肿,脑组织坏死随时间延长而加重[7]。脑出血后最快的清除血肿,能有效地降低颅内压,改善及阻止血凝块对周边脑组织造成的继发性损伤,可以提高患者预后。Zhang等[8]通过对脑出血后细胞凋亡的研究提出在超早期手术可能是保护脑组织和改变脑原发脑损伤的最有效手段。但在出血超早期内,血肿形成尚不稳定,手术后有再出血的风险。Pantazis等[9]报道发病3~5 h手术后再出血率为22%,6~8 h手术再出血率为9%。本组研究31例超早期(<7 h)手术病例中,3例(9.7%)术后出现再出血,要低于以往文献报道。因此,作者认为对于高血压脑出血有手术适应证的患者,主张尽快手术,提高患者的生存及生活质量。
3.2手术方式的选择 手术方式的选择应根据血肿部位、血肿体积、术前意识状态、恶化速度及患者全身情况等方面综合考虑。
3.2.1去骨瓣术 该术式在神经外科治疗脑出血中历史悠久,是最经典术式。Cho等[10]对90例基底节区出血患者(GCS评分9~13分,血肿体积大于25 mL,发病时间小于24 h)的前瞻性随机对照研究表明,去骨瓣术比脑室外引流术和小骨窗术时间长、失血量多、疗效差。该术式适用于患者术前GCS<8分,病情进展迅速,出血部位不深,中线移位明显,脑肿胀严重,脑疝前期及出现脑疝时间短者为挽救生命时及有手术指证的小脑部位出血采用去骨瓣术。本组研究行此手术的63例病例中,术后ADL分级Ⅰ~Ⅲ级32例,良好率50.8%;Ⅳ~Ⅴ级例(17.5%);死亡20例,病死率31.7%,该术式病死率较高的原因主要与患者术前病情危重、血肿量大、术后并发症多有关。
3.2.2小骨窗术 作为传统去骨瓣及血肿清除术的改良,该术式开颅时间短,显微镜下清除血肿及止血较彻底、创伤相对较小,及时有效地解除脑受压,对不易清除的残留血肿可放置引流管,辅以尿激酶促使血肿引流,且术后不必行颅骨修补。该术式适用于术前GCS大于或等于8分,出血量为40~80 mL的皮层下出血及壳核出血,中线移位不明显的患者。年龄不作为此术式的考虑因素,但要求无严重心、肺、肝、肾等基础疾病。本组采用此术式的48例病例取得良好效果,术后ADL分级Ⅰ~Ⅲ级36例,良好率达75%;Ⅳ~Ⅴ级11例(22.9%);1例死亡(2.1%)。
3.2.3脑室外引流术 该术式可在局麻下进行,手术时间短、创伤小,可迅速缓解梗阻性脑积水和引流部分血肿,降低颅内压,减轻血肿对脑组织的压迫。适用于脑室内出血或血肿破入脑室的患者及出血引发梗阻性脑积水者。脑室内出血和梗阻性脑积水是脑出血的较差预后的独立因素,早期手术能够使患者获益。Gaberel等[11]提出继发于少量脑出血的脑室内出血应用脑室外引流配合纤溶剂治疗能够获得好的预后和功能恢复。
3.2.4立体定向术 该术式可在局麻下进行,创伤小、定位准确、容易操作。对于治疗病情缓和的高血压脑出血患者是一项简单、可行、有效的方法[12]。Nasser等[13]认为应用微侵袭手术早期治疗和引流,可以使深部脑内出血患者意识恢复,尽早康复,避免继发合并症。可见立体定向手术对于丘脑部位出血是一种有效方法。立体定向血肿清除术能够降低死亡率,缩短住院时间,促进功能康复,减少治疗费用[14]。本组27例病例采用此术式预后效果显着,术后ADL分级Ⅰ~Ⅲ级23例,良好率85.2%;Ⅳ~V级4例(14.8%);无死亡病例。
总之,高血压脑出血的治疗需要一个综合规范化的过程,选择正确的手术时机,综合评估各种影响因素后选用适当的手术方式清除血肿,缓解脑受压,阻止继发性脑受损,同时配合应用显微微创外科技术避免手术造成的脑组织创伤,从而提高手术的成功率,改善患者预后。
[1]Mendelow AD,Unterberg A.Surgical treatment of intercerbral hemorrhage[J].Curr Opin Crit Care,2007,13(2):169-174.
[2]Yilmaz C,Kabatas S,Gulsen S,et al.Spontaneous supratentorial intracerebral hemorrhage:Does surgery benefit comatose patients?[J].Ann Indian Acad Neurol,2010,13(3):184-187.
[3]Morgenstern LB,Hemphill JC 3rd,Anderson C,et al.Guidelines for the management of spontaneous intracerebral hemorrhage:a guideline for healthcare professionals from the American Heart Association/American Stroke Association[J].Stroke,2010,41(9):2108-2129.
[4]Fewel ME,Thompson BG Jr,Hoff JT.Spontaneous intracerebral hemorrhage:a review[J].Neurosurg Focus,2003,15(4):E1.
[5]Mirsen T.Acute treatment of hypertensive intracerebral hemorrhage[J].Curr Treat Options Neurol,2010,12(6):504-517.
[6]Mendelow AD,Gregson BA,Fernandes HM,et al.Early surgery versus initial conservative treatment in patients with spontaneous supratentorial intracerebral haematoma in the International Surgical Trial in Intracerebral Haemorrhage(STICH):a randomized trial[J].Lancet,2005,365(9457):387-397.
[7]王建清,陈衔城,吴劲松,等.高血压脑出血手术时机的规范化研究[J].中国微侵袭神经外科杂志,2003,8(1):21-24.
[8]Zhang XQ,Zhang ZM,Yin XL,et al.Exploring the optimal operation time for patients with hypertensive intracerebral hemorrhage:tracking the expression and progress of cell apoptosis of prehematomal brain tissues[J].Chin Med J,2010,123(10):1246-1250.
[9]Pantazis G,Tsitsopoulos P,Mihas C,et al.Early surgical treatment vs conservative management for spontaneous supratentorial intracerebral hematomas:A prospective randomized study[J].Surg Neurol,2006,66(5):492-501.
[10]Cho DY,Chen CC,Chang CS,et al.Endoscopic surgery for spontaneous basal ganglia hemorrhage:comparing endoscopic surgery,stereotactic aspiration,and craniotomy in noncomatose patients[J].Surg Neurol,2006,65(6):547-555.
[11]Gaberel T,Magheru C,Parienti JJ,et al.Intraventricular fibrinolysis versus external ventricular drainage alone in intraventricular hemorrhage:a meta-analysis[J].Stroke,2011,42(10):2776-2781.
[12]Liu L,Shen H,Zhang F,et al.Stereotactic aspiration and thrombolysis of spontaneous intracerebellar hemorrhage[J].Chin Med J,2011,124(11):1610-1615.
[13]Nasser JA,Falavigna A,Bezerra M,et al.Stereotactic fibrinolysis of spontaneous intracerebral hematoma using infusion of recombinant tissue plasminogen activator[J].Arq Neuropsiquiatr,2002,60(2-B):362-366.
[14]Hattori N,Katayama Y,Maya Y,et al.Impact of stereotactic hematoma evacuation on medical costs during the chronic period in patients with spontaneous putaminal hemorrhage:a randomized study[J].Surg Neurol,2006,65(5):429-435.



