陈振海,刘光艺,曾小葵,李 洋
(重庆医科大学 400016)
论着·临床研究
幽门成形在近端胃大部分切除术后的临床意义
陈振海,刘光艺,曾小葵,李 洋△
(重庆医科大学 400016)
目的 探讨幽门成形在贲门胃底部占位性病变行近端胃大部分切除术后的临床效果。方法 对2010~2013年重庆医科大学附属第二医院胃肠外科收治的贲门胃底病变患者100例进行前瞻性随机对照试验研究,按照排除标准排除6例,其余94例患者分组,对照组(B组)40例单纯行近端胃大部分切除,试验组(A组)54例患者附加幽门成形,两组均无失访病例。观察比较两组术后住院期间临床观察指标、远期并发症及术后3个月时复查胃镜提示幽门狭窄及反流性食管炎情况。结果 两组患者住院期间胃瘫发生率差异无统计学意义(P>0.05),其余住院期间各观察指标及远期并发症发生率差异有统计学意义(P<0.05)。结论 近端胃大部分切除附加幽门成形可减少胃潴留及反流性食管炎的发生,减少住院时间,有利于患者术后恢复,适合临床推广应用。
幽门成形术;近端胃大部分切除术;胃肌轻瘫;幽门狭窄;反流性食管炎
近端胃切除术是治疗贲门胃底部占位性病变常用的手术方式。但是手术中切断了胃迷走神经及贲门,严重影响了胃壁肌肉的收缩、扩张及胃壁蠕动的生理功能,术后可能发生胃排空障碍、胃潴留及反流性食管炎。鉴于此,幽门成形术成为预防上述并发症的一种常用术式,但其临床疗效仍存在争议。本研究选取本科2010~2013年,100例贲门胃底部占位性病变患者进行随机前瞻性对照研究,探究幽门成形术在近端胃切除术中的临床应用价值,现报道如下。
1 资料与方法
1.1 一般资料 选取本科2010~2013年近端胃手术患者100例,年龄40~70岁。按排除标准排除6例,纳入94例分为试验组(A组),男42例,女12例;对照组(B组),男30例,女10例。贲门胃底胃癌50例,术前经腹部增强CT分期均为Ⅰ~Ⅱ期,肿瘤直径小于3.0 cm,胃底溃疡 10例,胃底间质瘤34例。两组均无失访病例。纳入标准:(1)年龄40~70岁,男女不限;(2)贲门胃底癌病例,需符合2010年第3版《日本胃癌治疗指南》中实施近端胃切除的手术标准;(3)高位溃疡病例,需符合溃疡位于胃上部1/3,胃小弯高位及贲门处,经严格内科治疗无效的,或直径大于2.5 cm,或有穿孔、出血的,或有癌变倾向的;(4)胃底间质瘤病例需符合肿瘤位于胃底部,不能行局部切除或局部切除较易引起贲门狭窄者;(5)入组病例无绝对手术禁忌证,经评估后可以耐受手术治疗者。排除标准:(1)贲门胃底癌已有腹腔积液,或术前、术中发现有肿瘤转移者;(2)溃疡穿孔有严重腹膜炎者;(3)肿瘤或溃疡出血导致失血性休克者;(4)有严重水电解质平衡紊乱或严重器质性病变不能耐受手术者;(5)二次手术者。两组在性别、年龄及组间构成比比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 手术方法 所有入选病例手术操作均由同一组医生完成,术前均常规禁食、禁饮8 h,术晨置双腔胃管,在全麻下行开腹手术,手术均在4 h以内完成,术中近段胃切除前均洗胃清除胃内容物。贲门胃底癌大、小弯侧游离范围均按全胃切除术进行操作,但胃网膜右血管起始部 2~3 支滋养血管予以保留,充分游离食管下段4~5 cm,在贲门上方2~4 cm处(视肿瘤上界而定)切断食管,同时按照 D2术式要求清除相关组别淋巴结。入选病例均用同一厂家“26号圆形吻合器”将食管与远侧胃后壁吻合,然后在距肿瘤远断5~6 cm 处用同一厂家的“直线切割闭合器”断胃,吻合口及胃残端均外加浆肌层间断缝合加固,胃癌病例均常规送术中冰冻切片,确保两侧切缘均阴性。胃底溃疡、间质瘤病例均游离胃大小弯至所需位置,在距贲门上方约2 cm离断贲门,不清扫淋巴结,余手术操作同胃癌组操作。A组在行胃食管吻合之前使用“直线切割闭合器“纵形切断幽门括约肌行幽门成形。B组除不附加幽门成形外,手术处理同A组。两组均在吻合口左后方置引流管,病例在术后胃肠道功能恢复后,无特殊情况下拔除胃管。幽门成形步骤:切断近端胃,移除标本,经残胃腔使用直线切割闭合器60/35号钉在丝线持续牵引下纵行切断幽门括约肌,检查吻合口通畅及无活动性出血后,完成幽门成形。具体操作过程见图1。
1.2.2 观察指标
1.2.2.1 胃管留置时间 观察两组患者由术后第1天开始至胃肠道功能恢复后,夹闭胃管嘱患者试进少量饮水,无腹痛、腹胀、无恶心、呕吐等特殊不适时拔除胃管的时间。
1.2.2.2 胃管引流量 统计两组患者术后第1天及术后第2天胃液量,并计算其平均值。
1.2.2.3 肠道功能恢复时间 计算两组患者由术后第1天开始至患者肛门恢复排气时的时间。
1.2.2.4 胃瘫的界定 如两组患者符合以下诊断标准,则诊断为胃瘫:(1)术后7 d仍需行胃肠减压,或者终止胃肠减压进食流质饮食或由流质饮食改为半流质饮食后再次出现胃潴留症状而需再次胃肠减压者。(2)胃引流量每天大于800 mL,持续超过5 d。(3)经1项或多项检查排除胃肠道机械性梗阻表现。(4)排除水、电解质酸碱失衡。(5)排除引起胃排空障碍的严重基础疾病,如糖尿病、胰腺炎、结缔组织疾病等。(6)排除应用影响平滑肌收缩的药物。
1.2.2.5 术后住院时间 计算两组患者由术后第1天开始至进流质饮食后无腹胀、腹痛,无恶心、呕吐等不适,拔除腹腔引流管后的住院天数。
1.2.2.6 远期并发症发生情况 通过电话或门诊随访记录两组患者出院后3个月患者有无餐后饱胀不适、反酸、胸骨后烧灼感、上腹部隐痛不适的病例数,以及术后3个月复查电子胃镜示提示反流性食管炎、幽门狭窄的病例数。
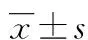
2 结果
2.1 住院期间两组观察指标比较 两组术后留置胃管时间、术后2 d内平均胃液量、术后肠道恢复通气时间、术后住院时间比较,差异有统计学意义(P<0.05);两组术后胃瘫数比较,差异无统计学意义(P>0.05),见表1。
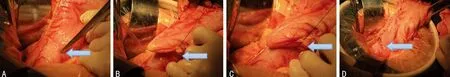
A:明确定位幽门;B:丝线辅助直切纵行咬合幽门括约肌;C:牵引辅助闭合直切切断幽门括约肌;D:幽门成形后。
图1 手术操作过程
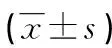
表1 住院期间两组观察指标随访情况

表2 两组术后3个月反流性食管炎表现及胃镜提示幽门狭窄的情况(n)
2.2 两组术后3个月随访情况 两组术后3个月餐后饱胀、反酸、胸骨后烧灼感、上腹部疼痛不适及复查电子胃镜提示幽门狭窄的发生率比较,差异有统计学意义(P<0.05);A组术后3个月复查电子胃镜提示Ⅰ级反流性食管炎(29.6%)要高于B组(17.5%),但是Ⅱ级、Ⅲ级反流性食管炎发生率均明显低于B组,分别为A组Ⅱ级(13.0%)小于B组Ⅱ级(40.0%),A组Ⅲ级(3.7%),小于B组Ⅲ级(20%)。两组反流性流行食管炎总发生率比较,差异有统计学意义(P<0.05)。见表2~3。
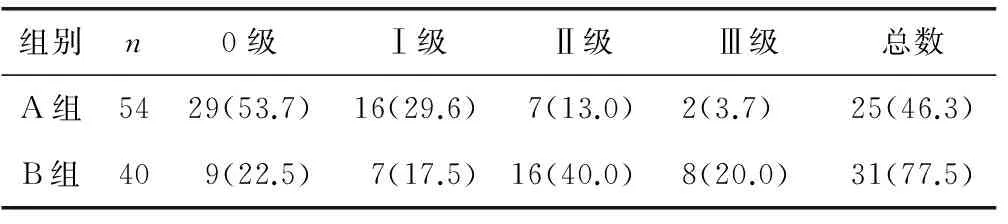
表3 两组术后3个月胃镜提示反流性食管炎情况[n(%)]
3 讨论
近端胃手术在贲门胃底癌中的适应证在2010年第3版 《日本胃癌治疗指南》 中明确规定:U领域的癌,T1、N0,胃能保留1/2以上者。但也有人将其适应证放宽为T2以内,肿瘤长径小于4 cm,临床上淋巴结无转移的U领域病例[1],近段胃切除术也被广泛应用于胃底溃疡及胃底间质瘤的手术治疗。近端胃手术因保留了部分胃,更符合人体的生理要求,有利于术后患者营养状态的改善。但近端胃切除手术中切除了食管下端及胃食管结合部,贲门失去了生理抗反流功能,且手术导致残留胃腔减小,以及幽门变形导致排空异常,部分胃小弯及胃窦部的保留致使胃泌酸功能未完全丧失[2],术中切断迷走神经导致胃顺应性下降等造成胃液反流入食管破坏了食管胃合部的黏膜[3],故可能发生术后反流性食管炎、胃潴留、胃排空障碍等并发症,这也是近端胃切除手术过程中急需解决的问题。故围绕上述并发症,国内外外科医生进行了不断地努力和探索,提出了不同手术方式。较为常见的手术方式除幽门成形外,还有以下3种:(1)食管胃前壁吻合加胃底折叠术,通过胃底包绕食管下段及重建His角,减缓甚至避免反流性食管炎的发生,有关报道证实其抗反流效果较为理想[4-6];(2)管状胃成形术,相关报道证实其抗反流效果较好[7-8];(3)空肠间置术与空肠袋间置术,相关报道其有较好的抗反流作用[9-10]。但幽门成形术与上述各种手术方式相比,更加简单易行,利于临床实际操作及开展。
本文采用直线切割闭合器行幽门成形,较常规采用“纵切横缝”切断幽门括约肌更具有优势,因为可以使幽门括约肌切断更加彻底,幽门口更加通畅,更好的解决了因失去迷走神经支配导致的幽门括约肌痉挛,并能避免横行缝合时增加食管残胃吻合口的张力,也能较好避免术后瘢痕形成导致的幽门狭窄,故更具有优势。
本研究发现,A组术后留置胃管时间、术后2 d内平均胃液量、术后肠道恢复通气时间、术后住院时间与B组比较,差异均有统计学意义(P<0.05),这说明附加幽门成形有利于术后胃排空,减少胃潴留,有利于患者术后近期康复,缩短住院时间;A组术后胃瘫数与B组比较,差异无统计学意义(P>0.05),说明附加幽门成形与否无胃瘫发生率无关;A组术后3个月胃镜提示幽门狭窄与B组比较,差异有统计学意义(P<0.05),说明附加幽门成形,有利于预防术后因切断胃迷走神经所导致的幽门狭窄;A组术后3个月上腹部隐痛、反酸、上腹部烧灼感及电子胃镜提示反流性食管炎发生率与B组比较,差异有统计学意义(P<0.05),提示附加幽门成形因解决了幽门痉挛及变形,故能减少术后远期反流性食管炎发生率。
综上所述,近端胃大部切除附加幽门成形术,可减少胃潴留及反流性食管炎的发生,可以减少住院时间,有利于患者术后恢复,适合临床推广应用。
[1]胡祥.近端胃切除术后消化道重建方式选择及评价[J].中国实用外科杂志,2012,32(8):609-612.
[2]Ott E,Lordick F,Blank S,et al.Gastric cancer:surgery In 2011[J].Lang Arch Surg,2011,396(6):743-758.
[3]Lundell L,Miettinen P,Myrvold HE,et al.Seven years follow up of a randomized clinical trial compring protonpump inhi-Bition with surgical therapy for reflux oesophagitis[J].Br J Surg,2007,94(2):198-203.
[4]Kondoh Y,Ishii A,Ishizu K,et al.Esophagogastrostomy before proximal gastrectomy in patients with early gastric cancers in the upper third of the stomach[J].Tokai J Exp Clin Med,2006,31(4):146-149.
[5]Sakuramoto S,Yamashita S.Clinical experience of laparoscopy-assisted proximal gastrectomy with with Toupet-like partial fundoplication in nearly gastric cancer for preventing reflux esophagitis[J].J Am Coll Surg,2009,209(3):344-351.
[6]李林浩,马雷,肖永来,等.胃癌近端胃大部切除术消化道重建方式的临床观察[J].中华医学杂志,2011,91(14):961-964.
[7]Kitano S,Adachi Y,Shiraishi N,et al.Laparoscopic-assisted proximal gastrectomy for early gastric carcinomas[J].Surg Today,1999,29(4):389-391.
[8]陈秀峰,杨弘鑫,陈海宁,等.管状胃在食管胃结合部腺癌手术中的应用[J].四川大学学报:医学版,2012,43(4):625-627.
[9]Katai H,Sano T,Fukagawa T,et al.Prospective study of proximal gastrectomy for early gastric cancer in the upper third of stomach[J].Br J Surg,2003,90(7):850-853.
[10]Takagawa R,Kunisaki C,Kimura J,et al.Apilot study comparing jejunal pouch and jejunal interposition reconstruction after proximal gastrectomy[J].Dig Surg,2010,27(6):502-508.
The clinical significance of pyloroplasty in the proximal gastrectomy
ChenZhenhai,LiuGuangyi,ZengXiaokui,LiYang△
(ChongqingMedicalUniversity,Chongqing400016,China)
Objective To explore the clinical effects of pyloroplasty on proximal gastrectomy in patients with lesions in cardia of the bottom of stomach.Methods One hundred cases of the proximal gastric diseases who were enrolled in the second affiliated hospital of Chongqing medical university from the January 2010 to December 2013 were selected in this prospective randomized controlled experimental study.Among them,6 cases were excluded,and the other 94 cases were divided into two groups:the experimental group (A),in which 54 patients were underwent additional pyloroplasty surgery;the control group (B),in which 40 patients were underwent with no strings attached pyloroplasty.All patients were followed up.Then,the clinical indicators during hospitalization,term complications and repeated endoscopy prompted pyloric stenosis and reflux esophagitis situation three months after discharged from hospital were observed.Results There was no significant difference in the incidence rate of gastroplegia (P>0.05);there were significant differences in other clinical indicators during the postoperative hospitalization and the incidence rate of complications (P<0.05).Conclusion Proximal gastrectomy additional pyloroplasty could reduce gastric retention,decrease the incidence of reflux esophagitis,shorten the hospital period and could be helpful for recovery,thus it is recommended to be further promoted.
pyloroplasty;proximal subtotal gastrectomy;gastroparesis;pyloric stenosis;reflux esophagitis
陈振海(1986-),医师,主要从事消化道肿瘤与肠源性感染研究。△
,E-mail:liyang_68813@126.com。
10.3969/j.issn.1671-8348.2015.06.026
R619
A
1671-8348(2015)06-0790-03
2014-09-15
2014-10-20)



