贾利刚,张 媛,田 菲,张丽娟
(1.河北省人民医院妇科,河北石家庄 050051;2.河北医科大学第二医院妇产科,河北石家庄 050000)
·经验交流· doi:10.3969/j.issn.1671-8348.2017.04.024
LEEP治疗宫颈上皮内瘤样病变后对妇女妊娠结局及分娩方式的影响*
贾利刚1,张 媛1,田 菲1,张丽娟2
(1.河北省人民医院妇科,河北石家庄 050051;2.河北医科大学第二医院妇产科,河北石家庄 050000)
[摘要] 目的 探讨高频电波刀电圈切除术(LEEP)治疗宫颈上皮内瘤样病变后对妇女妊娠结局及分娩方式的影响。方法 将2012年1月至2014年1月河北省人民医院收治的100例行LEEP手术的宫颈上皮内瘤样病变(CIN)患者作为CIN组,另选择同期在医院检查的近期有生育要求的健康妇女80例作为对照组,比较两组产妇妊娠情况、分娩方式及妊娠结局。结果 两组产妇妊娠率及早产、新生儿窒息、产后出血、宫颈损伤、低体质量出生儿发生率比较差异无统计学意义(P>0.05),CIN组胎膜早破、生殖道感染发生率显着高于对照组(P<0.05)。两组产妇流产率、阴道分娩率、剖宫产率比较差异均无统计学意义(P>0.05);CIN组剖宫产指征中社会因素占12.0%,显着高于对照组的2.5%(P<0.05),两组产妇其余剖宫产指征比较差异无统计学意义(P>0.05)。环切深度、手术至妊娠时间均对妊娠无明显影响。结论 LEEP刀治疗CIN后对妇女生育功能、分娩方式均无影响,但LEEP则可能引起胎膜早破、生殖道感染等不良妊娠结局。
高频电波刀;宫颈上皮内瘤样病变;生育力;妊娠结局;分娩
宫颈上皮内瘤样病变(cervical intraepithelial neoplasia,CIN)是宫颈癌的高危因素,若不及时治疗极易发展成宫颈癌[1-2]。近年来随着宫颈癌发病率不断上升,CIN对女性的危害性也逐渐被人重视,CIN的诊断、治疗也成为临床研究的热点之一。高频电波刀电圈切除术(loop electro-surgical excision procedure,LEEP)以其出血少、恢复快、安全性高等优点,被广泛应用于CIN的诊断、治疗[3-4]。然而随着CIN呈现年轻化趋势,如何在治疗CIN的同时保留年轻患者的生育功能成为临床医生重点关注的问题。鉴于此,本研究对河北省人民医院收治的CIN患者LEEP治疗后妊娠结局进行回顾性分析,旨在评价LEEP治疗后对CIN患者生育功能、妊娠结局及分娩方式的影响,现将研究成果总结如下。
1 资料与方法
1.1 一般资料 选择2012年1月至2014年1月河北省人民医院收治的100例行LEEP手术后妊娠的CIN患者作为CIN组,纳入标准:(1)年龄小于或等于40岁;(2)术前经阴道镜宫颈活检确诊为CINⅡ~Ⅲ级;(3)术后妊娠的初产妇,且对生育有要求;(4)术后病理学证实无浸润癌,且瘤变病灶完整切除;(5)患者或家属签署知情同意书,并自愿配合后期随访。排除标准:(1)不孕史、宫颈功能不全或多胎妊娠者;(2)正在服用避孕药或停止避孕小于或等于1年者;(3)合并妊娠糖尿病、高血压等影响分娩结局的并发症;(4)妊娠中途要求终止妊娠者。另选择同期在医院检查的近期有生育要求的健康妇女80例作为对照组,排除宫颈疾病、多胎妊娠及妊娠中途行人工流产者。CIN组年龄21~40岁,平均(26.4±4.8)岁;孕次1~3次,平均(1.2±0.3)次;对照组年龄22~38岁,平均(26.9±5.2)岁;孕次1~3次,平均(1.1±0.3)次;两组年龄、孕次等一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 手术方法 CIN组患者于月经结束后3~7 d内行LEEP刀宫颈锥切术,患者取仰卧膀胱截石位,常规消毒肛门及外阴,2%利多卡因局部麻醉后,窥器扩张阴道,充分观察宫颈部位,并用聚维酮碘标记病变区域。按照病变的性质及大小选择合适电极,设置LEEP刀功率35~40 W,先于未着色区域外约0.5 cm处用1.2~1.5 cm环状电极环形切除病变组织,切除深度1.0~2.5 cm;再用0.8~1.0 cm环状电极切除部分宫颈管组织。切除完毕后常规球形电极止血,并将切除组织送检;术后在阴道放置碘纱布止血,并于24 h后取出。患者术后定期随访,并观察宫颈形态;术后6个月行细胞涂片检查,确认正常者可以告知受孕。
1.2.2 调查方法 回顾性分析两组患者临床及随访资料,(1)比较两组生育能力及早产、新生儿窒息、产后出血、胎膜早破、宫颈损伤、低体质量出生儿等妊娠结局。(2)记录两组产妇分娩方式,并评估两组剖宫产指征情况,其中剖宫产指征包括产道异常、胎位异常、胎儿因素(巨大儿、胎儿宫内窘迫、早产等)、产妇因素(妊娠合并症、恐惧等)、社会因素(担心发生宫颈性难产或宫颈裂伤导致出血过多而选择剖宫产)。

2 结 果
2.1 两组产妇妊娠率及妊娠结局比较 两组产妇妊娠率及早产、新生儿窒息、产后出血、宫颈损伤、低体质量出生儿发生率比较差异无统计学意义(P>0.05),CIN组胎膜早破、生殖道感染发生率显着高于对照组(P<0.05),见表1。
2.2 两组产妇分娩方式比较 两组产妇流产率、阴道分娩率、剖宫产率比较,差异均无统计学意义(P>0.05),见表2。
2.3 两组产妇剖宫产指征比较 CIN组剖宫产指征中社会因素占12.0%,显着高于对照组的2.5%(P<0.05),两组产妇其余剖宫产指征比较差异无统计学意义(P>0.05),见表3。

表1 两组产妇妊娠率及妊娠结局比较[n(%)]
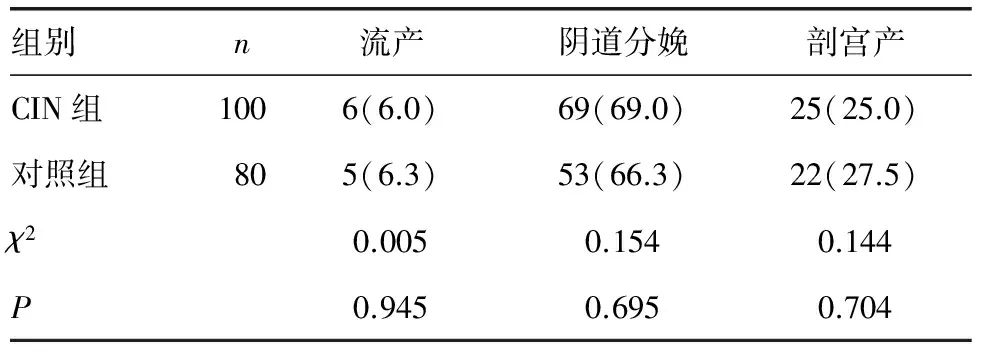
表2 两组产妇分娩方式比较[n(%)]
2.4 环切深度对妊娠结局的影响 CIN组宫颈电环切深度1.0~2.5 cm,平均(19.2±0.31)cm;按照环切深度分为1.0~1.5 cm组37例,1.6~2.0 cm组34例,2.1~2.5 cm组29例;3组间妊娠结局比较差异无统计学意义(P>0.05),见表4。

表3 两组产妇剖宫产指征比较[n(%)]
2.5 手术至妊娠时间对妊娠结局的影响 100例CIN组按照术后至妊娠的间隔时间分组,≤6个月组28例,7~12个月组25例,>12个月组47例,3组间妊娠结局比较差异亦无统计学意义(P>0.05),见表5。

表4 环切深度对妊娠结局的影响[n(%)]

表5 手术至妊娠时间对妊娠结局的影响[n(%)]
3 讨 论
宫颈组织是由平滑肌、结缔组织、纤维组织所构成,其在女性妊娠及分娩过程中起到重要作用,因此有学者认为宫颈组织行LEEP刀切除术会破坏宫颈的完整性,从而影响女性受孕[5]。Fischer等[6]亦报道称LEEP刀切除术会影响宫颈黏膜黏液的分泌,导致宫颈发生粘连,阻止精子进入宫腔;此外手术操作还会破坏宫颈局部免疫屏障,降低了子宫容受性而使输卵管功能发生障碍。然而国外一项大样本研究证实,影响CIN患者妊娠主要是HPV感染因素,而LEEP刀术后反而有利于受孕,其推断的依据是LEEP刀能够切除宫颈过度增生组织,对因HPV感染所致的炎性反应有修复作用,从而重塑宫颈的解剖结构和功能形态[7]。本研究证实CIN组与对照组妊娠率比较差异无统计学意义(P>0.05),提示LEEP刀并未影响CIN患者的生育功能。何玥等[8]也证实HPV感染所致的炎性反应并非是不孕的诱导因素,但是炎性反应所引起的局部微环境变化则是不孕的危险因素之一;当炎性介质大量释放能够增加宫颈黏液的粘稠度、降低宫颈局部pH值,进而影响精子穿透进入宫腔[9]。LEEP则能够将部分宫颈黏膜切除,降低宫颈黏液的粘稠度,更有利于精子通过宫颈。
既往有报道称LEEP刀术与术后早产、胎膜早破、低体质量新生儿等妊娠结局有关[10],这种观点基于以下考量:(1)LEEP刀切除部分宫颈组织后会影响宫颈功能,受孕后的机械支撑作用也随之降低;而宫颈的弹性降低后会抑制其伸缩功能,导致妊娠晚期出现流产、早产、低体质量生儿的风险更高。(2)切除宫颈组织后宫颈免疫功能难以避免遭到破坏,原有的菌群平衡被打破,病原菌和微生物更容易入侵宫颈而诱导炎性反应,这亦是胎膜早破的独立危险因素[11-12]。然而本研究则证实,LEEP刀环切的深度、手术后至妊娠时间均对妊娠结局无明显影响。当然这与操作者手术技巧熟练程度有关,本院行LEEP刀的医生均为受过专业培训的专科医生,在行LEEP刀时能够最大程度保存宫颈组织的完整性。然而在研究中发现CIN组胎膜早破、生殖道感染发生率显着高于对照组。Parikh等[13]证实宫颈黏液中免疫球蛋白A、黏蛋白等能够抵抗微生物和细菌定植于宫颈,LEEP术后宫颈黏液分泌减少,生殖道感染的风险也明显增加。而随着生殖道感染率增加,原本在宫颈的链球菌属、脆弱拟杆菌等均会释放蛋白水解酶,而释放出的蛋白水解酶会分解胎膜组织,导致胎膜早破发生率上升[14-15]。本研究中,胎膜早破患者均合并生殖道感染,进一步证实了上述推测。
既往研究认为宫颈切除术后疤痕的愈合会直接影响宫颈的完整性和弹性,宫颈口扩张也受到抑制,导致宫颈性难产的风险较高[16]。然而大量研究均证实LEEP术并非是剖宫产的手术指征。马良坤等[17]对一千多例行LEEP治疗的妇女进行随访,并与正常妊娠妇女对比结果显示两组产妇分娩方式差异无统计学意义(P>0.05)。国外研究也证实LEEP切除后对宫颈的弹性影响较小,分娩时宫颈仍能完全扩张,因而不会出现宫颈性难产[18]。两组产妇流产率、阴道分娩率、剖宫产率比较差异均无统计学意义(P>0.05),与上述结论一致。进一步分析剖宫产手术指征,结果显示CIN组剖宫产指征中社会因素显着高于对照组,而其他因素比较差异无统计学意义,说明产妇担心宫颈性难产或顾虑出血过多等社会因素是LEEP术后选择剖宫产的主要原因。
综上所述,LEEP刀治疗CIN后对妇女生育功能、分娩方式均无影响,但LEEP则可能会引起胎膜早破、生殖道感染等不良妊娠结局。由于LEEP刀治疗后妇女选择剖宫产主要是社会因素,因此加强产妇心理健康教育对提高阴道分娩率具有重要意义。
[1]Li W,Venkataraman S,Gustafsson U,et al.Using acetowhite opacity index for detecting cervical intraepithelial neoplasia[J].J Biomed Opt,2009,14(1):158-170.
[2]Spinillo A,Gardella B,Roccio M,et al.Untypable human papillomavirus infection and risk of cervical intraepithelial neoplasia among women with abnormal cervical cytology[J].J Med Virol,2014,86(7):1145-1152.
[3]郑波波,马彬,杨克虎.LEEP治疗宫颈上皮内瘤变的Meta分析[J].实用妇产科杂志,2010,26(7):516-519.
[4]徐正芬.阴道镜活检联合高频电波刀治疗宫颈病变431例分析[J].南方医科大学学报,2010,30(5):1214-1215.
[5]阳霞,钱德英,陈观娣,等.不同LEEP术式对年轻CINⅡ~Ⅲ患者术后病变残留/复发及妊娠结局的影响[J].实用医学杂志,2012,28(11):1816-1818.
[6]Fischer RL,Sveinbjornsson G,Hansen C.Cervical sonography in pregnant women with a prior cone biopsy or loop electrosurgical excision procedure[J].Ultrasound Obstet Gynecol,2010,36(5):613-617.
[7]Frega A,Sesti F,De Sanctis L,et al.Pregnancy outcome after loop electrosurgical excision procedure for cervical intraepithelial neoplasia[J].Int J Gynaecol Obstet,2013,122(2):145-149.
[8]何玥,吴玉梅,王彤,等.妊娠合并宫颈上皮内瘤变对围产结局的影响[J].中国妇产科临床杂志,2012,13(3):176-178.
[9]林苏瑜.不同第2次LEEP治疗时机对年轻CIN患者手术出血及妊娠结局的影响[J].中国妇幼保健,2015,30(5):786-788.
[10]Choi MC,Jung SG,Park H,et al.Photodynamic therapy for management of cervical intraepithelial neoplasia II and III in young patients and obstetric outcomes[J].Lasers Surg Med,2013,45(9):564-572.
[11]宋美兰,贾艳艳.妊娠晚期未足月胎膜早破208例临床分析[J].华中科技大学学报(医学版),2011,40(4):486-489.
[12]刘伟,莫美陆.未足月胎膜早破易发因素及妊娠结局[J].中国妇幼保健,2012,27(34):5467-5469.
[13]Parikh R,Horne H,Feinstein SJ,et al.Cervical length screening in patients who have undergone loop electrosurgical excision procedure[J].J Reprod Med,2008,53(12):909-913.
[14]谢爱兰,狄小丹,陈小鸣,等.未足月胎膜早破患者发生组织学绒毛膜羊膜炎的影响因素及新生儿结局[J].中华妇产科杂志,2012,47(2):105-109.
[15]李一美,谢爱兰,全小珍,等.未足月胎膜早破期待时间的影响因素及妊娠结局[J].实用医学杂志,2012,28(15):2548-2550.
[16]林韶华,王燕娇,江雪英.宫颈环形电切术并发症及对分娩期宫颈机能的影响[J].中国妇幼健康研究,2014,25(4):634-635,646.
[17]马良坤,杨剑秋,刘俊涛,等.根治性宫颈切除术后的妊娠结局及产科处理[J].中华围产医学杂志,2013,16(4):244-246.
[18]Crane JM,Delaney T,Hutchens D.Transvaginal ultrasonography in the prediction of preterm birth after treatment for cervical intraepithelial neoplasia[J].Obstet Gynecol,2006,107(1):37-44.
国家自然科学基金资助项目(81100394)。 作者简介:贾利刚(1975-),主治医师,硕士,主要从事妇科宫颈癌筛查研究。
R737.33
B
1671-8348(2017)04-0503-03
2016-08-26
2016-10-24)



