周 莲,符明昌,孙京花
(1.海南省第三人民医院检验科,海南三亚 572000;2.解放军总医院检验科,北京 100853)
·经验交流·
外周血中性粒细胞/淋巴细胞比值与老年STEMI患者心血管不良事件的相关性研究*
周 莲1,符明昌1,孙京花2
(1.海南省第三人民医院检验科,海南三亚 572000;2.解放军总医院检验科,北京 100853)
目的 探讨外周血中性粒细胞/淋巴细胞比值(NLR)与老年ST段抬高型心肌梗死(STEMI)患者的关系及对心血管不良事件(MACE)的预测价值。方法 选取2013年9月至2016年9月海南省第三人民医院收治的老年STEMI患者348例,根据住院期间是否发生主要心血管不良事件(MACE)将其分为MACE组87例和非MACE组261例。比较两组一般临床资料,血常规[白细胞计数(WBC)、中性粒细胞(Neu)计数及淋巴细胞(Lym)计数并计算两者间比值(NLR)]、超敏C反应蛋白(hs-CRP)及N末端-脑钠肽(NT-proBNP)水平等;并应用单因素及多元Logistic回归分析老年STEMI患者心血管不良事件发生的影响因素。绘制受试者工作特征(ROC)曲线来评估NLR对主要心血管不良事件发生的预测效能。结果 与非MACE组比较,MACE组患者年龄、糖尿病史、吸烟史、前壁心肌梗死、心率、hs-CRP、NT-proBNP、WBC、Neu及NLR均明显增高(P<0.05);而LVEF及Lym明显减低(P<0.05)。单因素及多元Logistic回归分析,发现高NLR、hs-CRP、NT-proBNP是老年STEMI患者发生心血管不良事件的独立危险因素,其OR及95%CI分别为2.813(2.605~4.487)、1.484(1.382~2.065)、2.017(1.743~3.864)。ROC曲线分析显示,NLR预测老年STEMI心血管不良事件发生的曲线下面积(AUC)为0.816(95%CI:0.751~0.904,P<0.05),最佳的诊断临界值为6.95,敏感度和特异度分别为80.2%和84.7%。以NLR的最佳临界值为分界将患者分为NLR<6.95组236例和NLR≥6.95组112例,NLR≥6.95组NLR、hs-CRP、NT-proBNP水平及心血管不良事件发生率均明显高于NLR<6.95组(P<0.05)。Spearman相关分析显示,NLR与hs-CRP、NT-proBNP均呈正相关(r分别为0.483、0.547,均P<0.05)。结论 高NLR与老年STEMI患者发生心血管不良事件相关,可作为老年STEMI患者预后评估的良好指标。
心肌梗死;中性粒细胞/淋巴细胞比值;心血管不良事件
随着我国老龄化人口增多,老年急性心肌梗死(AMI)发病率近来呈明显的上升趋势。急性ST段抬高型心肌梗死(STEMI)是指急性心肌缺血性坏死,大多在冠状动脉病变的基础上发生冠状动脉血供急剧减少或中断,其早期诊断能够极大地提高生存率并改善预后[1]。因此,寻找STEMI早期诊断及预后的特异指标,减少STEMI的发生一直是心血管领域的研究热点[2-3]。外周血中性粒细胞/淋巴细胞比值(NLR)是新近被提出的白细胞分型中的重要亚型。多项研究表明,NLR与肿瘤预后、冠心病发生、发展及预后等密切相关[4-5]。但关于NLR在STEMI患者中的变化及预后评估价值仍存在争议。本研究拟通过观察老年STEMI患者外周血中性粒细胞/淋巴细胞比值变化,探讨NLR与老年STEMI的关系及对心血管不良事件的预测,以期为临床防治提供依据。
1 资料与方法
1.1 研究对象 选取2013年9月至2016年9月海南省第三人民医院行急诊经皮冠状动脉介入(PCI)术治疗的老年急性ST段抬高型心肌梗死患者348例,男227例,女121例,年龄65~87岁,平均(74.36±8.52)岁。纳入标准:符合STEMI的诊断标准[6],在发病12 h内入院或12~24 h仍有缺血证据,无抗血小板、抗凝禁忌证。排除标准:急慢性感染性疾病、急性肺栓塞、肺源性心脏病、脑出血、恶性肿瘤、恶性贫血、全身免疫性疾病、严重肝肾功能不全、入院24 h内死亡者等。
1.2 方法
1.2.1 研究方法 根据住院期间是否发生主要心血管不良事件(MACE)将348例老年STEMI患者分为MACE组87例(包括急性左心衰竭19例、心肌再梗死10例、恶性心律失常37例、心源性休克12例,死亡9例)和非MACE组261例。比较两组临床一般资料及实验室检查情况,并应用单因素及多元Logistic回归分析心血管不良事件的影响因素,ROC曲线评估NLR对住院心血管不良事件发生的预测效能。所有患者均知情同意,研究经海南省第三人民医院伦理委员会审核。
1.2.2 观察指标 收集所有患者入院时一般资料[包括年龄、性别、体质量指数(BMI)、基础疾病、饮酒史、吸烟史、心率等],并于入院后次日清晨抽取空腹静脉血,使用Sysmex-XE2100全自动血细胞分析仪、全自动生化分析仪、快速定量免疫检测仪分别检测白细胞计数(WBC)、中性粒细胞(Neu)计数、淋巴细胞(Lym)计数、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)、总胆固醇(TC)及三酰甘油(TG)、血糖(GLU)、超敏C反应蛋白(hs-CRP)及N末端-脑钠肽(NT-proBNP)水平,并计算NLR。使用飞利浦公司型号HD11心脏超声仪检查左心室射血分数(LVEF)。
2 结 果
2.1 两组患者临床特征基线资料比较 MACE组患者年龄、糖尿病史、吸烟史、前壁心肌梗死、心率、hs-CRP、NT-proBNP、WBC、Neu及NLR均明显高于非MACE组,差异有统计学意义(P<0.05);而LVEF及Lym明显低于非MACE组,差异有统计学意义(P<0.05)。其他指标两组间比较,差异无统计学意义(P>0.05)。见表1。
2.2 单因素及多元Logistic回归分析老年STEMI患者发生心血管不良事件的危险因素 以患者有或无发生心血管不良事件为因变量,以年龄、糖尿病史、吸烟史、前壁心肌梗死、心率、LVEF、hs-CRP、NT-proBNP、WBC、Neu、Lym及NLR为自变量,按α=0.05水平将该12个因素进行单因素及多元Logistic回归分析,发现高NLR、hs-CRP、NT-proBNP是老年STEMI患者发生心血管不良事件的独立危险因素,其OR及95%CI分别为2.813(2.605~4.487)、1.484(1.382~2.065)、2.017(1.743~3.864)。见表2。
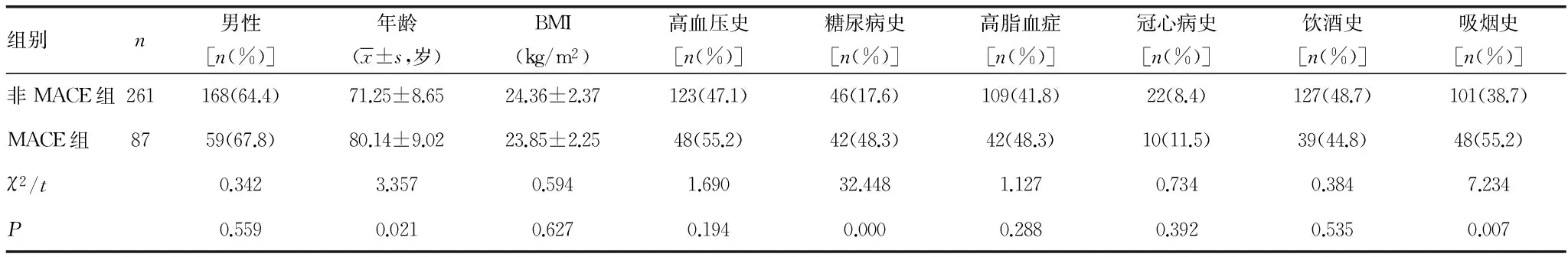
表1 两组患者临床特征基线资料比较

续表1 两组患者临床特征基线资料比较
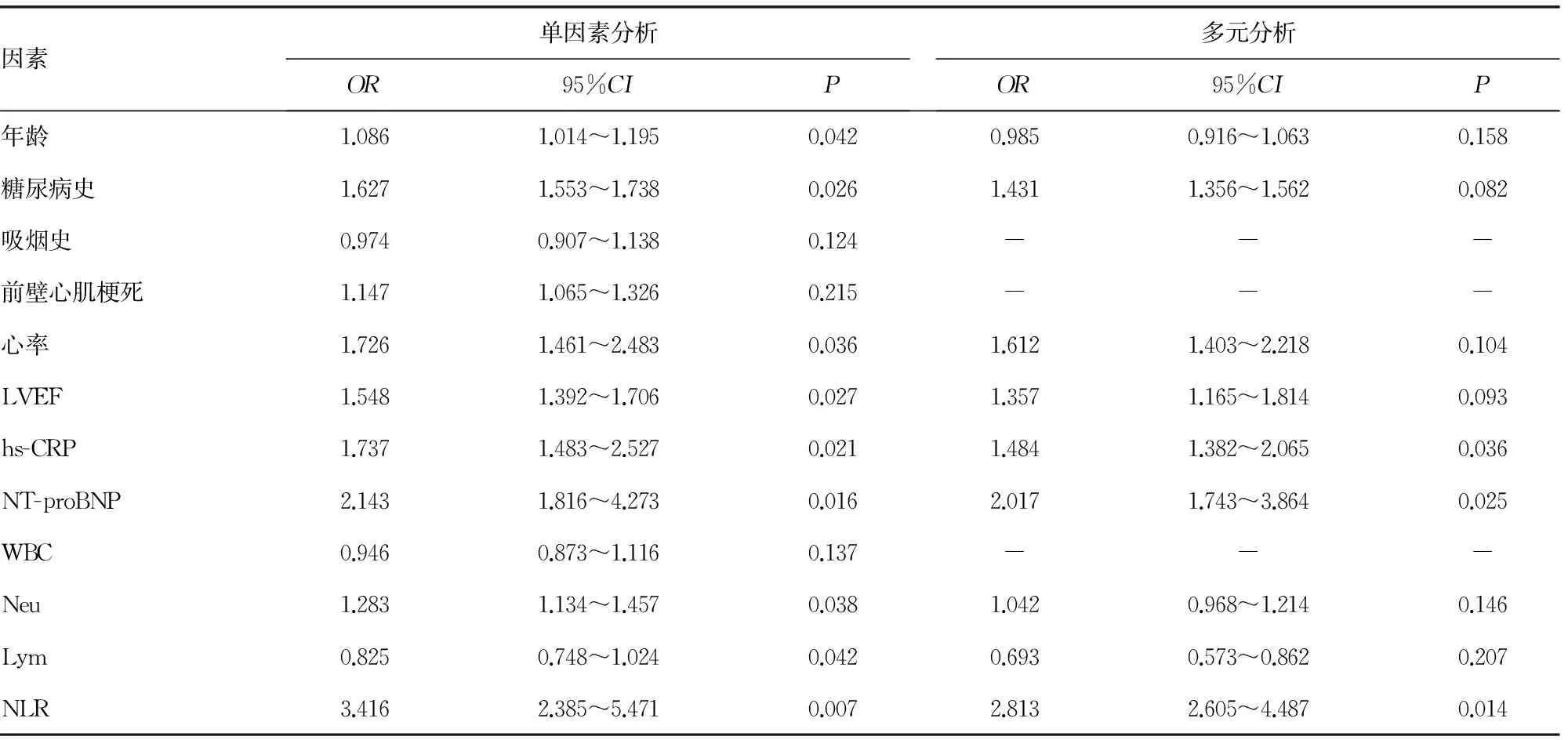
表2 单因素及多元Logistic回归分析老年STEMI患者发生心血管不良事件的危险因素
-:表示无结果
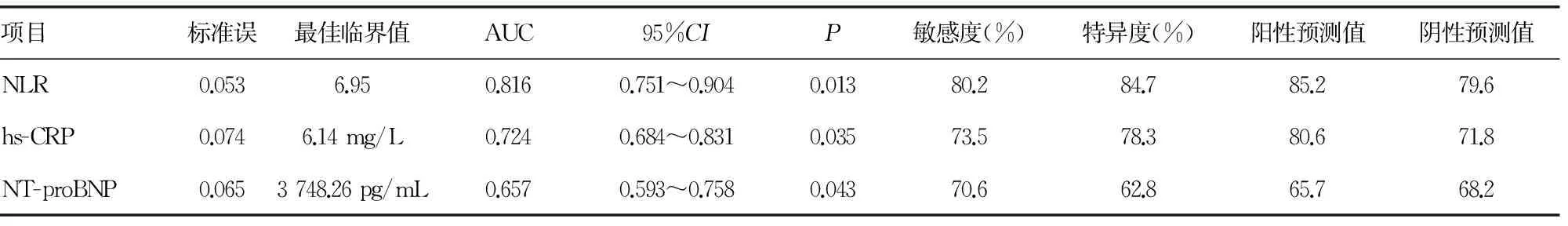
表3 NLR、hs-CRP及NT-proBNP预测老年STEMI患者发生心血管不良事件的效能

表4 两组NLR、hs-CRP、NT-proBNP及心血管不良事件发生率比较
2.3 NLR、hs-CRP及NT-proBNP预测老年STEMI患者发生心血管不良事件的效能 NLR、hs-CRP及NT-proBNP预测老年STEMI患者发生心血管不良事件的AUC及95%CI分别为0.816(0.751~0.904)、0.724(0.684~0.831)、0.657(0.593~0.758);取NLR的最佳临界值为6.95时,其预测老年STEMI患者发生心血管不良事件的敏感度和特异度最好,分别为80.2%、84.7%。见图1和表3。
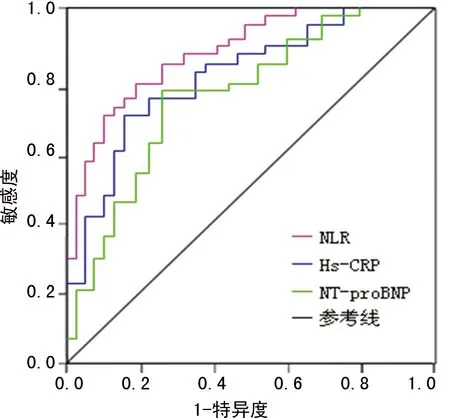
图1 NLR、hs-CRP及NT-proBNP预测老年STEMI
2.4 NLR最佳临界值不同分组NLR、hs-CRP、NT-proBNP及心血管不良事件发生率比较 以NLR的最佳临界值为分界将患者分为NLR<6.95组236例和NLR≥6.95组112例。NLR≥6.95组NLR、hs-CRP、NT-proBNP水平及心血管不良事件发生率均明显高于NLR<6.95组,差异有统计学意义(P<0.05)。见表4。
2.5 NLR与hs-CRP、NT-proBNP的相关性 Spearman相关分析显示,NLR与hs-CRP呈正相关(r=0.547,P=0.000),NLR与NT-proBNP呈正相关(r=0.348,P=0.016),见图2。
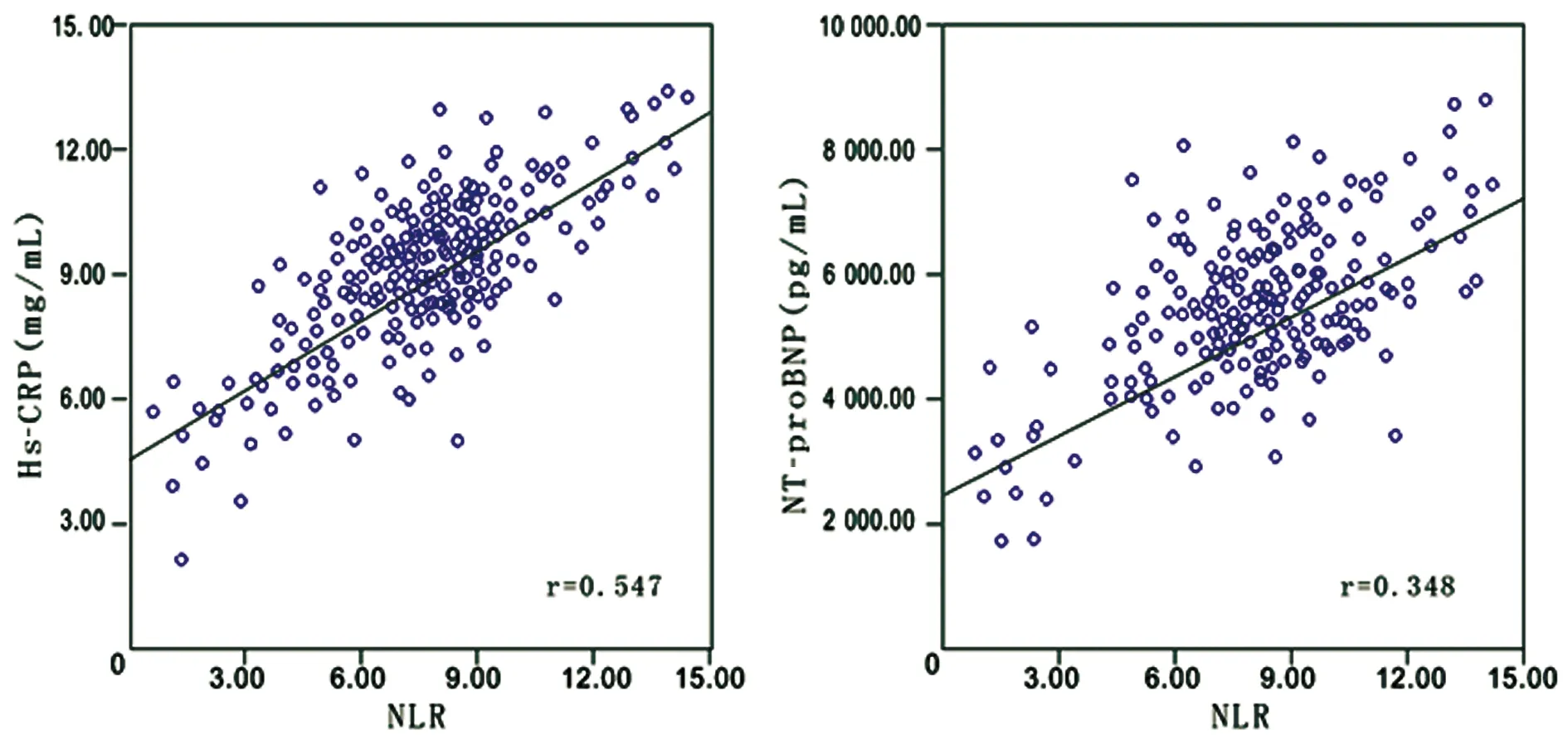
图2 NLR与hs-CRP、NT-proBNP的相关性
3 讨 论
STEMI是老年心血管系统的常见急症,患者大多病情严重、变化迅速,其早期发现并进行有效干预是降低患者病死率的关键。因此,如何早期诊治STEMI,有效降低STEMI的各种并发症和病死率,是医学界研究的热点。NLR是一种反映炎性反应的新型标志物,近年的研究显示,NLR增高与急性冠状动脉综合征和心力衰竭的预后不良有关[7-8]。Arbel等[9]研究也表明,STEMI患者入院时NLR越高,左心室射血分数越低,其远期病死率就越高。
本研究结果显示,MACE组患者年龄、糖尿病史、吸烟史、前壁心肌梗死、心率、hs-CRP、NT-proBNP、WBC、Neu及NLR均明显高于非MACE组,而LVEF及Lym明显低于非MACE组。单因素及多元Logistic回归分析结果显示,高NLR、hs-CRP、NT-proBNP是老年STEMI患者发生心血管不良事件的独立危险因素[OR(95%CI):2.813(2.605~4.487);OR(95%CI):1.484(1.382~2.065);OR(95%CI):2.017(1.743~3.864)]。可见高水平NLR、hs-CRP、NT-proBNP与炎性反应及心血管事件的发生有关,与既往研究结果相一致[10]。Chatterjee等[11]对接受PCI术治疗后的冠心病患者进行回顾性研究后发现,高水平的NEU、WBC、NLR与室性心律失常的发生密切相关,但仅NLR是预测室性心律失常发生的独立危险因子。一项通过对34 000例患者的临床荟萃分析显示,急性冠状动脉综合征患者无论是否接受PCI术或冠状动脉旁路移植术,其入院NLR均是预测心血管不良事件发生的最强有力指标[12]。Zhang等[13]的临床荟萃分析也发现,NLR可作为接受PCI术治疗后的STEMI患者短期和长期预后的预测指标。另有研究表明,NLR是接受PCI术治疗后的STEMI患者右心室直径的独立预测因素(OR:1.55,95%CI:1.285~1.750,P<0.01)[14]。这些均提示NLR参与STEMI患者的炎性反应及病情的发生、发展,在预测心血管不良事件发生中扮演着重要角色。
进一步应用ROC曲线来评估NLR、hs-CRP、NT-proBNP对老年STEMI患者住院心血管不良事件发生的预测效能,发现NLR对预测心血管不良事件发生的效能均优于hs-CRP、NT-proBNP,取NLR的最佳临界值为6.95时,其敏感度和特异度最好,分别为80.2%、84.7%。提示NLR评估老年STEMI患者心血管不良事件具有较好的临床价值。Tanrikulu等[15]研究也表明,NLR水平对预测AMI患者死亡风险具有较高的价值,且高于hs-CRP。Park等[16]的多元Logistic回归分析结果显示,接受PCI术治疗后的STEMI患者,其入院24 h NLR≥5.44是患者病死率的独立预测因子(OR:3.12,95%CI:1.14~8.55,P<0.01)。本研究以NLR的最佳临界值为分界将患者分为NLR<6.95组和NLR≥6.95组,NLR≥6.95组NLR、hs-CRP、NT-proBNP水平及心血管不良事件发生率均明显高于NLR<6.95组,与Hartopo等[17]报道的结果相似。Erkol等[18]研究也表明,NLR≥4.5是预测STEMI患者出现梗死相关动脉的独立因子(OR:3.17,95%CI:2.04~4.92,P<0.001),其对梗死相关动脉的敏感度和特异度为62.7%和70%。hs-CRP是炎性反应时较早出现的敏感指标,已有大量研究证实其可促使血栓形成、促进动脉粥样硬化的发生发展。有学者研究发现,NLR和hs-CRP水平升高与冠心病患者心血管不良事件密切相关[19-20]。本研究显示,NLR与hs-CRP、NT-proBNP均呈正相关(r=0.547、0.348,P<0.05)。既往研究亦认为NLR与hs-CRP、NT-proBNP呈正相关,NLR水平越高其心力衰竭症状越重且心功能越差,近期不良事件发生的风险显着增加[21-22]。上述结果进一步证实了NLR可作为机体存在炎性反应的可靠指标,持续的炎性反应与老年STEMI患者发生心血管不良事件相关。
综上所述,NLR包括了两类白细胞亚型(Neu、Lym)信息,相较单一的白细胞亚型指标,能够较好地反映了机体中Neu及Lym水平的平衡状态及全身性的炎症程度,其对STEMI患者预后的预测价值更高。因此,积极监测STEMI患者NLR水平变化,及早进行干预,对预防患者心血管不良事件的发生和降低患者的病死率具有重要的指导作用。但本研究为小样本单中心的回顾性研究,难免造成偏倚,尚需多中心、大规模的前瞻性研究来进一步证实。
[1]Sabatasso S,Mangin P,Fracasso T,et al.Early markers for myocardial ischemia and sudden cardiac death[J].Int J Legal Med,2016,130(5):1265-1280.
[2]Danese E,Montagnana M.An historical approach to the diagnostic biomarkers of acute coronary syndrome[J].Ann Transl Med,2016,4(10):194-204.
[3]Stallone F,Schoenenberger W,Puelacher C,et al.Incremental value of copeptin in suspected acute myocardial infarction very early after symptom onset[J].Eur Heart J Acute Cardiovasc Care,2016,5(5):407-415.
[4]Bressi E,Mangiacapra F,Ricottini E,et al.Relation of Neutrophil to Lymphocyte Ratio With Periprocedural Myocardial Damage in Patients Undergoing Elective Percutaneous Coronary Intervention[J].Am J Cardiol,2016,118(7):980-984.
[5]Formica V,Morelli C,Ferroni P,et al.Neutrophil/lymphocyte ratio helps select metastatic pancreatic cancer patients benefitting from oxaliplatin[J].Cancer Biomark,2016,17(3):335-345.
[6]Thygesen K,Alpert JS,White HD.Universal definition of myocardial infarction[J].J Am Coll Cardiol,2007,50 (22):2173-2195.
[7]Turkmen S,Dogdu O,Tekin K,et al.The relationship between neutrophil/lymphocyte ratio and the TIMI flow grade in patients with STEMI undergoing primary PCI[J].Eur Rev Med Pharmacol Sci,2013,17(16):2185-2189.
[8]Sheng FQ,Chen B,He MR,et al.Neutrophil to lymphocyte ratio is related to electrocardiographic sign of spontaneous reperfusion in patients with ST-segment elevation myocardial infarction[J].Arch Med Res,2016,47(3):180-185.
[9]Arbel Y,Shacham Y,Ziv-Baran T,et al.Higher neutrophil/lymphocyte ratio is related to lower ejection fraction and higher long-term all-cause mortality in ST-elevation myocardial infarction patients [J].Can J Cardiol,2014,30(10):1177-1182.
[10]He J,Li J,Wang Y,et al.Neutrophil-to-lymphocyte ratio (NLR) predicts mortality and adverse-outcomes after ST-segment elevation myocardial infarction in Chinese People[J].Int J Clin Exp Pathol,2014,7(7):4045-4056.
[11]Chatterjee S,Chandra P,Guha G,et al.Pre-procedural Elevated White Blood Cell Count and Neutrophil-Lymphocyte (N/L) Ratio are Predictors of Ventricular Arrhythmias During Percutaneous Coronary Intervention[J].Cardiovasc Hematol Disord Drug Targets,2011,11(2):58-60.
[12]Guasti L,Dentali F,Castiglioni L,et al.Neutrophils and clinical outcomes in patients with acute coronary syndromes and/or cardiac revascularisation.A systematic review on more than 34,000 subjects[J].Thromb Haemost,2011,106(4):591-599.
[13]张上仕,朱红艳,赵芳池,等.中性粒细胞与淋巴细胞比值对介入治疗后ST段抬高型心肌梗死患者预后预测价值的荟萃分析[J].中华心血管病杂志,2015,43(3):264-268.
[14]Yaylak B,Ede H,Baysal E,et al.Neutrophil/lymphocyte ratio is associated with right ventricular dysfunction in patients with acute inferior ST-segment elevation myocardial infarction[J].Cardiol J,2016,23(1):100-106.
[15]Tanrikulu Y,Sen Tanrikulu C,Sabuncuoglu Z,et al.Diagnostic utility of the neutrophil-lymphocyte ratio in patients with acute mesenteric ischemia:A retrospective cohort study[J].Ulus Travma Acil Cerrahi Derg,2016,22(4):344-349.
[16]Park J,Jang J,Oh Y,et al.Prognostic value of neutrophil to lymphocyte ratio in patients presenting with ST-elevation myocardial infarction undergoing primary percutaneous coronary intervention[J].Am J Cardiol,2013,111(5):636-642.
[17]Hartopo B,Puspitawati Ira,Setianto Y.On-admission High Neutrophil to Lymphocyte Ratio as Predictor of In-hospital Adverse Cardiac Event in ST-elevation Myocardial Infarction[J].Acta Med Indones,2015,47(1):3-10.
[18]Erkol A,Oduncu V,Turan B,et al.Neutrophil to lymphocyte ratio in acute ST-segment elevation myocardial infarction[J].Am J Med Sci,2014,348(1):37-42.
[19]Lee K,Lee C,Chong E,et al.The long-term predictive value of the neutrophil-to-lymphocyte ratio in Type 2 diabetic patients presenting with acute myocardial infarction[J].QJM,2012,105(11):1075-1082.
[20]Wang XH,Liu SQ,Wang YL,et al.Correlation of serum high-sensitivity C-reactive protein and interleukin-6 in patients with acute coronary syndrome[J].Genet Mol Res,2014,13(2):4260-4266.
[21]Yan W,Liu CL,Li RJ,et al.Usefulness of the Neutrophil-to-Lymphocyte ratio in predicting adverse events in elderly patients with chronic heart failure[J].Int Heart J,2016,57(5):615-621.
[22]Caklcl M,Cetin M,Dogan A,et al.Neutrophil to lymphocyte ratio predicts poor functional capacity in patients with heart failure[J].Turk Kardiyol Dern Ars,2014,42(7):612-620.
10.3969/j.issn.1671-8348.2017.22.030
海南省医药卫生科研基金项目(15A200416)。 作者简介:周莲(1981-),主管技师,本科,主要从事临床检验与心脑血管病研究。
R542.2+2
B
1671-8348(2017)22-3117-04
2017-02-11
2017-04-06)



