宋 君,谯雁彬,曾繁丽
(重庆市人民医院眼科 400010)
玻璃体腔注射是将药物直接注入玻璃体腔内,不受血-眼屏障影响的有效给药方式。而玻璃体腔注射抗VEGF药物以其安全高效、应用广泛的特点[1-2],成为黄斑病变和眼底血管相关疾病的有效治疗手段。然而同一患者接受玻璃体腔注射抗VEGF药物的次数越多,发生眼内炎的风险就越高。科学有效地消毒结膜囊,是避免眼内炎发生的有效手段。目前国内外主流使用5%维酮碘溶液(PVI)滴入结膜囊,停留3 min后冲洗作为内眼手术术前准备的必要环节[3],但部分患者出现眼干、眼痛等角膜刺激征。根据2015年中国眼底学会(COFS)指南,玻璃体注射前使用5%PVI冲洗[4]。本研究探讨5% PVI用于玻璃体腔抗VEGF药物注射的安全性和有效性。
1 资料与方法
1.1 一般资料
选取2018年8月至2020年12月在本院就诊需行玻璃体腔抗VEGF药物治疗的患者163例共206眼为研究对象,男86例,女77例,年龄36~88岁,平均年龄(66.64±4.52)岁。其中湿性年龄相关性黄斑变性占69.1%,糖尿病性黄斑水肿、视网膜中心静脉栓塞、脉络膜新生血管等疾病占30.9%。本研究经医院伦理委员会批准(S2017-025),患者及家属知情同意。纳入标准:(1)经眼科常规检查,符合玻璃体腔抗VEGF药物治疗的诊断标准;(2)意识清楚,生命体征平稳;(3)眼部及眼周无感染性疾病。排除标准:(1)高血压、糖尿病等全身疾病未控制;(2)眼部外伤史;(3)6个月内患过全身或局部感染性疾病;(4)对碘过敏史;(5)前3周抗生素治疗;(6)角膜状况不良。
1.2 方法
术前完善眼科常规检查,讲解围术期注意事项。术日按内眼手术进行术前准备,使用标准化的无菌技术进行注射。患者平卧于手术床上,使用0.4%盐酸奥布卡因滴眼液(倍诺喜)点眼3次,5% PVI 60 μL(3滴)滴入结膜囊内,停留3 min,期间同时进行常规5% PVI眼周消毒。3 min后100 mL生理盐水冲洗结膜囊。玻璃体腔注射抗VEGF药物,注射结束术眼结膜囊涂典必殊眼膏,无菌纱布遮盖,观察1 h后离院。建立随访记录表,做好健康教育,教会患者如何使用疼痛评估卡,在评估卡的横线上根据疼痛的程度画上标记,术后1 d、7 d、1个月进行复查。
1.3 观察指标
眼内炎发生率:患者出现眼部疼痛、角膜水肿、视力减退、房水混浊、前房积脓、瞳孔缩小、玻璃体灰白色混浊、玻璃体脓肿、眼底模糊不清等眼内炎临床症状中的3项,且B超提示玻璃体浑浊,如临床症状和B超提示均为阳性,则进行前房水、玻璃体液细菌培养和药物敏感性试验,结果提示有菌,即诊断为眼内炎发生[5]。泪膜破裂时间(BUT):正常值10~45 s,<10 s为泪膜不稳定。角结膜荧光染色(CFS):1级,无着色;2级,着色区域小于或等于1/3角膜面积;3级,着色区域大于1/3但小于或等于1/2角膜面积;4级,着色区域大于1/2角膜面积。2级及以上视为染色阳性。疼痛反应:疼痛程度采用视觉模拟评分法(VAS),0分表示不痛无不适;1~2分为轻微不适,无角膜刺激症状;3~5分为不适,有轻微角膜刺激症状;6~8分为中度疼痛,角膜刺激症状较明显;9~10分为重度疼痛,角膜刺激症状明显[6]。
1.4 统计学处理
采用SPSS19.0统计软件进行分析。计数资料以率表示,采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
163例患者206眼治疗后1个月,均未出现角膜水肿、房水混浊、前房积脓、玻璃体脓肿等眼内炎症状,B超检查未发现有玻璃体浑浊改变。
注射前有6眼BUT异常,注射后1 d出现64眼(31.1%)异常,其中5~10 s 49眼,<5 s 15眼;注射后7 d有8眼(3.9%)异常,基本恢复到注射前,与注射后1 d比较明显减少,差异有统计学意义(P<0.05),见表1。
注射后1 d有40眼(19.4%)染色阳性,其中2级29眼,3级7眼,4级4眼;注射后7 d基本恢复正常,与注射后1 d比较明显减少,差异有统计学意义(P<0.05),见表2。
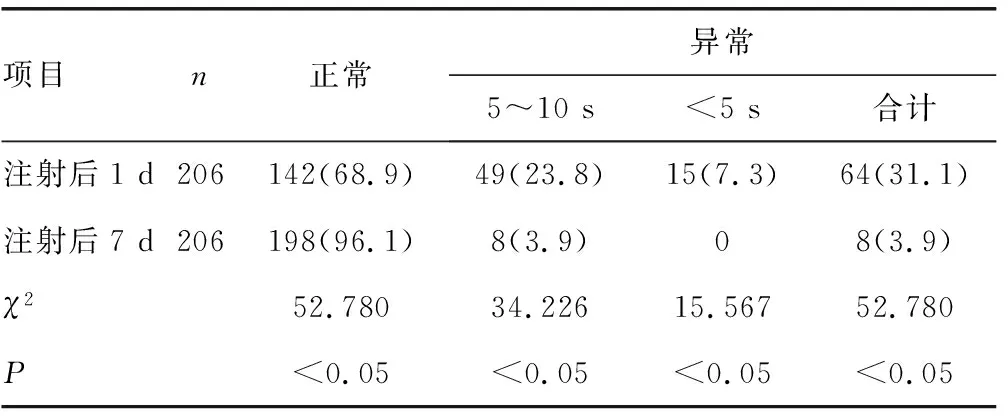
表1 不同时间BUT对比[ n(%)]
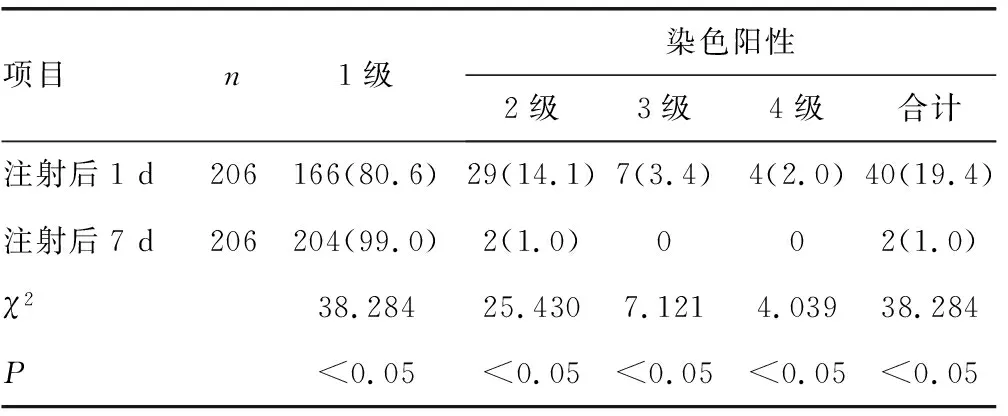
表2 不同时间CFS对比[ n(%)]
注射后1 d出现47眼(22.8%)疼痛不适,与1 h比较明显减少,差异有统计学意义(P<0.05)。注射后7 d全部恢复正常无不适,与注射后1 d比较明显减少,差异有统计学意义(P<0.05),见表3。
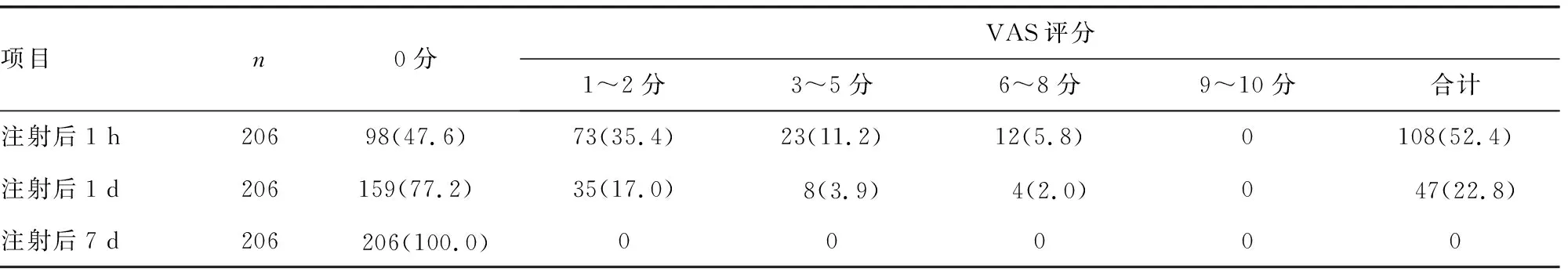
表3 不同时间疼痛反应比较[ n(%)]
3 讨 论
利用PVI冲洗结膜囊,目前已成为国内外内眼手术消毒的主流方法之一[7]。但是国内各种浓度的PVI都有使用,使用时间也不相同。封艳等[8]对白内障手术患者分别采用0.025%、0.05% PVI二次冲洗法对结膜囊消毒,结论是不建议采用0.05% PVI进行冲洗。有报道PVI对角膜上皮的损伤与其浓度和作用时间呈正相关[9],但是未报到细菌培养和眼内炎的发生率情况。也有学者研究白内障术前增加5% PVI冲洗次数可以取得理想效果,且不增加不良反应发生率[10]。
美国DRCR.net通过8个多中心大样本临床研究项目对5% PVI消毒液预防玻璃体腔药物注射后眼内炎问题进行了进一步的研究[11],结果显示在玻璃体腔注射前采用5% PVI冲洗结膜囊有利于减少眼内炎的发生。5% PVI原液对角膜上皮造成不同程度的损伤[12],对角膜使用黏弹剂进行保护可以有效缓解角膜的不良反应症状[13]。本研究仍然参照COFS指南使用5% PVI原液,不使用任何保护剂,结果显示163例206眼均未发生感染性眼内炎。
注射后1 d有64眼BUT异常,40眼CFS染色阳性,注射后存在的角膜上皮损伤均在注射后7 d全部愈合,这与张硕基等[14]的研究结果相似。 由于术中使用了倍诺喜行表面麻醉,患者的疼痛反应不明显,反而在注射后1 h有108眼出现不同程度的疼痛不适,其中轻微不适占绝大多数,没有出现9分以上的剧烈疼痛;注射后1 d各种程度的疼痛不适明显减少,说明角膜刺激大多数是一过性的,这和顾雪莲等[15]研究结果相似。
综上所述,玻璃体腔注射前滴用5% PVI溶液进行结膜囊的无菌化准备是安全有效的。注射后短时间内出现BUT、CFS异常和角膜疼痛刺激症状,不需要特别处置和额外用药,随着时间的推移和角膜的自我修复,注射后7 d基本恢复正常。



