李 娜,苏建强,张燕宏,孙聪欣,于 湄,甄 娟,李 彦
(河北省石家庄市第四医院:1.超声科;2.医务处;3.产前诊断科;4.病理科 050011)
先天性肠旋转不良是胚胎期肠发育过程中受致畸因素影响,以肠系膜上动脉为轴心的正常旋转运动发生障碍,使肠道位置发生异常和肠系膜附着不全导致的一种先天性肠道畸形[1]。先天性肠旋转不良常伴中肠扭转,肠扭转发生在肠系膜上动脉或其分支周围的肠袢时,肠系膜上动脉的扭曲导致静脉回流障碍、肠壁充血,严重时导致肠坏死[2]。目前胎儿期肠旋转不良伴中肠扭转(volvulus in intestinal malrotation,VIM)的病例报道较少,本研究对6例胎儿VIM的超声图像进行总结分析,现报道如下。
1 资料与方法
1.1 一般资料
选取2017年1月1日至2020年7月22日于本院进行产前超声检查的58 812例孕妇为研究对象。共检出胎儿VIM 6例,发生率为0.01%。6例胎儿VIM的孕妇年龄为20~38岁,平均(29.0±5.7)岁,首次诊断VIM孕周为26~37周,平均(30.8±6.1)周。受试者均签署知情同意书,本研究经过医院医学伦理委员会批准。
1.2 方法
应用美国通用电气公司GE voluson E10或E8彩色多普勒超声诊断仪,凸阵探头,频率为3.5~6.0 MHz,选择中、晚孕胎儿检查条件,孕妇取仰卧位,首先运用二维超声对胎儿生物学指标进行测量及评估,常规检查如果发现胎儿胃肠扩张、腹水等异常表现时,对胎儿腹部进行纵切面、横切面、斜切面、冠状切面等多切面多角度扫查,并采用二维切面及彩色多普勒血流显像技术观察肠管及肠系膜上动静脉走行及位置关系特征,并对其超声检查诊断为胎儿VIM且随访至产后6个月,总结胎儿VIM的超声图像特征,并与产后手术结果对照。
1.3 统计学处理
2 结 果
2.1 6例胎儿VIM产前超声特征
6例胎儿VIM产前超声的共同特征为扩张肠管呈螺旋状走形,形成“漩涡征”(图1)。彩色多普勒显示肠系膜上动静脉血管“漩涡征”(图2)。4例伴腹水,4例伴胃扩张,5例伴“咖啡豆征”,1例伴肠间隙钙化。
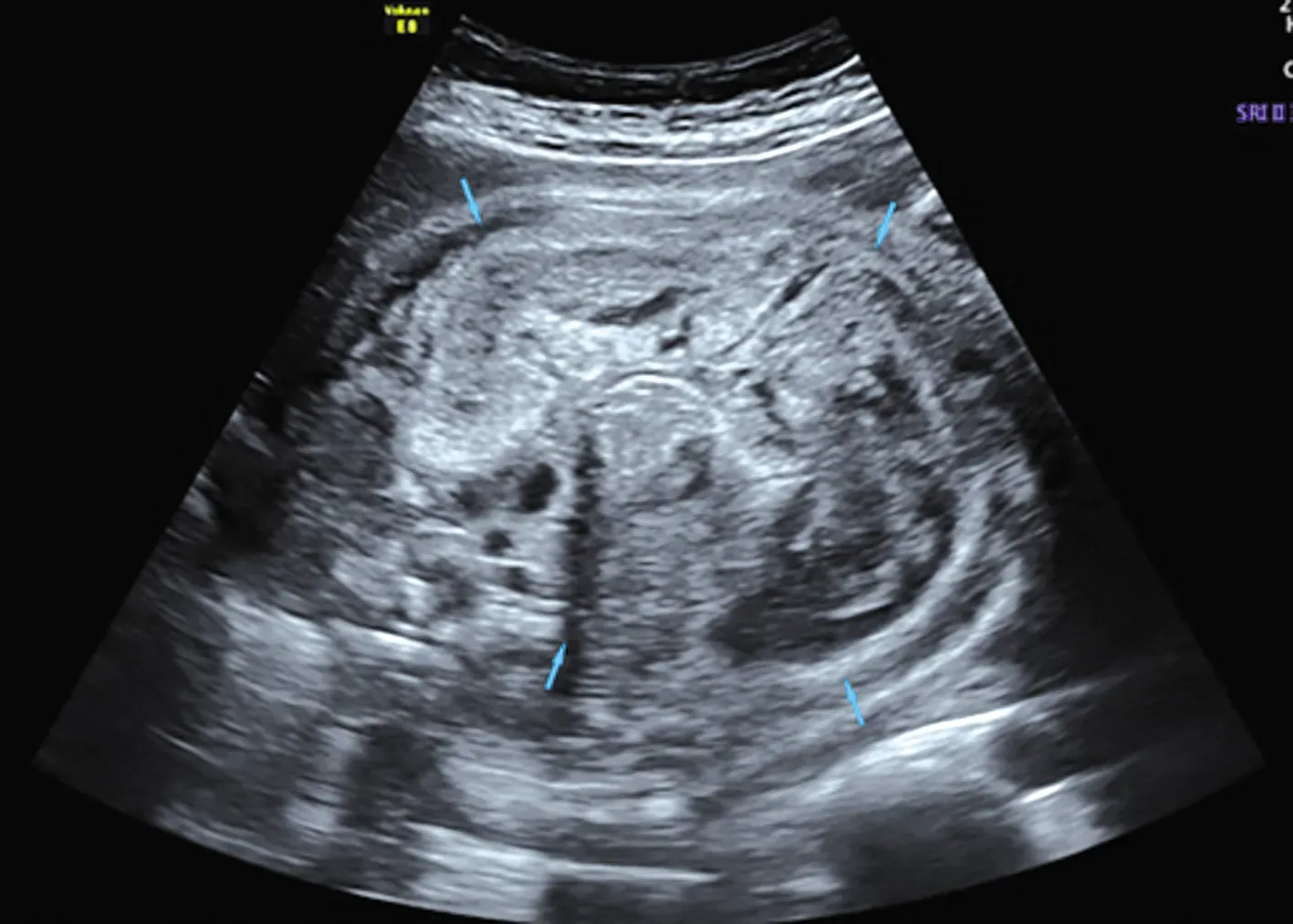
蓝箭头:胎儿扩张肠管呈典型的“漩涡征”。
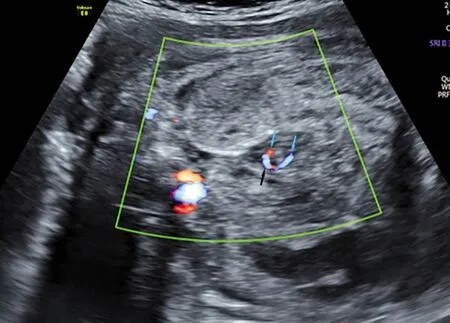
蓝箭头:肠系膜上动脉;黑箭头:肠系膜上静脉;胎儿肠系膜上动静脉血管走行异常呈“漩涡征”。
2.2 6例胎儿临床结局及随访结果
6例胎儿VIM诊断时孕周及产前超声表现及随访结果,见表1、2。
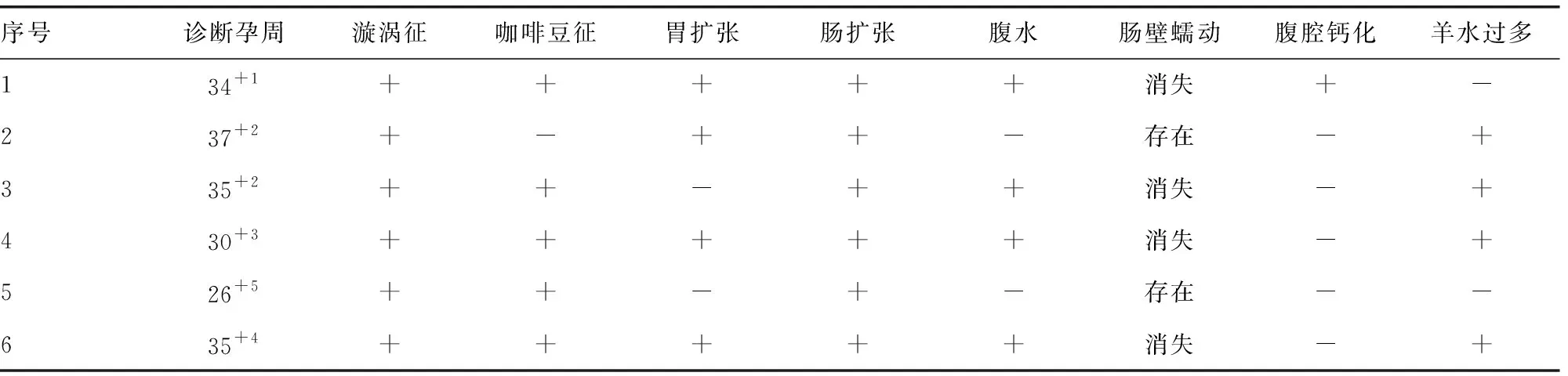
表1 6例胎儿VIM的诊断孕周及产前超声表现

表2 6例胎儿VIM的随访结果
3 讨 论
肠旋转不良为肠管绕肠系膜上动脉旋转不全或异常而引起的一种先天性畸形,死亡率为10%~24%。先天性肠旋转不良是造成新生儿肠道梗阻的常见原因之一[3]。胚胎第6周时中肠迅速生长,其生长速度超过发育缓慢的腹腔,中肠从腹腔突入脐部。第10周时,腹腔生长加速,位于脐带内的中肠由空肠首先退回至腹腔并进行逆时针方向旋转从而完成小肠和盲肠系膜的固定。若在肠旋转过程中发生旋转障碍,则形成肠旋转不良。肠旋转不良时肠系膜根部附着变窄,容易引起肠扭转[4]。肠扭转是一种危及生命的急腹症,可并发肠穿孔,导致胎粪性腹膜炎、腹水、贫血甚至胎儿死亡。
VIM产前特异性超声表现为扩张肠管“漩涡征”和彩色多普勒显示肠系膜上静脉围绕肠系膜上动脉根部扭转形成的血管“漩涡征”图像[5]。形成此征象的原因是以肠系膜上动脉为轴心,肠管螺旋样扭转,肠系膜与系膜血管相伴随而形成漩涡状团块,漩涡的中心多位于胎儿中上腹部正中位置[6]。本研究6例胎儿VIM声像图均出现了典型的扩张肠管“漩涡征”和肠系膜上动静脉血管“漩涡征”图像,二者并称双“漩涡征”。目前通过双“漩涡征”诊断肠扭转病例未出现假阳性,二者是诊断肠扭转的可靠征象。胎儿期肠扭转疾病是一个不断变化发展的过程,在不同时期有不同的声像图表现,常见的有以下非特异性超声表现:肠管扩张、“咖啡豆征”[6]、腹腔积液、腹腔内钙化、肠壁蠕动减弱或消失、肠壁结构不清、羊水过多等。
当发现胎儿部分肠管扩张怀疑肠梗阻时,应连续动态多切面多角度扫查,注意在第一腰椎水平横切胎儿上腹部,观察是否存在典型的双“漩涡征”,并测量胎儿大脑中动脉及脐动脉血流参数,来辅助评估胎儿异常的风险。在降主动脉、肠系膜上动脉矢状切面,正常肠系膜上动脉斜形向右前下方走行,肠扭转时,肠系膜上动脉会出现走行异常[7-8]。当近端肠管梗阻时,远端正常肠管内容物会减少肠腔萎瘪。胎儿VIM需与肠套叠相鉴别,二者均可表现为同心圆形包块,但病变位置及彩色多普勒超声表现有所不同:(1)肠套叠多发生于右中下腹,彩色多普勒超声表现为肠壁血流信号增多;(2)VIM的包块位于上腹部正中,彩色多普勒超声可见肠系膜上动静脉走行异常[9]。
怀疑胎儿期VIM时需要2~3周进行复查,如果超声检查发现胎儿的肠道梗阻情况短时间加重或出现肠穿孔征象时,如超声提示腹水和部分肠管壁蠕动消失,在妊娠晚期应立即分娩干预,终止妊娠的指标还包括大脑中动脉血流峰值明显增高或胎心监护异常[10-11]。如胎龄<34周,分娩时间取决于单个病例的严重程度,必要时促胎肺成熟;如果胎龄>34周,则可以通过剖宫产立即分娩,阴道分娩并不是禁忌[12]。当患儿出现坏死段肠管过长、肠梗阻的程度较重、过早的穿孔等情况时,术后可出现短肠综合征、肠管严重粘连、再发肠梗阻的风险增加等并发症,胎粪性腹膜炎越严重、出生时胎龄越小体重越轻的胎儿,预后越差[13-14]。所以VIM患儿的预后取决于扭转肠管的长度、肠梗阻程度、胎粪性腹膜炎的存在及出生时的胎龄。近年来随着超声仪器的发展和外科手术技术水平的提高,患儿VIM得到及时诊断,提高了生存率,术后生存状况得到明显改善[15]。本研究局限性:(1)为回顾性分析研究;(2)胎儿VIM病例数量少;(3)图像分析由两位经验丰富的妇产超声医师完成;(4)对于胎儿VIM肠穿孔后肠管扩张缓解的病例诊断难度较大,容易漏诊,在以后研究中继续总结有价值的诊断依据。
综上所述,VIM产前超声有特征性声像图表现,超声可作为该病的首选检查方法,医师加强对该病的认识在产前正确诊断,对产科处理及新生儿救治具有重要的临床价值,可改善不良妊娠结局。



