李云云,周慧玲,许菊芳,韩雯雯,王 妮,聂玉琴
(1.新疆医科大学护理学院,乌鲁木齐 830011;2.新疆医科大学第二附属医院神经外科,乌鲁木齐 830018;3.新疆医科大学第二附属医院护理部,乌鲁木齐 830018)
脑卒中具有高发病率、高死亡率及高致残率的特点[1],且急性脑卒中患者术后病情较重,需重症监护[2],保守治疗无效,脑血管介入与开颅手术是治疗神经重症脑卒中的常用手术术式[3]。脑卒中患者术后伴有不同程度的并发症,呼吸系统疾病是常见的并发症之一[4],其中最严重的是呼吸衰竭[5],由于呼吸衰竭病因复杂,临床表现多样,救治面临挑战[6-7]。而脑卒中患者及家属对疾病的严重性认识不足,不能及时采取有效措施,常延误治疗时机[8];因此,明确脑卒中患者术后发生呼吸衰竭的危险因素,减少术后呼吸衰竭的发生十分重要。本研究旨在筛选脑卒中术后呼吸衰竭的危险因素并建立相关列线图预测模型,为临床预防神经重症脑卒中患者术后呼吸衰竭的发生提供参考。
1 资料与方法
1.1 一般资料
选取2016年1月1日至2022年4月22日新疆医科大学第二附属医院神经重症急性脑卒中需行手术治疗的患者237例组成建模组,根据是否发生呼吸衰竭进一步分为呼吸衰竭组(111例)及非呼吸衰竭组(126例);同时收集2022年4月23日至2023年4月1日神经重症急性脑卒中需行手术治疗的101例患者组成验证组。本研究经新疆医科大学第二附属医院医学伦理委员会审核通过(伦理审批号:20211012-06B),所有受试者均知情同意。
1.2 方法
1.2.1纳入标准
(1)年龄≥18岁;(2)急性起病(起病时间≤3 d);(3)经手术治疗(开颅手术或脑血管介入手术);(4)符合急性脑卒中的诊断标准,本研究参照《中国脑血管病临床管理指南》的诊断标准[9]。
1.2.2排除标准
(1)合并重要脏器功能严重损害,如心脏、肝脏或肾脏等重大疾病;(2)术后24 h内死亡或出院;(3)急性脑卒中患者术前已合并呼吸衰竭;(4)患者基本信息或临床资料不全,重要检测指标缺失。
1.2.3样本量计算
采用10倍应变量事件数(EPV)方法[10],本研究纳入自变量个数16个,样本量最少160例。
1.2.4观察指标
年龄、性别、脑卒中类型、吸烟史、冠心病史、格拉斯哥昏迷量表(GCS)评分[11]、美国国立卫生研究院卒中量表(NIHSS)评分[12]、合并呼吸系统疾病史(尤其是慢性阻塞性肺疾病或肺部手术史)、BMI、营养不良(营养风险筛查评分)、糖尿病史或血糖升高、气管插管机械通气、误吸风险(未置入鼻胃管、鼻肠管等侵入性操作)、危重患者急性生理功能和慢性健康状况评分系统Ⅱ(APACHEⅡ)评分[13]、血乳酸、镇痛镇静治疗等。
1.3 统计学处理
采用SPSS25.0和R软件统计分析数据。计数资料用例数或百分比表示,组间比较采用χ2检验;计量资料呈偏态分布,采用M(Q1,Q3)表示,组间比较采用Mann-WhitneyU检验;采用logistic回归进行神经重症脑卒中术后呼吸衰竭的多因素分析,构建风险预测模型并进行验证;利用受试者工作特征(ROC)曲线下面积(AUC)[14]、灵敏度、特异度、校准曲线和临床决策曲线分析(DCA)[15]评价预测模型的性能。以P<0.05为差异有统计学意义。
2 结 果
2.1 神经重症脑卒中术后呼吸衰竭的单因素分析
两组患者的脑卒中类型、吸烟史、合并呼吸系统疾病史、气管插管机械通气、误吸风险、年龄、GCS评分、NIHSS评分、APACHEⅡ评分、营养不良(营养风险评分)、血乳酸11项因素的差异有统计学意义(P<0.05),见表1。

表1 神经重症脑卒中术后呼吸衰竭的单因素分析
2.2 神经重症脑卒中术后呼吸衰竭logistic回归分析
以上述11项差异有统计学意义的因素为因变量,以呼吸衰竭为自变量,多因素logistic回归分析结果显示:年龄增长(OR=1.025)、有合并呼吸系统疾病史(OR=6.155)、有气管插管机械通气(OR=49.415)、有误吸风险(OR=13.134)及血乳酸升高(OR=1.657)是神经重症脑卒中术后呼吸衰竭的独立危险因素(P<0.05),见表2。
2.3 列线图模型的构建
基于筛选出的独立危险因素,建立神经重症脑卒中术后呼吸衰竭的列线图风险模型,见图1。
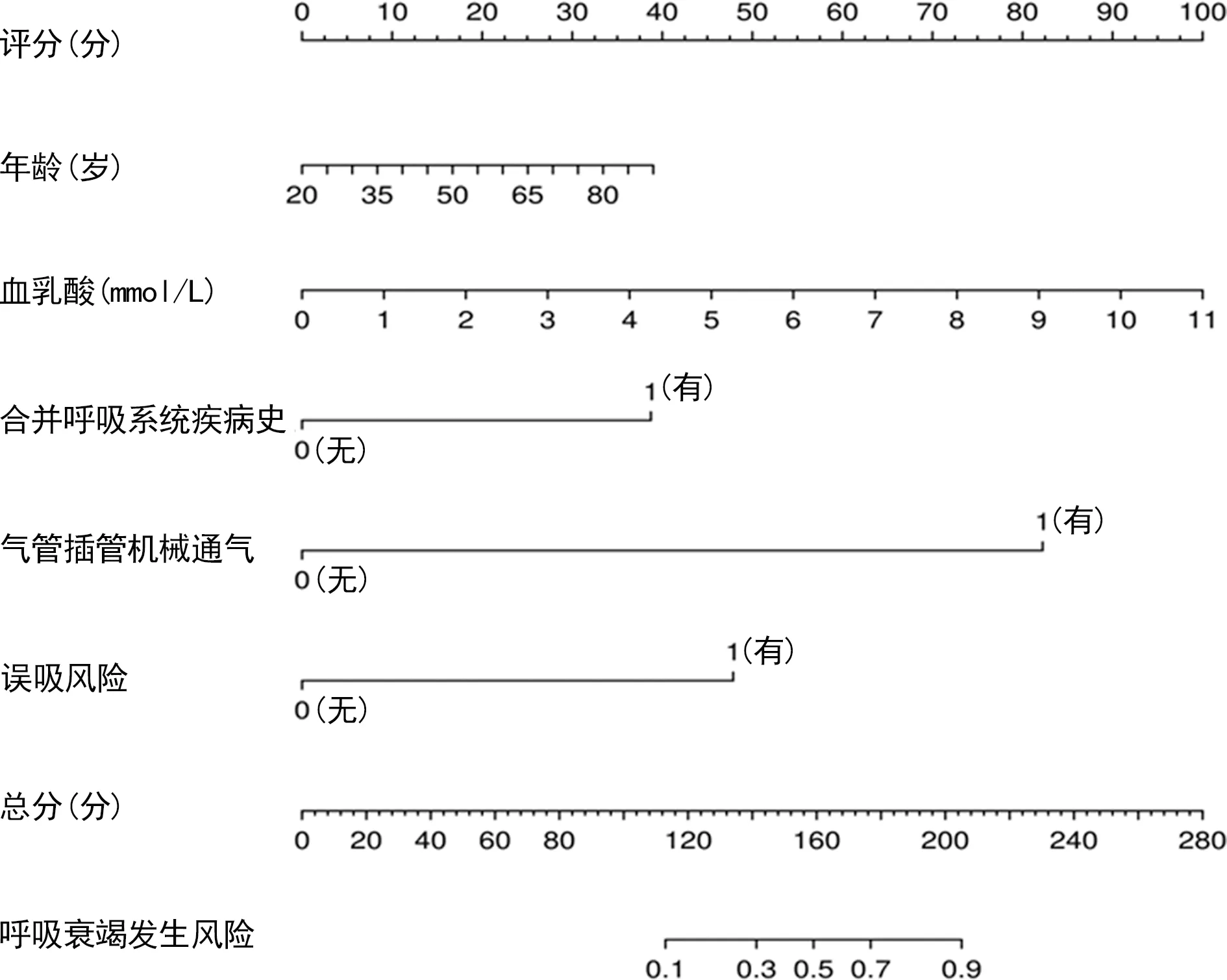
图1 列线图风险模型
2.4 列线图模型的评价及验证
2.4.1区分度
ROC曲线表明,建模组预测模型灵敏度为81.7%,特异度为82.0%,AUC及其95%CI为0.885(0.840~0.930);验证组灵敏度为93.0%,特异度为84.1%,AUC及95%CI为0.906(0.839~0.972),见图2。
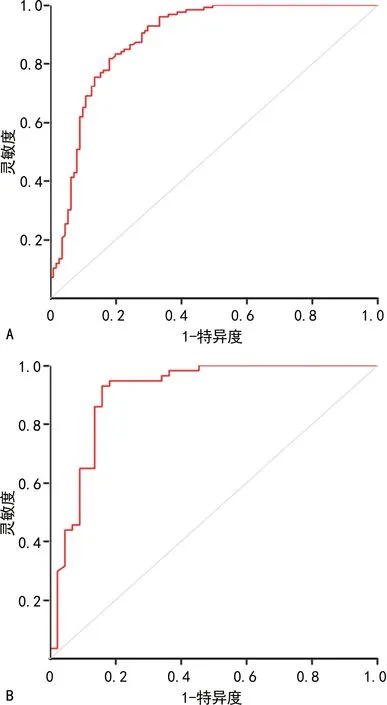
A:建模组;B:验证组。
2.4.2拟合度和校准度
应用Hosmer-Lemeshow拟合优度检验评价模型拟合度,Hosmer-Lemeshow检验在模型中χ2=5.558,P=0.697;应用校准曲线评价模型的校准度,重复抽样1 000次,其表现为预测结果与观测结果吻合良好,模型预测神经重症脑卒中术后发生呼吸衰竭风险与实际发生风险较为一致,见图3。
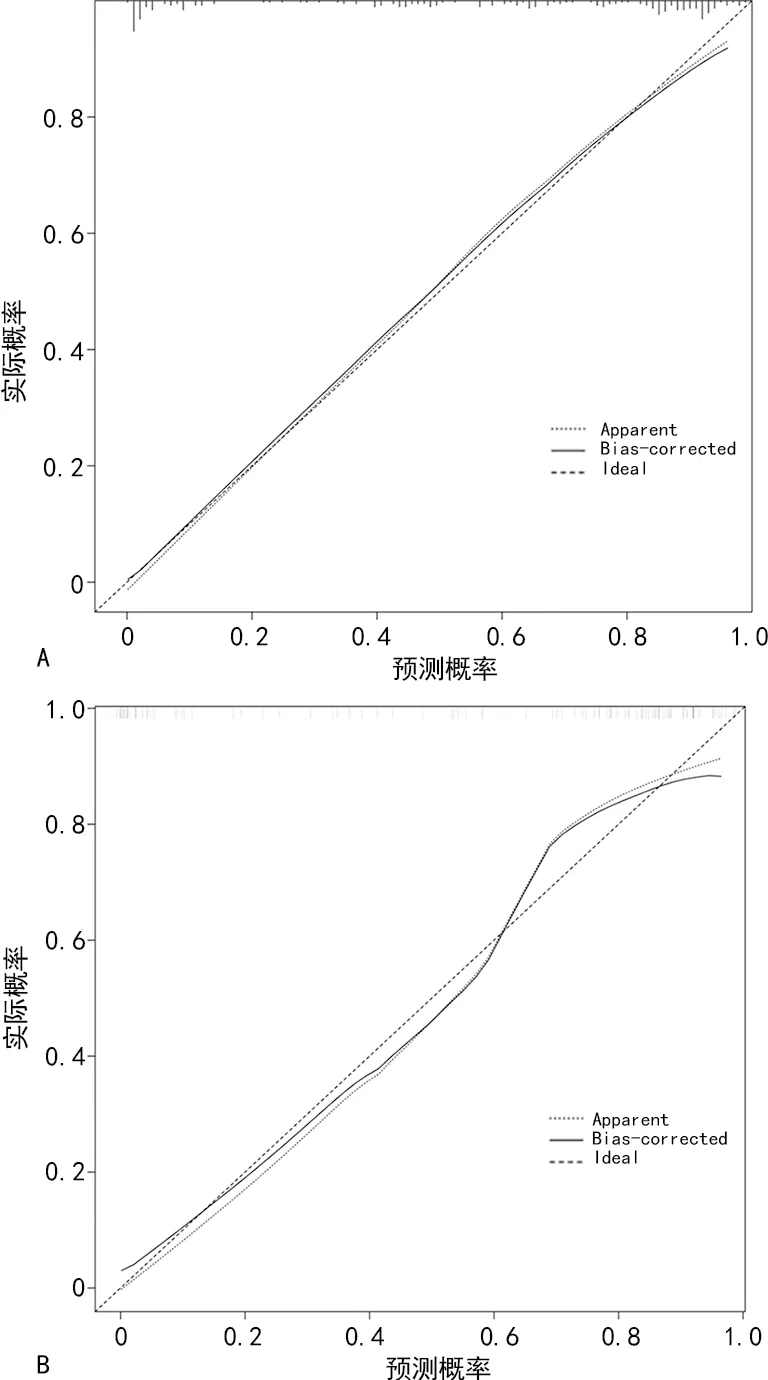
A:建模组;B:验证组;Apparent:模型预测情况与实际情况的拟合线;Bias-corrected:列线图的实际预测精度;Ideal:理想曲线。
2.4.3临床实用性
采用DCA对预测模型的临床实用性进行评价,结果显示:本研究所构建的神经重症脑卒中术后呼吸衰竭列线图模型的临床实用价值较高,见图4。
3 讨 论
为尽可能准确筛选出影响神经重症脑卒中患者术后呼吸衰竭的独立危险因素,本研究参考既往文献[6-8]并结合本院情况详细收集了可能影响神经重症脑卒中患者术后呼吸衰竭的16项指标,同时为避免各因素间的交叉影响,本研究首先采用单因素分析初步筛选出影响神经重症脑卒中患者术后呼吸衰竭的危险因素,再通过多因素logistic回归分析最终筛选出5项独立危险因素,包括:年龄增长、有合并呼吸系统疾病史、气管插管机械通气、误吸风险和血乳酸升高。年龄越大,脑卒中患者术后发生呼吸衰竭的概率越高[16];由于年龄越大,各脏器功能衰退,患者免疫力下降,导致感染风险增加,高龄也一直被认为是多种重症疾病的高危因素[17]。有合并呼吸系统疾病史患者术后出现呼吸衰竭的概率是无呼吸系统疾病史患者的6.155倍;既往研究发现,慢性阻塞性肺疾病或有肺部手术史的患者呼吸功能受损,更易发生呼吸衰竭[18]。气管插管机械通气的患者,大多患有一定程度的呼吸衰竭;侵入性操作,如气管插管、机械通气、气管切开等可造成患者吞咽反射减弱,营养摄入不足,机体抵抗力下降,增加肺部感染等呼机系统疾病的发生风险[19];同时,气管切开等人工气道的建立会导致呼吸道屏障防御功能破坏,影响上呼吸道对空气的过滤、湿化作用和纤毛对分泌物的清除作用[19],故易诱发呼吸衰竭。有误吸风险的神经重症脑卒中患者其呼吸衰竭发生的概率大大增加;由于未置入鼻胃管、鼻肠管等,患者误吸风险增加[20],其发生呼吸衰竭的风险高于普通脑卒中患者。血乳酸升高反映机体耗氧与供氧失衡,当患者机体细胞受损后,大量乳酸脱氢酶从心肌细胞释放入血液,阻碍乳酸发生转化而导致乳酸累积,使各组织器官进一步受损;本研究发现,脑卒中患者术后发生呼吸衰竭的风险与血乳酸水平呈正相关,与高慧等[21]的研究结果一致,脑卒中患者术后血乳酸越高,其呼吸衰竭发生的概率越高。
本研究根据筛选出的独立危险因素建立列线图模型,用AUC表示模型区分度[22],建模组AUC为0.885(0.840~0.930),灵敏度为81.7%,特异度为82.0%,验证组AUC为0.906(0.839~0.972),灵敏度为93.0%,特异度为84.1%;Hosmer-Lemeshow检验在模型中χ2=5.558,P=0.697,表明模型区分度和拟合效果良好;建模组及验证组校准曲线均表现为预测结果与观测结果吻合良好,提示模型预测神经重症脑卒中患者术后发生呼吸衰竭风险与实际发生风险较为一致,模型准确性高;建模组及验证组DCA结果表明,本研究所构建的列线图模型净受益和临床适用度均表现良好。
综上所述,本研究建立的列线图预测模型具有准确的预测能力和区分度,可用于评估神经重症脑卒中患者术后呼吸衰竭的发生概率,有利于临床采取相应的规避措施以降低各项危险因素带来的负面效应,并对此类高危因素进行针对性的干预,以期降低神经重症脑卒中患者术后呼吸衰竭的发生率。但本研究仅仅在一家医院采样,存在一定的误差,且样本量较小,后续需进行多中心、大样本的临床研究,完善此模型。



