刘 艳,邵阿末,曾金艳,胡亚玲, 许 路△
(1.无锡卫生高等职业技术学校,江苏无锡 214028;2.江苏省无锡市人民医院中心实验室 214023)
胶质瘤是人颅内常见的原发恶性肿瘤,其主要特点是肿瘤细胞弥漫性浸润生长、边界不清、无限增殖且有高度侵袭性,治疗困难,严重影响人类的健康。尽管胶质瘤的治疗方法已取得很大的进展,但胶质瘤患者的5年生存率仍较低[1]。微RNA(microRNA,miRNA/miR)是一种内源性长20~25个碱基的非编码小分子单链RNA,可调控人类约1/3编码蛋白的基因。越来越多的研究表明miRNA异常表达与多种肿瘤的发生发展密切相关,miRNA既可作为癌基因促进肿瘤生长,又可作为抑癌基因抑制肿瘤相关靶基因的表达[2]。近年来,与肿瘤相关的miRNA被陆续发现,多种miRNA参与胶质瘤发生发展。其中,miR-186在包括胶质瘤在内的多种肿瘤中低表达,功能实验显示其具有抑癌作用[3-5]。本研究通过生物信息学方法预测miR-186靶基因包括Smad6,并利用双荧光素酶报告系统进行活性检测,通过分子生物学技术证实miR-186是否通过作用于Smad6对胶质瘤细胞增殖产生影响,以期解释两者在脑胶质瘤发病机制中的作用。
1 材料与方法
1.1材料 人脑胶质瘤细胞U87购自中国科学院上海细胞所;DMEM培养液、青-链霉素混合液购自美国HyClone公司;LipofectamineTM2000、TRIzol等试剂购自美国Invitrogen公司;M-MLV反转录酶、DNA聚合酶及缓冲体系购自美国Promega公司;dNTP和相关引物购自上海生工生物工程有限公司;苯甲基磺酰胺(PMSF)、RIPA裂解液、十二烷基硫酸钠-聚丙烯酰胺凝胶(SDS-PAGE)电泳配制相关产品、CCK-8细胞毒性检测试剂盒购自上海碧云天生物技术研究所;胎牛血清购自以色列Biological Industries公司;GAPDH、Smad6抗体购自美国Cell Signaling公司;聚偏氟乙烯碳(PVDF)膜、化学发光底物ECL购自美国Millipore公司。野生型和突变型Smad6基因3′-非编码区(3′-UTR)萤光素酶表达载体的构建和测序由上海吉玛制药技术有限公司提供。
1.2方法
1.2.1细胞培养 U87细胞用含10%胎牛血清、100 U/mL青霉素、100 mg/L链霉素的DMEM培养基进行培养,置于37 ℃、5% CO2的培养箱内常规传代培养,定期观察细胞密度,每2~3天换液1次。实验所用细胞均为对数生长期细胞。
1.2.2细胞转染及分组 制备终浓度为80 nmol/L miR-186 mimics 或80 nmol/L miR-186 inhibitor LipofectamineTM2000脂质体复合物。细胞分别加入miR-186 mimcs 或miR-186 inhibitor脂质体复合物(miR-186 mimcs 组、miR-186 inhibitor组),同时设置对应的对照组(分别为miR-186 mimcs NC组、miR-186 inhibitor NC组)。购建Smad6过表达质粒(Smad6组),以及对应的对照质粒(vector组),细胞分别转染相应质粒;用Smad6过表达质粒或对照组质粒与miR-186 mimics或miR-186 mimics NC共转染,再分miR-186 mimics NC+vector组、miR-186 mimics NC+Smad6组、miR-186 mimcs+vector组和miR-186 mimics+Smad6组4个组。将对数生长期的U87细胞以每孔2 ×105/mL密度接种于六孔板,待细胞融合度达70%左右时行共转染,置于37 ℃、含5% CO2培养箱中继续培养48 h。
1.2.4定量反转录聚合酶链反应(RT-qPCR)检测 收集各组细胞,用TRIzol裂解并提取各组细胞总RNA。应用紫外分光光度计测定各组细胞的总RNA浓度,然后取2 μg总RNA进行反转录,最后取1 μL cDNA模板于25 μL反应体系中进行RT-qPCR,其中分别以U6和GAPDH为内参。扩增条件为95 ℃ 5 min;95 ℃ 30 s、55 ℃ 30 s、72 ℃ 30 s,共40个循环。独立重复实验3次,采集数据,最后以2-ΔΔCt相对定量法计算基因的相对表达量。具体引物序列见表1。

表1 引物名称和序列
1.2.5Western blot检测蛋白水平 收集各组细胞,用含1% PMSF的RIPA裂解液裂解细胞提取总蛋白,BCA 法检测各组蛋白浓度,每组取等量蛋白进行SDS-PAGE电泳分离后并将其转移至PVDF膜,以5%脱脂奶粉-TBST封闭液封闭1 h,一抗4 ℃孵育过夜, TBST洗3遍,HRP标记的二抗室温孵育2 h,TBST洗3遍,最后扫描PVDF膜并进行结果统计分析,其中以GAPDH作为内参。
1.2.6CCK-8法检测细胞活力 将细胞按5×103密度接种于96孔板中,每孔加入10 μL CCK-8试剂,37 ℃条件下孵育2 h后酶标仪检测各孔在490 nm波长下的吸光度(A)值。每组设置3个复孔取平均值,另设单孔作为空白对照。细胞活力(%)=(检测时间点A值-0 hA值)/(0 hA值-空白对照A值)×100%。
1.2.7集落形成实验 计数细胞悬液,将细胞接种于6孔板中(每孔1×103个细胞),置细胞于培养箱中培养3周,除去培养液,用PBS洗涤2次,加4%多聚甲醛固定细胞15 min,然后去除固定液,加适量结晶紫染色15 min,然后洗去染色液,自然环境中干燥,最后计算集落形成率。集落形成率(%)=集落形成数/接种细胞数×100%。
1.2.8双荧光素酶报告实验 构建野生型和突变型Smad6基因3′-UTR的报告基因质粒(wt-Smad6和mut-Smad6),依照转染试剂说明将miRNA-186 mimics和wt-Smad6、miRNA-186 mimics NC和wt-Smad6、miRNA-186 mimics和mut-Smad6、miRNA-186 mimics NC和mut-Smad6、miRNA-186 inhibitor和wt-Smad6、miRNA-186 inhibitor NC 和wt-Smad6、miRNA-186 inhibitor 和mut-Smad6、miRNA-186 inhibitor NC和mut-Smad6 共转染细胞。转染48 h后,根据试剂盒说明书建议的方法检测上述各组细胞的相对荧光强度值。

2 结 果
2.1miR-186通过结合Smad6的3′-UTR调控Smad6的表达 通过生物信息学软件预测miR-186与Smad6的3′-UTR区结合位点。荧光素酶报告实验结果显示,相比miR-186 mimcs NC组,miR-186 mimcs组降低了野生型Smad6 3′-UTR转染细胞的荧光素酶活性(P<0.05);而与miR-186 inhibitor NC组比较,miR-186 inhibitor组 Smad6 3′-UTR转染细胞的荧光素酶活性增强(P<0.05)。但在转染突变型Smad6 3′-UTR的细胞中,相比各自对照组,miR-186 mimcs组、miR-186 inhibitor组都不能改变突变型Smad6 3′-UTR细胞的荧光素酶活性(P>0.05),见图1。
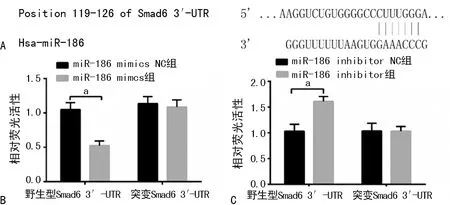
A:生物信息学软件预测miR-186的下游靶基因;B、C:荧光素酶报告实验;a:P<0.05
图1miR-186与Smad6的靶向关系
2.2miR-186负向调控U87细胞Smad6蛋白的表达水平 qRT-PCR检测结果显示,miR-186 mimics组miR-186的表达水平较miR-186 mimics NC组显着升高(P<0.05);miR-186 inhibitor组miR-186的表达水平较miR-186 inhibitor NC组明显降低(P<0.05),见图2A。Western blot 实验检测结果显示,与miR-186 mimics NC组比较,miR-186 mimics 组Smad6蛋白表达水平下降(P<0.05);与miR-186 inhibitor NC组比较,miR-186 inhibitor 组Smad6蛋白表达水平升高(P<0.05),见图2B、C。

A:PCR分析图;B:Western blot;C:Western blot分析图;1:miR-186 mimcs NC组;2:miR-186 mimcs组;3:miR-186 inhibitor NC组;4:miR-186 inhibitor组;a:P<0.05
图2miR-186对U87细胞Smad6蛋白表达水平影响
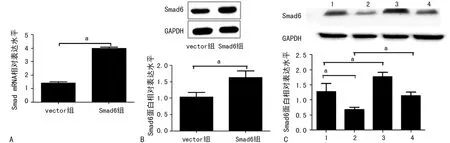
A:转染Smad6过表达质粒后U87细胞Smad6 mRNA的表达变化;B:转染Smad6过表达质粒后U87细胞Smad6蛋白的表达变化;C:Smad6过表达质粒或对照组质粒与miR-186 mimics NC组或miR-186 mimics共转染后Smad6蛋白的表达变化;1:miR-186 mimics NC+verctor组;2:miR-186 mimics+vector组;3:miR-186 mimics NC+Smad6组;4:miR-186 mimics+Smad6组;a:P<0.05
图3Smad6过表达恢复miR-186对Smad6蛋白表达的抑制作用
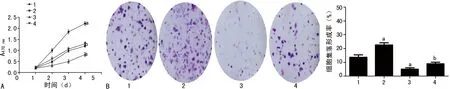
A:CCK-实验;B:细胞集落形成实验及其定量分析;1:miR-186 mimics NC+verctor组;2:miR-186 mimics+vector组;3:miR-186 mimics+Smad6组;4:miR-186 mimics NC+Smad6组;a:P<0.05,b:P<0.01
图4miR-186靶向Smad6对U87细胞增殖的影响
2.3Smad6过表达可恢复miR-186对Smad6的抑制作用 U87细胞转染Smad6质粒后,Smad6 mRNA和蛋白质的表达均增加(P<0.05),见图3。
2.4miR-186靶向Smad6抑制U87细胞增殖 CCK-8检测结果显示,与miR-186 mimics NC+vector组比较,miR-186 mimics+vector组U87细胞增殖能力明显降低,miR-186 mimics NC+Smad6组细胞的增殖能力显着升高(P<0.05);与miR-186 mimics+vector组比较,miR-186 mimics+Smad6组细胞的增殖能力显着升高(P<0.05),见图1A。细胞集落形成实验显示,与mimics NC+vector组相比,miR-186 mimics+vector组U87细胞克隆形成率明显降低,miR-186 mimics NC+Smad6组细胞克隆形成率显着升高(P<0.05);与miR-186 mimics+vector组相比,miR-186 mimics+Smad6组细胞克隆形成率显着升高(P<0.05),见图4。
3 讨 论
胶质瘤具有高发病率和低生存率的特点[6]。虽然胶质瘤的手术、放化疗等治疗技术已取得长足的发展,但胶质瘤患者的预后仍不理想。随着胶质瘤分子学的研究,发现胶质瘤的本质是一种多基因异常疾病,包括抑癌基因的突变缺失及原癌基因的过表达。因此寻求新的分子基因靶点成为治疗胶质瘤新的突破点。
miRNAs具有高度的保守性、组织特异性,可通过3′-UTR碱基互补的方式识别特异靶基因,在转录后水平降解靶基因mRNA或抑制靶基因的翻译,从而在细胞增殖、分化、凋亡中发挥重要作用。近年来的研究发现,在胶质瘤中存在大量miRNA的异常表达,并参与了胶质瘤的增殖、凋亡与侵袭等生物功能[7]。BAO等[8]研究表明miR-519a在胶质瘤标本和细胞系中多表达降低,低表达的miR-519a与胶质瘤患者较差的预后呈正相关。XUE等[9]研究发现,与正常组织相比,胶质瘤组织中miR-221/222的表达明显升高,恶性程度高的胶质瘤组织的表达高于恶性程度低的组织,高表达miR-221/222的胶质瘤患者生存期较短。miR-186作为miRNAs中的一员,近年已成为研究的热点,CAI等[10]研究发现miR-186在口腔鳞状细胞癌组织和细胞系中表达明显降低,发挥抑癌作用。SU等[11]实验结果表明与正常细胞系相比,miR-186在人皮肤恶性黑色素瘤细胞系中的表达明显降低,过表达后可抑制肿瘤细胞增殖,同时也降低细胞的迁移和侵袭能力。另有研究表明该基因在胶质瘤中也是低表达,发挥抑癌功能,但是具体的机制并不明确[12]。本课题组前期研究也发现,与正常星形胶质细胞相比,miR-186在胶质瘤细胞中的表达明显降低。笔者通过miRanda、miRDB、 miRWalk、 Targetscan数据库预测出能与Smad6结合的miRNAs包含miR-186,推测miR-186可能通过靶向调节Smad6的表达来发挥作用。
Smad6是抑制性Smad蛋白,是转化生长因子-β(transformation growth factor-β,TGF-β)信号通路的一类关键调控分子。TGF-β家族成员具有广泛的细胞功能,比如调节细胞增殖与分化、细胞凋亡、细胞迁移和细胞间粘连。另外,它们在胚胎发育、免疫监督及干细胞自我更新和分化中也起着重要的作用。多个证据表明Smad6对肿瘤的发生发展发挥一定的作用。比如Smad6在胰腺癌、口腔鳞状细胞癌中存在过表达现象,可能是导致该肿瘤发生的原因之一[13]。Smad6影响非小细胞肺癌的生存期,敲降该基因可引起肺癌细胞活力下降、凋亡增加,同时抑制细胞周期,从而重建肺癌细胞TGF-β信号通路的平衡[14]。另有研究表明Smad6在肝癌CD133+干细胞中表达增加[15]。前期研究发现Smad6在胶质瘤中表达亦增加[16]。本研究通过双荧光素酶报告实验证实miR-186能直接结合到Smad6 3′-UTR,与生物信息学方法的预测结果一致。与文献报道的miR-186可通过调控相关靶基因影响肿瘤的生物学功能类似[3-4],本研究也发现转染miR-186模拟物或抑制物后,Smad6的表达水平明显降低或升高,说明 miR-186负向调控胶质瘤U87细胞Smad6蛋白的表达水平;转染miR-186模拟物后,细胞的增殖显着减弱,共转染miR-186模拟物和Smad6过表达质粒后,细胞的增殖能力有明显恢复,故推断在胶质瘤细胞中miR-186通过靶向调节Smad6影响了细胞的增殖能力。
综上所述,miRNAs通过调控不同的靶基因参与胶质瘤的发生、发展过程。本文探讨了miR-186、Smad6在胶质瘤发生发展中的重要作用,为胶质瘤的防治提供实验依据,并有可能成为胶质瘤治疗的新方向。



