孙海霞山东省冠县人民医院儿科,山东聊城 252500
呼吸训练对小儿喘息性支气管炎疗效的影响
孙海霞
山东省冠县人民医院儿科,山东聊城252500
[摘要]目的探讨呼吸训练对小儿喘息性支气管炎的疗效进行分析探讨。方法将整群选取的该院儿科2013年1月—2014年12月收治的88例喘息性支气管炎患儿随机分为对照组与观察组,对照组44例患者行常规对症治疗,观察组44例患者在常规治疗的基础上加用呼吸训练,对比两组患者的治疗效果。结果两组患儿治疗前的血气分析结果差异无统计学意义(P>0.05),治疗后均得到明显改善(P<0.05),且观察组的血气分析结果明显优于对照组(P< 0.05)。观察组的咳嗽、咳痰、呼吸困难等临床症状的消失时间明显短于对照组(P<0.05)。结论对喘息性支气管炎患儿进行呼吸训练,可有效改善患儿临床症状,提高治疗效果,在临床上值得推广应用。
[关键词]呼吸训练;喘息性支气管炎;小儿
小儿喘息性支气管炎多发于0.5~4岁小儿,临床多表现为咳嗽、咳痰、呼吸困难,如果不及时进行科学治疗,则可能会发展成支气管哮喘,给患儿的健康及生活质量造成严重影响[1]。研究指出[2],呼吸力学改变在疾病的发生与发展过程中具有重要作用,会导致肺功能衰退,加重气道的重塑,给药物治疗效果造成严重影响。为了进一步对小儿喘息性支气管炎的治疗方法进行研究探讨,该研究对该院2013年1月—2014年12月收治的88例喘息性支气管炎患儿进行随机对照研究,现报道如下。
1 资料与方法
1.1一般资料
2013年1月—2014年12月期间,该院儿科共收治88例喘息性支气管炎患儿,所有患儿均符合《诸福棠实用儿科学》中的相关诊断标准[3]。纳入标准:①发病时间3 d以内;②经免疫荧光法检测呼吸道合胞病毒阳性;③患儿的认知功能正常。排除标准:①合并有肺结核、先天性心脏病、呼吸功能衰竭、心力衰竭等患儿;②患儿与家属的依从性较差。
将其随机分为对照组与观察组,对照组44例患儿,其中男24例,女20例;年龄为2~5.5岁,平均年龄为(3.4±0.7)岁。观察组44例患儿,其中男26例,女18例;年龄为2.5~5.3岁,平均年龄为(3.6±0.4)岁。两组患儿的性别、年龄等基本资料差异无统计学意义,P>0.05,有可比性。
1.2方法
对照组患儿行氧疗、平喘、消炎、抗过敏等常规对症治疗。观察组患儿在对照组治疗的基础上开展呼吸训练,具体如下:患儿取分腿站立或仰卧位,放松,集中注意力,目视前方,将双手交叠放在小腹部。慢慢吸气,腹部相应隆起。护理人员或家属指导患儿以手感觉腹部的起伏,并对腹部加压。将口保持吹笛状,慢慢呼吸,腹部相应瘪进。此时,有意识收缩腹部,增加腹压。呼吸比为3:1或2:1,吸气注意保持舒缓,呼气避免过尽,不要憋气。上述训练一次20 min,2次/d,根据患儿的恢复状况选择治疗时间。
1.3观察指标
对比两组患儿治疗前后的氧分压(PaO2)、血氧饱和度(SaO2)及二氧化碳分压PaCO2等血气分析结果;对比两组患儿咳嗽、咳痰、呼吸困难等临床症状消失时间。
1.4统计方法
将所得数据录入SPSS 22.0统计学软件包处理分析,对计量资料用(±s)表示,以t检验,当P<0.05时,差异具有统计学意义。
2 结果
2.1两组治疗前后的血气分析结果对比
两组患儿治疗前的血气分析结果差异无统计学意义(P>0.05),治疗后均得到明显改善,P<0.05,差异具有统计学意义,且观察组的血气分析结果明显优于对照组,P<0.05,差异具有统计学意义,结果如表1所示。
表1 两组治疗前后的血气分析结果对比(±s)
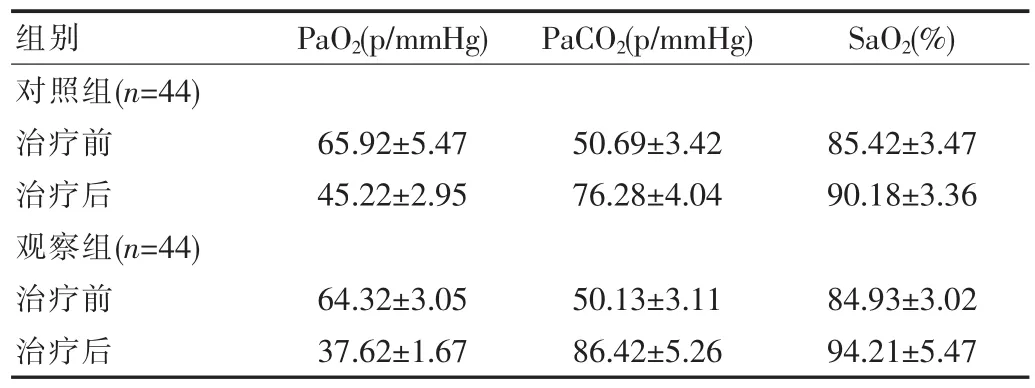
表1 两组治疗前后的血气分析结果对比(±s)
对照组(n=44)治疗前治疗后观察组(n=44)治疗前治疗后组别65.92±5.47 45.22±2.95 64.32±3.05 37.62±1.67 PaO2(p/mmHg) 50.69±3.42 76.28±4.04 50.13±3.11 86.42±5.26 85.42±3.47 90.18±3.36 84.93±3.02 94.21±5.47 PaCO2(p/mmHg) SaO2(%)
2.2两组临床症状消失时间
观察组的咳嗽、咳痰、呼吸困难等临床症状的消失时间明显短于对照组,P<0.05,差异具有统计学意义,结果如表2所示。
表2 两组临床症状的消失时间对比(±s,d)
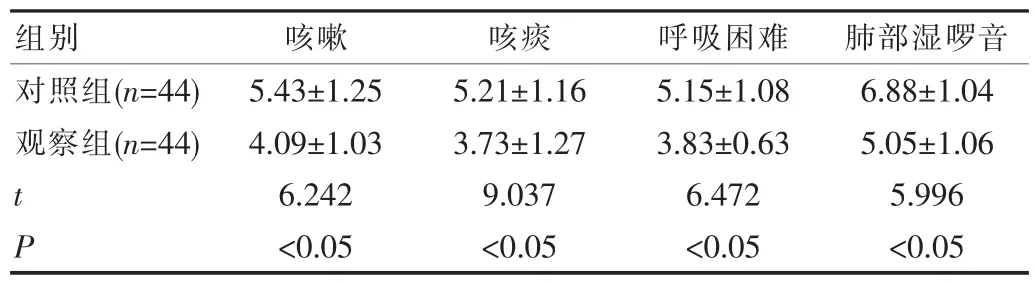
表2 两组临床症状的消失时间对比(±s,d)
对照组(n=44)观察组(n=44) tP组别5.43±1.25 4.09±1.03 6.242 <0.05咳嗽5.21±1.16 3.73±1.27 9.037 <0.05咳痰5.15±1.08 3.83±0.63 6.472 <0.05 6.88±1.04 5.05±1.06 5.996 <0.05呼吸困难 肺部湿啰音
3 讨论
喘息性支气管炎指的是有喘息表现的支气管炎,多由支原体、细菌及病毒感染引起,如果不及时治疗,则容易发展成哮喘,该病的病理基础为起到平滑肌的力学改变[4-6]。患儿的支气管管腔多由平滑肌收缩过度及炎症等引起黏膜水肿、充血等导致狭窄,患儿呼气时的管腔塌陷,会导致阻塞性同期障碍。为了获得足够通气量,需要加强胸式呼吸来代偿。但是因为患儿的胸背部的肌肉没有完善发育,必须依靠辅助肌呼吸,最终会引起呼吸肌疲劳[7]。而呼吸肌疲劳又会反过来引发气促及运动受限,长期运动受限会导致呼吸肌废用性萎缩,导致呼吸肌弹性变低、呼吸功能衰退。
该研究结果表明,观察组患儿治疗后的血气分析结果明显优于对照组(P<0.05)。原因可能如下:观察组小儿喘息性支气管炎患儿开展的特异性呼吸肌训练,能够有效改善患儿的呼吸肌收缩功能,加大膈肌运动幅度,增加最大通气量与肺活量,纠正患儿的缺氧状态,有效改善患儿的肺功能。除此之外,观察组的咳痰、咳嗽、呼吸困难及肺部啰音的消失时间为(4.09±1.03)、(3.73± 1.27)、(3.83±0.63)、(5.05±1.06)d,符合王芳[8]的报道,且明显短于对照组(P<0.05)。原因为,呼吸训练中通过口成笛状呼气能够促进气道压点往口腔端转移,降低下呼吸道压力的递减梯度,促进功能残气排出,增加小气道的张开时间,促进痰液排出,有效缓解患者的临床症状。
总而言之,呼吸训练治疗小儿喘息性支气管炎可有效提高治疗效果,缓解患儿的临床症状,值得临床推广应用。
[参考文献]
[1]郭丽凤,吴彩虹,吴华,等.呼吸训练对小儿喘息性支气管炎疗效的影响[J].解放军护理杂志,2012,29(8B):74-75.
[2]李新华.对小儿喘息性支气管炎患者行阿奇霉素联合小儿清肺化痰泡腾片疗效分析[J].黑龙江医学,2014,38(9):1072-1073.
[3]江载芳,申昆玲,沈颖.诸福棠实用儿科学[M].北京:人民卫生出版社,2015:24-26.
[4]喻飒琛.对护理干预辅助药物氧喷吸入治疗小儿喘息性支气管炎疗效分析[J].护理管理,2015,12(7):96-97.
[5]于素平,宋桂华.布地奈德雾化吸入治疗小儿喘息性支气管炎疗效观察[J].中西医结合儿科学,2015,7(2):155-156.
[6]陆欣志.探讨护理干预对药物氧喷吸入治疗小儿喘息性支气管炎疗效的影响[J].中国医药指南,2013,11(35):22-23.
[7]黄永昌.低分子肝素钙雾化吸入与氨溴索联用对小儿喘息性支气管炎血清炎性因子的影响[J].中国中西医结合儿科学,2013,5(2):150-151.
[8]王芳.普米克联合可必特雾化吸入治疗小儿喘息样疾病疗效观察[J].中国现代药物应用,2013,7(5):69-70.
Clinical Effect of Respiratory Training in Pediatric Asthmatic Bronchitis
SUN Hai-xia
Department of Pediatric, Guan County People's Hospital, Liaocheng, Shandong Province, 252500 China
[Abstract]Objective To study the clinical effect of respiratory training in pediatric asthmatic bronchitis. Methods 88 children with asthmatic bronchitis admitted to the department of pediatric from January 2013 and December 2014 were randomly divided into control group and observation group. The 44 patients in the control group received conventional symptomatic treatment, while those 44 in the observation group underwent respiratory training based on the traditional methods. The clinical efficacy was compared between the two groups. Results In terms of the result of blood-gas analysis, no statistically significant difference can be found between the two groups, P>0.05, but after treatment both of the two groups obtained improvement, P<0.05, and the observation group was better than the control group, P<0.05. The disappearance time of clinical symptoms including cough, expectoration, dyspnea etc was significantly less in the observation group than in the control group, P<0.05. Conclusion Respiratory training for pediatric asthmatic bronchitis can effectively improve the clinical symptoms and enhance the therapeutic effect, therefore it is worthy of promotion and application.
[Key words]Respiratory training; Asthmatic bronchitis; Pediatric
收稿日期:(2015-07-23)
[作者简介]孙海霞(1976.8-),女,汉,河北馆陶人,本科,主治医师,主要从事儿科临床工作。
[文章编号]1674-0742(2015)10(c)-0096-03
[文献标识码]A
[中图分类号]R725



