陈巧琳,郭少云
福建医科大学附属闽东医院新生科,福建宁德 355000
新生儿呼吸窘迫综合征(NRDS)主要发生于早产儿,体质量越差的患儿发病率越高,对于NRDS早产儿需要实施机械通气治疗,虽然可挽救患儿生命,但由于早产儿肺功能尚未发育完全,肺表面活性物质较为缺乏,治疗期间极易出现机械通气相关并发症,需要加强护理干预保证机械通气顺利实施[1]。肺表面活性物质(PS)主要是肺泡Ⅱ型上皮细胞所分泌的脂蛋白,是肺脏为维持本身功能而代谢的产物,成分较为复杂,表面活性物质结合蛋白与二棕榈酰卵磷脂(DPPC)是主要成分[2]。正常状况下,人体内的PS会不断更新,对于保持其正常功能有较好的效果,但早产儿出生孕周相对较小,肺功能发育不成熟,因此发病率较高,进口PS与机械通气治疗均可保证患儿生命安全,在治疗期间加强预防性护理可有效改善患儿预后[3]。该次研究在2018年1月—2020年1月的NRDS早产儿90例机械通气护理中应用预防性护理,现报道如下。
1 资料与方法
1.1 一般资料
该文方便选取该院收治的90例早产儿NRDS患儿纳入项目统计资料,观察组与对照组均为45例,其中观察组男女比例为25:20;日龄1~4 d,平均(2.51±0.49)d;分娩方式:26例阴道分娩,19例剖宫产;出生胎龄27~36周,平均(31.55±0.45)周。 对照组男女比例为24:21;日龄2~5 d,平均(3.52±0.48)d;分娩方式:27例阴道分娩,18例剖宫产;出生胎龄26~35周,平均(30.48±0.52)周。两组患儿各项资料之间差异无统计学意义(P>0.05)。具有可比性。纳入标准:①孕周均在37周以下;②均具有机械通气指征并接受机械通气治疗;③均具有完整的临床资料;④家属均签署知情同意书并经医院伦理委员会审核。排除标准:①严重肝肾功能障碍者;②先天性心脏病者;③存在治疗禁忌证者;④中途退出研究者;⑤存在精神障碍者。
1.2 方法
1.2.1 对照组以常规护理进行干预 密切监测患儿脉搏、血压、呼吸频率及血压等生命体征,观察病情变化,对口腔、神志及皮肤等部位出现的变化情况进行记录,对呼吸机的工作状态进行监测,保证其正常工作,校对呼吸机参数,若出现异常要及时告知医生进行处理,加强对患儿的营养护理,促进其生长发育。
1.2.2 观察组以预防性护理进行干预 ①患儿出现明显痰鸣音或者血氧饱和度降低等现象时要对其实施气管内吸痰护理,对相关参数进行调节,增加2 min氧流量,保证负压在0.02~0.04 kPa之间,为患儿选择合适的吸痰管并与装置相连接,启动吸痰装置并给予患儿吸入0.9%氯化钠溶液,保证适宜的吸痰力度,防止损伤呼吸道黏膜,之后钳死吸痰管并插入气道,出现阻力之后将钳住部分松开并吸痰,时长为10 s,吸痰次数不可超过4次,抽出吸痰管之后及时将口腔与鼻腔内的异物清除[4]。②口腔护理与叩背护理:每天定时为患儿清洁口腔,将10 mL浓度为5%的NaHCO3用50 mL温开水进行稀释之后用棉签蘸取来清理口腔,3次/d。每隔3 h为患儿翻身叩背,叩背要注意力度,用空心拳自上而下进行敲打,注意避开脊椎。③置管护理:通过动脉置管对患儿血气指标进行分析,若发现异常及时告知医生进行处理,可调节参数或者重新插管。进行穿刺时要注意保护血管。在进行气管插管时需要根据患儿的体质量与胎龄选取内径大小合适的气管导管,避免导管太细增加阻力,进而影响吸痰效果与通气水平;也可防止导管太粗损伤会厌。插入导管的过程中要保证适宜的深度,并且要保证两侧的呼吸音对称,若导管插入过深会容易进入右侧支气管,对通气造成影响;若导管插入过浅会导致导管滑脱,不利于通气顺利进行。④呼吸机消毒:呼吸机机身用1:100含氯消毒液擦拭,屏幕用75%乙醇擦拭,晾干备用。使用一次性管路每7天更换1套呼吸机回路,做好管道标识及记录更换时间。⑤人机对抗与撤机护理:若患儿出现人机对抗现象要分析原因并及时进行处理,及时将呼吸机管道内的积水进行清除,并将无菌水加入湿化瓶中。观察插管情况,若出现松动现象要及时进行固定,对于插管过深的患儿要告知医生重新插管。拔管前2~4 h为患儿静脉注射0.5 mg/kg地塞米松,同时为其吸痰并叩背,拔管之后雾化吸入布地奈德,并给予患儿经鼻塞持续气道正压(nCPAP)氧疗过渡,每隔2 d给予患儿雾化吸入盐酸氨溴索1次[5]。⑥一般护理:由于NRDS病情较为严重且变化速度较快,患儿接受治疗期间要密切观察病情变化,注意治疗期间各个环节的病情变化情况,密切监测患儿的血压、呼吸、血气分析指标、心率周围循环及血氧饱和度等情况,进而为患儿制定针对性护理措施与计划。由于新生儿体温会随着环境发生变化,在治疗期间还要做好保暖措施,避免新生儿受凉,可对暖箱内的温度与湿度进行设定,为便于抢救操作,还可采用开放式的保暖台进行护理。为患儿更换衣物被褥之前需要采用37℃恒温箱进行加热之后才可进行更换,将温度维持在合理范围内,保证患儿的皮肤温度在36.5~37℃,防止出现分泌物堵塞及水分损耗现象。⑦加强营养供给:患有NRDS的患儿病情异常严重,在接受机械通气治疗期间能量消耗相对较大,护理人员要加强营养供给,保证充足的营养需求,每天对患儿的体质量与出入量进行测量,对24 h的给奶量进行计算,坚持少量多次的原则,防止过量喂养导致患儿出现腹泻、呕吐及腹胀等现象。若患儿呼吸困难症状仍未改善,需要在第2天为其注射氨基酸或者浓度为10%的葡萄糖注射液;若患儿热量严重不足,可给予全静脉营养液或适量血浆与全血。及时为患儿清除呼吸道内分泌物,保证呼吸畅通,防止对气管造成阻塞,每隔1 h为患儿更换1次体位,在排痰时要选择合适体位;若患儿存在较多且黏稠的分泌物,需要通过超声雾化吸入进行治疗,1~2次/d。严格对患儿进行消毒隔离与无菌操作,每天对其实施皮肤护理、口腔清洁、臀部护理与脐部护理,降低交叉感染的概率,同时还要定期进行痰培养,保证抗生素的合理应用。⑧肺出血护理:肺出血是NRDS患儿接受机械通气治疗期间常出现的并发症,主要由于治疗之后患儿肺部血管内的血液流量迅速增加,并且血管阻力迅速降低,进而引起肺组织充血性水肿。患儿在接受机械通气治疗之后要密切观察病情,了解其是否出现肺出血现象,若患儿的症状较为严重,并且其肺部出现细湿性啰音,严重者口腔或者鼻孔内会流出棕色或者血性液体,甚至会有大量血性分泌物喷射而出,表明患儿出现肺出血。肺出血的发生较为严重,极易导致患儿出现失血性休克现象,在低体质量儿中尤其常见,一旦发现患儿出现相关症状,要及时对其呼吸道进行清理,并且及时清除痰液,保证呼吸道通畅,必要时可每隔2 h采用1:10 000的肾上腺素液冲洗患儿气管,每隔12 h在患儿气管内注入立止血,并将呼吸机调整为正压呼吸。同时做好保暖护理,密切监测患儿心率与血压,观察出入水量。⑨预防感染:NRDS多发生于早产儿,由于患儿免疫功能相对较低,抵抗力相对较差,在进行气管内滴药、气管插管、检查性操作及吸痰等治疗时会增加患儿感染与低体温现象的发生,需要在治疗与护理时减少暴露,避免对患儿造成不良刺激,在治疗与吸痰时需严格执行无菌操作,做好消毒隔离工作,在接触患儿前后均需加强手部清洁,最大程度上降低感染发生率。
1.3 观察指标
统计分析患儿家属满意度及并发症发生情况。家属满意度总分为100分,80分以上为非常满意,60分以上为比较满意,60分以下为不满意[6]。
1.4 统计方法
采用SPSS 22.0统计学软件处理数据,计数资料采用[n(%)]表示,进行χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿家属满意度比较
两组患儿家属满意度比较,观察组较对照组高,差异有统计学意义(P<0.05)。 见表1。
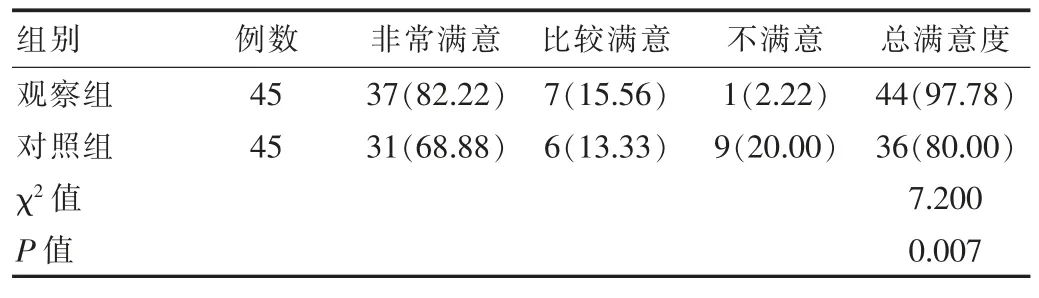
表1 两组患儿家属满意度比较[n(%)]
2.2 两组患儿并发症发生率比较
两组患儿并发症发生率相比,观察组较对照组低,差异有统计学意义(P<0.05)。见表2。
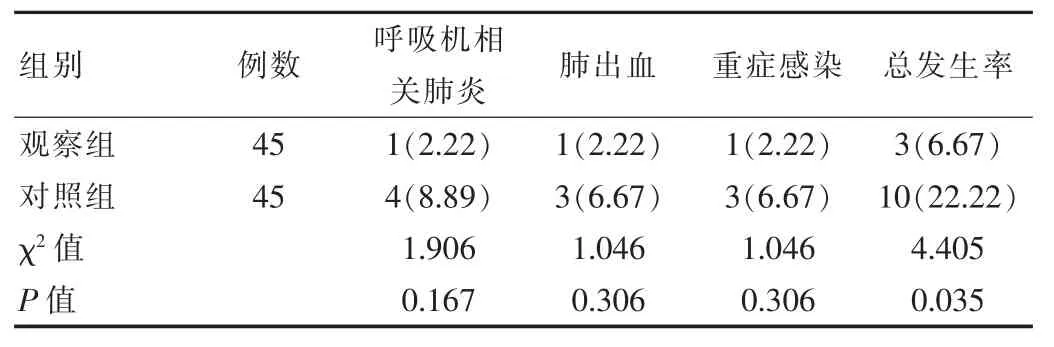
表2 两组并发症发生率比较[n(%)]
3 讨论
NRDS是导致早产儿死亡的重要原因。早产儿由于胎龄较小,肺泡表面活性物质较为缺乏,加之肺泡尚未发育成熟,因此患有NRDS的概率较高[7]。临床一般采用机械通气与肺表面活性物质治疗该病,虽具有一定效果,但会导致患儿出现较为严重的并发症,由于新生儿自我保护意识较弱,对其实施治疗时需要加强看护,保证其治疗顺利进行[8]。胎儿在母体内发育时至28~32周时肺表面活性物质的合成数量会逐渐增加,35周之后会大量分泌,保证胎儿出生时的肺部功能,但早产儿出生时间较早,肺表面活性物质合成不足,极易导致其肺顺应性降低,大部分肺泡处于萎陷状态,进而增加肺泡表面的张力,加之患儿呼吸中枢尚未发育完善,均会导致患儿NRDS[9]。
预防性护理主要是在护理的过程中充分结合患儿病情,根据自身的护理经验与护理相关的危险因素为患儿制订针对性护理措施。研究中观察组患儿家属满意 度 (97.78%), 较 对 照 组 (80.00%) 高 (χ2=7.200,P=0.007);并发症发生率(6.67%),较对照组(22.22%)低(χ2=4.405,P=0.035)。表明对接受机械通气治疗的患儿实施预防性护理可降低相关并发症发生,提高患儿家属满意度,这主要与预防性护理过程中能够实时监测患儿体征,并根据患儿情况调整呼吸机参数有关,将呼吸机参数设置为与生理参数相接近会改善通气的同时可保证肺氧合功能在正常范围内,进而改善患儿预后,加快康复速度[10]。常规护理的实施发生并发症的概率达到22.22%,例如呼吸机相关性肺炎的出现,会导致患儿出现通气功能障碍,对呼吸机结果有严重影响,甚至会增加肺动脉高压。而预防性护理的实施可有效避免呼吸机相关性肺炎的发生率[11]。肺出血、重症感染及呼吸机相关性肺炎的发生均与呼吸机抵抗及机械通气参数异常有关,而预防性护理的实施可根据患儿的生命体征对呼吸参数进行调整,不但可保证气管通畅,还可对液体输入量进行限制,进而有效降低相关并发症的发生,实施护理后并发症仅为6.67%,表明预防性护理的实施具有较高的应用价值,这与郑燕芳等[12]的研究中并发症为(15.60%)基本一致。
综上所述,对早产儿新生儿呼吸窘迫综合征患儿机械通气护理的过程中实施预防性护理效果较好,可有效改善通气,提高患儿家属满意度,降低并发症的发生。



