夏 程,曲 方,陈会生,李晓秋,张景华
自发性蛛网膜下腔出血从病因学角度可分为动脉瘤性蛛网膜下腔出血和非动脉瘤性蛛网膜下腔出血两大类型,而自发性脑凸面蛛网膜下腔出血(cSAH)是近年来才被认识的罕见且特殊的蛛网膜下腔出血,是非动脉瘤性蛛网膜下腔出血的另一个重要亚型,其特点是出血局限在一个或几个大脑半球凸面皮质沟内,不累及邻近的脑实质、大脑纵裂、基底池或脑室等部位,具有多种病因和临床症状,容易漏诊及误诊。本文就我科收治的5例cSAH患者进行总结,分析其临床与影像学特征,以指导今后的临床工作。
1 病例简介
患者1,女性,77岁,于2013-06-02因“一过性言语含糊伴左半身麻木2.5 h”入院。于2013-06-02 T 21:00安静状态下突发言语不清及左侧肢体麻木、力弱,持续约10 min完全缓解,21:41颅脑CT示:右侧顶叶中央后沟内局限性线样稍高密度灶,双侧半卵圆中心、侧脑室前后角片状稍低密度灶(见图1)。后反复发作3次,每次10~20 min自行完全缓解。既往高血压及糖尿病病史10余年。入院体检:血压170/93 mm Hg(1 mm Hg=0.133 kPa),发作期左侧面部及左侧肢体痛觉减退,左侧上下肢轻偏瘫,肌力5-级;颈软,Kernig征阴性;发作间期神经系统查体未见异常。简易智能精神状态检查量表(MMSE)正常。实验室检查:空腹血糖6.61 mmol/L,糖化血红蛋白9.4%,血管炎及风湿免疫筛查正常,同型半胱氨酸、血脂、血常规及凝血系列正常。脑电图大致正常,心电图、心脏超声、胸部X线、腹部超声均正常。2013-06-04颅脑磁共振成像(MRI)+磁敏感加权成像(SWI)+磁共振血管造影(MRA)示:T1WI和液体衰减反转恢复(FLAIR)序列右侧中央后沟内局限性条索样高信号;SWI相应区域条索样低信号,左侧颞、顶、枕叶皮质及皮质下多个小圆形低信号,MRA未见明显异常(见图1)。给予依达拉奉30 mg、奥拉西坦3.0 g静脉滴注治疗14 d,上述症状未再发,出院。
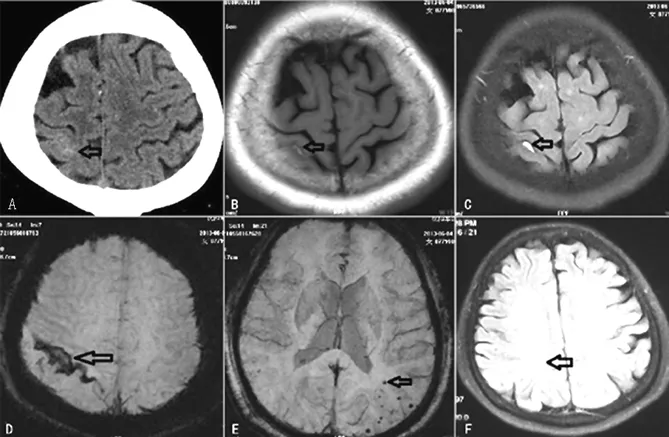
注:A颅脑CT右侧顶叶中央后沟内局限性线样稍高密度影;B、C T1WI和FLAIR右侧中央后沟内局限性条索样高信号;D SWI相应区域条索样低信号;E左侧颞、顶、枕叶皮质及皮质下多个小圆形低信号;F FLAIR脑白质多发高信号
图1 患者1颅脑CT和MRI
Figure1 Brain CT and MRI of patient 1
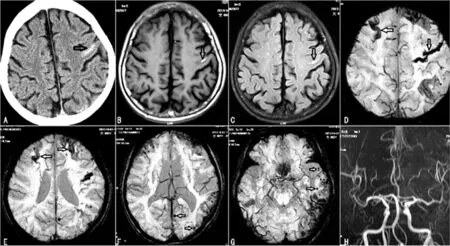
患者2,男性,77岁,于2013-06-03因“反复发作性左上肢活动不灵2 d,言语不清1 d”入院。于2013-06-01 T 14:00出现左上肢力弱、不能持物,持续约1 h缓解;2013-06-02 T 5:00再次出现上诉症状,持续约30 min缓解;2013-06-03 T 10:00出现言语不清,伴左侧肢体力弱,持续约30 min完全缓解。2013-06-03颅脑CT示:右侧中央沟内稍高密度影,双侧基底核区多发点状低密度影(见图2)。初中文化,既往高血压病史3年,平素血压控制正常。入院体检:内科未见异常,神经系统查体未见明显阳性体征。MMSE评分22分。2013-06-04颅脑CT血管造影(CTA)未见异常。2013-06-05颅脑MRI+SWI示:T1WI及FLAIR右侧中央沟内高信号,SWI多个脑区皮质及皮质下可见小圆形低信号,多个脑沟内可见线形低信号(见图2)。实验室检查未见异常,心电图、心脏超声、胸部X线、腹部超声均正常。入院后给予奥拉西坦3.0 g静脉滴注治疗,上述症状未再发。
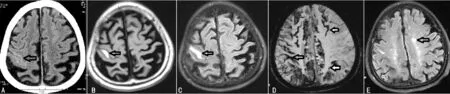
患者3,女性,82岁,于2013-10-03因“头痛1周,一过性右上肢麻木伴无力4 h”入院。于入院1周前无明显诱因出现持续性后枕部闷痛,可忍受。2013-09-30颅脑CT示左侧额叶中央前沟内可见线样高密度,脑萎缩。未做特殊处置。2013-10-03 T 8:00吃饭时突发嘴歪,右手麻木伴持筷无力,持续1 h后完全缓解。急诊颅脑MRI+SWI+MRA示:T1WI及FLAIR左侧额叶中央前沟内线样高信号,SWI上述部位呈低信号,左侧颞、顶叶皮质及皮质下可见多个小圆形低信号,双侧额叶脑沟内线样低信号,MRA未见明显异常(见图3)。否认高血压、糖尿病、冠心病病史。入院体检:血压162/100 mm Hg,内科查体未见异常。神经系统查体:神清语利,计算力及记忆力下降,余未见异常。MMSE评分10分。实验室检查:血管炎及风湿免疫筛查正常,同型半胱氨酸、血脂、血糖、血常规及凝血系列正常。脑电图大致正常,心电图、心脏超声、胸部X线、腹部超声均正常。入院后给予奥拉西坦3.0 g静脉滴注,头痛消失,仍偶有发作性右侧肢体麻木、力弱,每次持续30 min~1 h,10 d后自动出院。
注:A颅脑CT示左侧额叶中央前沟内可见线样高密度影;B、C MRI+SWI+MRA:T1WI及FLAIR左侧额叶中央前沟内线样高信号;D SWI上述部位呈低信号;D、E、F、G 左侧颞、顶叶皮质及皮质下可见多个小圆形低信号,双侧额叶脑沟内线样低信号;H MRA未见明显异常
图3 患者3颅脑CT和MRI
Figure3 Brain CT and MRI of patient 3
患者4,男性,59岁,于2013-03-03因“反复发作右手指无力、麻木7 d”入院。于2013-02-25活动中出现右手无力,不能抬起,不能拾重物,伴右手中指、无名指、小拇指麻木,持续约20 min缓解,之后每天均发作2~3次,症状刻板,每次约10 min完全缓解。2013-03-02颅脑CT示左侧中央沟见线样稍高密度影,2013-03-03颅脑MRI+SWI+MRA示:FLAIR上述部位呈高信号;SWI呈低信号;MRA左侧颈内动脉虹吸段局部血管信号影中断(见图4)。既往血压增高半年,心肌肥厚4个月,吸烟30余年(20支/d),饮白酒30余年(100~150 g/d)。入院体检:血压140/90 mm Hg,发作间期神经系统查体未见异常。实验室检查:血、尿、便常规正常,血管炎及风湿免疫筛查正常,同型半胱氨酸20.12 μmol/L,血脂、凝血系列正常。脑电图未见痫性放电,胸部X线、腹部超声均正常,心电图示左室高电压,心脏超声示心肌肥厚。入院后给予依达拉奉30 mg、奥拉西坦3.0 g静脉滴注,丁苯肽0.2 g/次,3次/d口服等治疗,同时控制血压治疗半月,上述症状未再发。
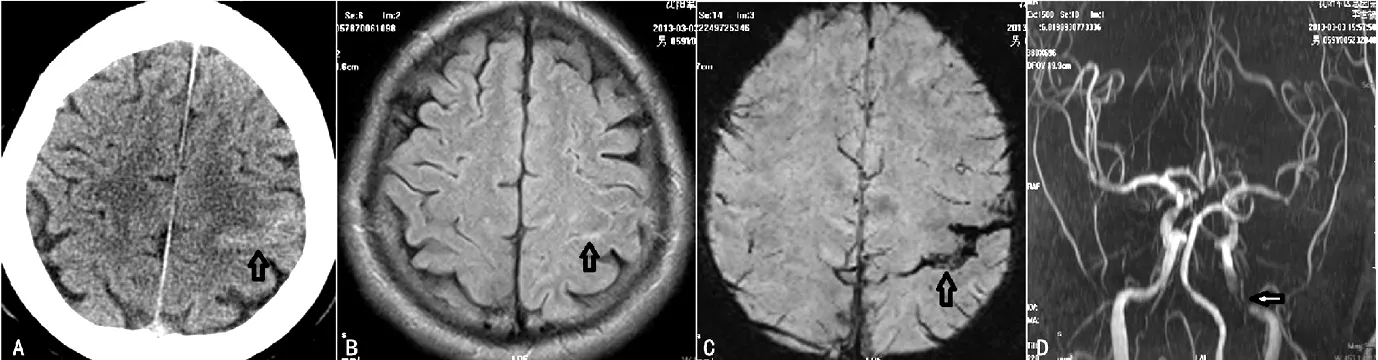
患者5,男性,61岁,于2013-11-05因“反复一过性右手麻木、言语不清2 d”入院。于2013-11-03 T 8:00突发右手麻木伴言语不清,持续30 min后缓解,后反复发作数次。2013-11-04颅脑CT示左侧中央前沟内线样高密度影(见图5)。既往患脑梗死,未遗留后遗症。否认高血压、糖尿病、心脏病病史。吸烟40年,20支/d;饮酒40年,100 g/d。入院体检:血压130/80 mm Hg,内科查体未见异常。神经系统查体未见异常。2013-11-05颅脑CTA示左侧大脑中动脉M1段重度狭窄。2013-11-08颅脑MRI+SWI示:T1WI及FLAIR左侧中央前沟内高信号,SWI呈低信号(见图5)。实验室检查:血管炎及风湿免疫筛查正常,同型半胱氨酸、血脂、血糖、血常规及凝血系列正常。脑电图大致正常,心电图、心脏超声、胸部X线、腹部超声均正常。入院后给予营养神经,尼莫地平20 mg/次,3次/d;丙戊酰胺0.2 g/次,3次/d口服,上述发作明显减少。
注:A颅脑CT右侧中央沟内稍高密度影;B、C T1WI及FLAIR右侧中央沟内高信号;D SWI相应区域条索样低信号;E多个脑区皮质及皮质下小圆形低信号,多个脑沟内线形低信号
图2 患者2颅脑CT和MRI
Figure2 Brain CT and MRI of patient 2
注:A 颅脑CT左侧中央后沟见线样稍高密度影;B FLAIR左侧中央后沟内高信号;C SWI相应区域条索样低信号;D MRA左侧颈内动脉虹吸段局部血管信号影中断
图4 患者4颅脑CT和MRI
Figure4 Brain CT and MRI of patient 4
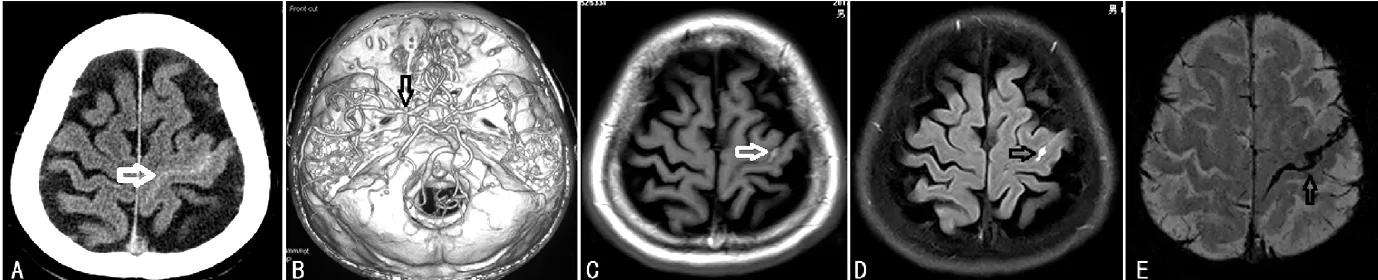
注:A颅脑CT示左侧中央前沟内线样高密度影;B CTA示左侧大脑中动脉M1段重度狭窄;C、D MRI+SWI:T1WI及FLAIR左侧中央前沟内高信号;E SWI呈低信号
图5 患者5颅脑CT和MRI
Figure5 Brain CT and MRI of patient 5
2 讨论
cSAH是一种特殊类型的蛛网膜下腔出血,出血局限于一个或几个大脑凸面的脑沟内,未累及临近的脑实质,未扩展至半球间裂、基底池或脑室。国内周立新等[1]报道了8例cSAH,其中最常见的临床表现为癫痫发作。本组患者均为急性突发起病,表现为反复刻板的神经系统症状体征,包括偏侧上肢/上下肢的麻木、力弱及言语不清,每次持续十至数十分钟完全缓解。脑电图检查均未见癫痫波,且每次发作持续时间较长,不支持痫性发作,类似短暂性脑缺血发作。短暂的感觉或运动症状是cSAH最常见的起病症状之一。这与cSAH的好发部位——中央沟或中央前、后沟有关,二者位于运动和感觉代表区附近。簇性刻板的类似短暂性脑缺血发作的躯体感觉性或运动性表现与局部蛛网膜下腔内血液触发的反复皮质扩布抑制有关[2]。
有学者研究了cSAH的影像学诊断策略[3],提出诊断cSAH首先要在影像学上得以发现。颅脑CT平扫在蛛网膜下腔出血急性期具有90%的灵敏度,但随时间延长灵敏度迅速降低,特别是出血很少时。此时就需要MRI证实。MRI检查时需要包含FLAIR、SWI序列。FLAIR对累及蛛网膜下腔的病变非常敏感,特别在显示急性和亚急性小量蛛网膜下腔出血方面优于CT,在cSAH也是如此[3]。本组患者FLAIR均显示局限于脑沟内线样高信号。SWI对于显示顺磁物质如含铁血黄素非常敏感,这一序列较常规T2及梯度回波(GRE)T2*序列显示微出血和皮质含铁血黄素沉积更好,对于cSAH具有重要诊断价值。本组患者SWI均显示局限于脑沟内线样低信号。
目前,国外报道多种病因可导致cSAH,包括皮质静脉血栓形成、可逆性后部白质脑病综合征、可逆性脑血管收缩综合征、吸食毒品、血管炎、脑血管畸形、感染性心内膜炎、Moyamoya病、颈动脉颅内或颅外段狭窄或闭塞和淀粉样脑血管病等[1]。因梭形动脉瘤多起自Willis环,所以动脉瘤破裂不可能是该型蛛网膜下腔出血的病因。该组患者血管炎及风湿免疫筛查均正常,不支持血管炎诊断;颅脑CTA/MRA未见血管畸形及动脉瘤,亦除外了Moyamoya病;心脏超声均未见瓣膜赘生物,均不伴发热,亦不支持感染性心内膜炎。Kumar等[4]总结了29例cSAH,以年龄60岁为界分成两组,发现≤60岁组最常见的病因为可逆性脑血管收缩综合征,多以突发剧烈的头痛起病;>60岁组最常见的病因为淀粉样脑血管病,通常以短暂的感觉或运动症状起病,这些患者颅脑MRI显示白质疏松和/或脑微出血及脑表面含铁血黄素沉积。Beitzke等[5]研究了24例cSAH患者,亦证实>60岁组中短暂性感觉和/或运动症状较≤60岁组更常见。Brunot等[6]报道了7例以“短暂性脑缺血发作”为突出表现的cSAH,年龄63~82岁,推测病因为淀粉样脑血管病。本组患者1、2、3年龄均大于60岁,起病症状表现为反复发作的短暂感觉和/或运动症状,FLAIR显示脑白质多发点片状高信号;SWI显示患者1左侧颞、顶、枕叶皮质及皮质下多个小圆形微出血信号,患者2、3除显示多个脑区皮质及皮质下微出血信号外,多个脑沟内还可见线形低信号,提示脑表面含铁血黄素沉积。根据波士顿淀粉样脑血管病诊断标准及Linn等[7]和Viswanathan等[8]的报道,此3例均应诊断为淀粉样脑血管病。淀粉样脑血管病导致cSAH的确切机制不清,可能因淀粉样物质沉积导致软脑膜动脉壁脆弱破裂所致[3]。
本组患者4左侧颈内动脉虹吸段MRA提示严重狭窄,临床表现为反复发作右手麻木及力弱;患者5颅脑CTA示左侧大脑中动脉M1段重度狭窄,临床表现为反复一过性右手麻木、言语不清。颈内动脉颅内/颅外段狭窄或闭塞也是cSAH的病因之一[9-11]。cSAH常位于血管代偿扩张区和正常灌注区的分界线上。推测cSAH是由于扩张的软脑膜侧支血管破裂所致。
综上所述,临床遇到类似短暂性脑缺血发作的患者时,应急查颅脑CT,对于疑诊cSAH的患者,应进一步行包括FLAIR、SWI序列在内的颅脑MRI检查以证实诊断,并积极查找病因;因cSAH存在多种病因,其治疗应根据不同病因进行,包括钙离子拮抗剂、抗癫痫药物等。对于继发于颈内动脉颅内/颅外段狭窄或闭塞且表现类似短暂性脑缺血发作的cSAH患者能否给予抗血小板治疗还需大样本的病例研究。
1 周立新,倪俊,张遥,等.皮层性蛛网膜下腔出血临床影像特征及其病因[J].协和医学杂志,2012,3(4):457-461.
2 Izenberg A,Aviv RI,Demaerschalk BM,et al.Crescendo transient Aura attacks:a transient ischemic attack mimic caused by focal subarachnoid hemorrhage[J].Stroke,2009,40(12):3725-3729.
3 Cuvinciuc V,Viguier A,Calviere L,et al.Isolated acute nontraumatic cortical subarachnoid hemorrhage[J].AJNR Am J Neuroradiol,2010,31(8):1355-1362.
4 Kumar S,Goddeau RP Jr,Selim MH,et al.Atraumatic convexal subarachnoid hemorrhage:clinical presentation,imaging patterns,and etiologies[J].Neurology,2010,74(11):893-899.
5 Beitzke M,Gattringer T,Enzinger C,et al.Clinical presentation,etiology,and long-term prognosis in patients with nontraumatic convexal subarachnoid hemorrhage[J].Stroke,2011,42(11):3055-3060.
6 Brunot S,Osseby GV,Rouaud O,et al.Transient ischaemic attack mimics revealing focal subarachnoid haemorrhage[J].Cerebrovasc Dis,2010,30(6):597-601.
7 Linn J,Halpin A,Demaerel P,et al.Prevalence of superficial siderosis in patients with cerebral amyloid angiopathy[J].Neurology,2010,74(17):1346-1350.
8 Viswanathan A,Greenberg SM.Cerebral amyloid angiopathy in the elderly[J].Ann Neurol,2011,70(6):871-880.
9 Chandra RV,Leslie Mazwi TM,Oh D,et al.Extracranial internal carotid artery stenosis as a cause of cortical subarachnoid hemorrhage[J].AJNR Am J Neuroradiol,2011,32(3):E51-52.
10 Kleinig TJ,Kimber TE,Thompson PD.Convexity subarachnoid haemorrhage associated with bilateral internal carotid artery stenoses[J].J Neurol,2009,256(4):669-671.
11 Geraldes R,Santos C,Canhão P.Atraumatic localized convexity subarachnoid hemorrhage associated with acute carotid artery occlusion[J].Eur J Neurol,2011,18(2):e28-29.



