颜世军,孙 雨,钱 静,潘秋莎
·论著·
学龄期儿童不典型泌尿道感染的临床特点研究
颜世军,孙 雨*,钱 静,潘秋莎
目的探讨学龄期儿童不典型泌尿道感染(UTI)的临床特点,为及时确诊和改善患儿预后提供参考。方法选取2011—2016年在中国人民解放军第八一医院住院并确诊的UTI患儿81例。根据患儿是否存在UTI典型症状,将纳入患儿分为典型组和不典型组。通过查阅病历的方法,收集两组患儿的临床资料,包括性别、年龄、临床症状、辅助检查结果、并存病、诊断、治疗及预后。结果81例患儿中,典型组45例(55.6%),不典型组36例(44.4%)。两组患儿性别、年龄比较,差异均无统计学意义(P>0.05)。不典型UTI临床症状中,两组患儿腹痛、呕吐、外阴瘙痒、内裤上有异常分泌物发生率比较,差异均有统计学意义(P<0.05);两组患儿发热发生率比较,差异无统计学意义(P>0.05)。两组患儿入院时白细胞尿、血尿及蛋白尿发生率,白细胞计数、C反应蛋白、尿素氮及血肌酐水平比较,差异均无统计学意义(P>0.05)。两组患儿尿细菌培养结果显示均以大肠埃希菌为主要致病菌,两组菌种总体分布比较,差异无统计学意义(P>0.05);两组对头孢他啶、头孢曲松、哌拉西林钠他唑巴坦钠、氨曲南的敏感率比较,差异均无统计学意义(P>0.05)。典型组被误诊的患儿例数为0例;不典型组最初被误诊的患儿例数为10例(27.8%),两组误诊率比较,差异有统计学意义(P<0.05)。结论学龄期儿童不典型UTI临床上并不罕见,腹痛、呕吐、外阴瘙痒及内裤上有异常分泌物发生率及误诊率更高。临床医生应提高对不典型UTI临床特点的认识,减少误诊。
泌尿道感染;学龄期;儿童;临床特征
颜世军,孙雨,钱静,等.学龄期儿童不典型泌尿道感染的临床特点研究[J].中国全科医学,2017,20(25):3136-3139,3143.[www.chinagp.net]
YAN S J,SUN Y,QIAN J,et al.Clinical features of atypical urinary tract infection in school-age children[J].Chinese General Practice,2017,20(25):3136-3139,3143.
泌尿道感染(urinary tract infection,UTI)是儿科常见的感染性疾病之一[1]。UTI的临床症状可随患儿年龄不同而存在较大差异:新生儿UTI症状极不典型,婴幼儿常不典型,而年长儿常出现UTI典型症状[2-3]。UTI典型症状包括排尿困难、尿痛、尿频、尿急、血尿、尿淋漓、尿失禁、尿臭[2-4],不典型症状包括发热、腹痛、腹泻、呕吐、黄疸、体质量不增、嗜睡、惊厥等[2-4]。为提高广大医生对年长患儿不典型UTI临床特点的认识,有效避免误诊误治的发生,本研究回顾性分析了中国人民解放军第八一医院近6年来收治的学龄期UTI患儿的临床特点,以期提高诊治水平,改善患儿预后。
1 对象与方法
1.1 研究对象 选取于2011—2016年在中国人民解放军第八一医院住院并确诊的UTI患儿81例。纳入标准:(1)符合UTI的诊断标准[5-6]:①正规清洁中段尿细菌定量培养,菌落数≥105/ml。②离心尿沉渣白细胞计数>5个/HP,或有尿路感染症状。具备①和②者可确诊;若无②应再行菌落计数,如两次清洁中段尿细菌定量培养菌落数≥105/ml,且两次细菌相同,并排除其他系统感染所导致的菌尿,也可以确诊UTI。③耻骨上膀胱穿刺液培养有细菌生长,即可确诊UTI。④有明显尿路刺激症状,尿沉渣白细胞计数>5个/HP,尿培养虽未达到上述标准,但送检尿标本前使用抗菌药物或按照UTI治疗有效者,亦可诊断UTI。(2)年龄72~144个月,按小儿年龄划分标准,属学龄期儿童[3]。排除标准:(1)临床资料或辅助检查结果不完整;(2)由于泌尿系统畸形造成的反复泌尿系统感染。本研究通过了中国人民解放军第八一医院伦理委员会的批准,纳入患儿的家长均知情同意。
1.2 研究方法 根据患儿是否合并UTI典型症状,将纳入患儿分为典型组(至少具有1个典型症状,n=45)和不典型组(缺乏典型症状,n=36)。通过查阅病历的方法,收集两组患儿的临床资料,包括性别、年龄、临床症状、辅助检查结果、并存病、诊断、治疗及预后。(1)辅助检查:①尿常规检查:使用抗菌药物前,留取清洁中段尿行尿常规检查,主要观察是否存在以下3项异常结果,白细胞尿(离心尿沉渣白细胞计数>5个/HP)、血尿(红细胞>5个/μl)、蛋白尿(尿蛋白>80 mg/24 h)[7]。②血生化检查:入院后即刻行血常规、C反应蛋白、尿素氮、血肌酐等检测。③细菌培养和药敏试验:留取清晨第1次清洁中段尿,进行细菌培养和药敏试验,以菌落数≥105/ml为阳性。④影像学检查:患儿均于入院后48 h内进行泌尿系统彩色多普勒超声检查等。(2)并存病:通过行腹部X线片检查、体格检查等评估患儿是否合并其他疾病。(3)诊断:分析典型组和不典型组误诊和确诊情况并记录。(4)治疗与预后:记录两组患儿至出院时的治疗方案和出院2周后的预后情况,包括复发、再感染等。

2 结果
2.1 两组性别、年龄比较 81例患儿中,男10例(12.4%),女71例(87.6%),男女比例为1∶7.1;年龄72~120个月,平均年龄(95.1±16.4)个月。典型组45例(55.6%)患儿中,男8例(17.8%),女37例(82.2%);平均年龄(94.6±14.0)个月。不典型组36例(44.4%)患儿中,男2例(5.6%),女34例(94.4%);平均年龄(95.7±19.1)个月。两组患儿性别比较,差异无统计学意义(χ2=1.747,P=0.186);两组患儿年龄比较,差异无统计学意义(t=0.293,P=0.770)。
2.2 两组主要临床症状比较 典型组45例患儿中,发生尿频、尿急、尿痛、血尿、尿淋漓典型症状的患儿分别为42例(93.3%)、38例(84.4%)、27例(60.0%)、8例(17.8%)、2例(4.4%),发生发热、腹痛、呕吐、外阴瘙痒、内裤上有异常分泌物不典型症状的患儿分别为4例(8.9%)、2例(4.4%)、2例(4.4%)、0例、0例。不典型组36例患儿中,出现发热、腹痛、呕吐、外阴瘙痒、内裤上有异常分泌物不典型症状的患儿分别为4例(11.1%)、17例(47.2%)、14例(38.9%)、10例(27.8%)、12例(33.3%)。纳入患儿腹痛均位于脐部或中上腹部,为阵发性,可自行缓解;呕吐为非喷射性,呕吐物为胃内容物,胆汁样液体罕见;以外阴瘙痒/内裤上有异常分泌物为主诉的16例女性患儿均被纳入不典型组,其中外阴瘙痒4例(11.1%,体格检查发现外阴部和尿道外口无明显异常),内裤上有异常分泌物6例(16.7%,体格检查发现尿道外口充血,并有黄色分泌物黏附其上),外阴瘙痒并内裤上有异常分泌物6例(16.7%,经妇科会诊,均确诊为伴发幼女性外阴炎)。两组患儿腹痛、呕吐、外阴瘙痒、内裤上有异常分泌物发生率比较,差异均有统计学意义(P<0.05);两组患儿发热发生率比较,差异无统计学意义(P>0.05,见表1)。

表1 两组主要不典型临床症状比较〔n(%)〕
2.3 辅助检查
2.3.1 两组尿常规和血生化检查结果比较 两组患儿入院时白细胞尿、血尿及蛋白尿发生率,白细胞计数、C反应蛋白、尿素氮及血肌酐水平比较,差异均无统计学意义(P>0.05,见表2)。
2.3.2 两组尿细菌培养和药敏试验结果比较 所有患儿均至少有1次细菌培养阳性的结果。典型组清洁中段尿细菌培养发现大肠埃希菌、肺炎克雷伯菌、类白喉棒状杆菌、弗劳地枸橼酸杆菌的患儿例数分别为34例(75.6%)、7例(15.6%)、2例(4.4%)、2例(4.4%);不典型组患儿例数分别为25例(69.4%)、6例(16.7%)、0例、5例(13.9%)。两组均以大肠埃希菌为主要致病菌,两组菌种总体分布比较,差异无统计学意义(χ2=0.378,P=0.539)。典型组对头孢他啶、头孢曲松、哌拉西林钠他唑巴坦钠、氨曲南敏感的患儿分别为35例(77.8%)、38例(84.4%)、40例(88.9%)、45例(100.0%);不典型组患儿例数分别为28例(77.8%)、27例(75.0%)、30例(83.3%)、35例(97.2%)。两组对头孢他啶、头孢曲松、哌拉西林钠他唑巴坦钠、氨曲南的敏感率比较,差异均无统计学意义(χ2值分别为0.000、0.289、0.159、0.013,P>0.05)。
2.3.3 两组泌尿系统彩色多普勒超声检查结果比较 典型组泌尿系统彩色多普勒超声检查结果异常的患儿有8例(17.8%),均表现为膀胱壁毛糙、增厚;不典型组超声检查结果异常的患儿有5例(13.9%),表现为肾积水者3例,膀胱壁毛糙、增厚2例。两组超声检查结果异常发生率比较,差异无统计学意义(χ2=0.224,P=0.636)。
2.4 两组并存病情况比较 典型组有并存病的患儿6例(13.3%),其中包茎3例,肥胖2例,隐性脊柱裂1例;不典型组有并存病的患儿14例(38.9%),其中幼女性外阴炎6例,肾积水3例,隐性脊柱裂2例,肥胖2例,包茎1例。两组并存病发生率比较,差异有统计学意义(χ2=7.024,P=0.008)。
2.5 两组误诊情况比较 典型组被误诊的患儿例数为0;不典型组最初被误诊的患儿例数为10例(27.8%),其中8例发生于2011—2012年,被误诊的疾病有急性胃炎、肠系膜淋巴结炎、腹痛待查、发热待查、上呼吸道感染等。两组误诊发生率比较,差异有统计学意义(χ2=11.809,P=0.001)。
2.6 两组治疗和预后情况比较 患儿入院并确诊后,予以敏感抗菌药物抗感染(多为静脉途径给药,抗菌药物标准疗程为7~14 d[3])、碱化尿液等治疗,鼓励患儿多饮水,注意外阴部清洁卫生。出院时,所有患儿临床症状和体征、尿常规检查结果均无明显异常,尿细菌培养转阴。值得一提的是,患儿外阴瘙痒、分泌物异常情况均于治疗后3 d内消失,外阴炎均于治疗后5 d内治愈。典型组6例患儿再发UTI(2例复发,4例再感染),再发时仍出现UTI典型症状;不典型组7例患儿再发(2例复发,5例再感染),其中2例再感染患儿出现UTI典型症状。
3 讨论
小儿UTI临床表现不一,严重程度也有所不同,且因年龄而异。既往研究认为新生儿和婴幼儿UTI患儿中,以不典型UTI多见[3],而学龄期患儿以典型UTI为主[2,8]。本研究结果显示,学龄期患儿典型UTI的发生率为55.6%(45/81),与既往研究一致[2,8]。值得一提的是,本研究选取的病例全部来自于住院患儿,而临床上一些典型UTI患儿因为症状典型容易诊断,多数仅在门诊接受治疗,没有被纳入本研究。另外,本研究样本量较小,结果可能存在偏倚。因此,在实际临床工作中,学龄期儿童典型UTI发生率可能高于本研究数据。
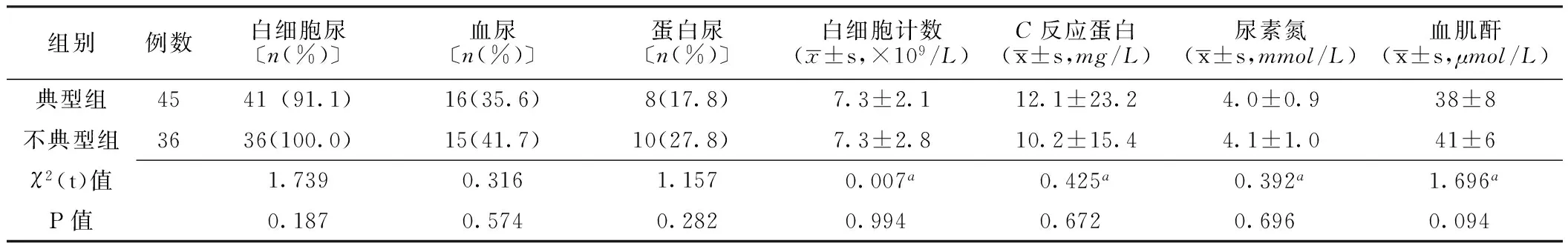
表2 两组尿常规和血生化检查结果比较
注:a为t值
本研究81例学龄期UTI患儿中,不论是典型组还是不典型组,女童例数均多于男童,与文献报道一致[9-10]。典型组45例患儿中,临床症状表现为尿频者42例(93.3%)、尿急38例(84.4%)、尿痛27例(60.0%),不难看出尿路刺激征为典型UTI的主要临床表现。对于有上述临床症状的患儿,医生诊断时很容易联系到是泌尿系统的问题,因而也不容易误诊。本研究结果显示,不典型组患儿消化道症状腹痛、呕吐的发生率(47.2%、38.9%)高于典型组(4.4%、4.4%),是发生率较高的不典型UTI症状,这一点与新生儿、婴幼儿UTI临床症状表现相似[3],这提醒广大医生在接诊表现为腹痛、呕吐等消化道症状的患儿时,不能局限于考虑消化系统疾病,有必要同时行尿常规检查,以排除不典型UTI。外阴瘙痒/内裤上有异常分泌物的情况仅见于不典型组,分别有10例(27.8%)和12例(33.3%)。对于该类UTI患儿,经UTI对症治疗后以上两种症状均很快消失,进一步佐证了外阴瘙痒/内裤上有异常分泌物的发生与UTI可能密切相关,但具体机制仍需进一步研究。因此,需要提醒皮肤科、妇科医生,当遇到女童发生外阴瘙痒/内裤上有异常分泌物时,有必要行尿常规检查,以排除UTI。
两组患儿清洁中段尿细菌培养结果显示均以大肠埃希菌为主要致病菌,其中典型组34例(75.6%),不典型组25例(69.4%)。药敏试验结果显示,两组大部分患儿对于头孢他啶、头孢曲松、哌拉西林钠他唑巴坦钠、氨曲南敏感。从治疗效果来看,不典型病例并未增加治疗难度,在抗菌药物标准疗程(7~14 d)[3]内,所有患儿出院时临床症状和体征、尿常规检查结果均无明显异常,尿细菌培养转阴。典型组没有出现误诊,不典型组最初被误诊的患儿例数为10例(27.8%),两组误诊发生率存在差异。不典型组UTI临床表现缺乏典型临床特征,同时临床医生对于不典型UTI认识不足,均为造成误诊的重要原因。因此,临床医生应熟练掌握学龄期儿童不典型UTI的临床特点,在接诊原因不明、表现为腹痛、呕吐、外阴部瘙痒等症状的患儿时,及时考虑不典型UTI的可能,进行必要的泌尿系统检查以减少误诊。
本研究虽对学龄期不典型UTI患儿的临床特点进行了初步总结和分析,但仍存在一些局限性:(1)样本量较小,没有纳入门诊典型UTI患儿,且所有纳入患儿均来源于同一医院,可能存在样本偏倚,有待进一步实施多中心、大样本、设计更为缜密的前瞻性研究。(2)限于本研究条件,无法将不典型组患儿UTI进行精确定位诊断(如急性肾盂肾炎、急性膀胱炎),这在不同程度上可能妨碍早期治疗方案的选择。拟解决办法之一是引进核素肾静态扫描(99mTc-dimercaptosuccinic acid,99mTc-DMSA)设备和技术,为目前诊断急性肾盂肾炎的“金标准”[2]。(3)尿液检查流程有待优化。本研究UTI患儿的尿液检查流程为:对于疑似UTI患儿,先留取清洁中段尿行尿常规检查;一旦发现尿常规异常,提示UTI可能时,再留取清洁中段尿行细菌学等检查。实际上,这种方法可能会降低尿培养阳性率。其原因在于:为了尽快在使用抗菌药物前留取尿标本,多数情况下尿液在膀胱内停留不超过4~6 h,细菌并没有足够时间繁殖[11],以致培养结果出现假阴性。在以后研究中,建议首次就留取两份清洁中段尿标本,同时进行尿常规检查和细菌学检查。当然,若考虑患者经济负担,也可先行尿常规检查,待发现异常后,再行尿细菌培养等检查。(4)鉴于再发病例不一定都来本院就诊和住院治疗,数据可能不完整,故本研究没有对再发病例的情况进行统计学分析。
作者贡献:颜世军负责文章的构思与设计、结果的分析与解释、撰写论文并对文章负责;孙雨进行质量控制及审校;钱静、潘秋莎负责研究的实施和可行性分析、资料收集及评估。
本文无利益冲突。
[1]陈敏广,何雪梅,梁海燕.尿路感染患儿的病原体特点及初选抗菌药物耐药的治疗分析[J].中国全科医学,2013,16(28):3388-3390.DOI:10.3969/j.issn.1007-9572.2013.28.030. CHEN M G,HE X M,LIANG H Y.The pathogens and treatment of children with urinary tract infection first treated with tolerated antibiotics[J].Chinese General Practice,2013,16(28):3388-3390.DOI:10.3969/j.issn.1007-9572.2013.28.030.
[2]张洪英,吴玉斌.儿童泌尿系感染的诊治进展[J].国际儿科学杂志,2016,43(7):552-556.DOI:10.3760/cma.j.issn.1673-4408.2016.07.010. ZHANG H Y,WU Y B.Advances in diagnosis and treatment of urinary tract infection in chileren[J].International Journal of Pediatrics,2016,43(7):552-556.DOI:10.3760/cma.j.issn.1673-4408.2016.07.010.
[3]桂永浩,薛辛东.儿科学[M].3版.北京:人民卫生出版社,2015. GUI Y H,XUE X D.Pediatrics[M].3rd ed.Beijing:People′s Medical Publishing House,2015.
[4]HARMSEN M,WENSING M,VAN DER WOUDEN J C,et al.Parents′ awareness of and knowledge about young children′s urinary tract infections[J].Patient Educ Couns,2007,66(2):250-255.DOI:10.1016/j.pec.2006.12.009.
[5]杨茜,王墨.365例尿路感染住院患儿及感染菌耐药性分析[J].儿科药学杂志,2011,17(3):36-41. YANG X,WANG M.Clinical analysis of 365 children with urinary tract infection[J].Journal of Pediatric Pharmacy,2011,17(3):36-41.
[6]茹凉,罗琼,郭艳芳.单纯泌尿道感染与肾病综合征并发泌尿道感染患儿的病原菌及其耐药性分析[J].临床儿科杂志,2014,32(1):43-47.DOI:10.3969/j.issn.1000-3606.2014.01.012. RU L,LUO Q,GUO Y F.Analysis of pathogen and anti-microbial resistance in children with urinary tract infection and nephrotic syndrome accompanied by urinary tract infection[J].Journal of Clinical Pediatrics,2014,32(1):43-47.DOI:10.3969/j.issn.1000-3606.2014.01.012.
[7]万学红,卢雪峰.诊断学[M].8版.北京:人民卫生出版社,2013. WAN X H,LU X F.Diagnostics[M].8th ed.Beijing:People′s Medical Publishing House,2013.
[8]王凌啸,梁丽俊.小儿泌尿系感染223例临床分析[J].宁夏医科大学学报,2015,37(4):405-408.DOI:10.16050/j.cnki.issn.1674-6309.2015.04.012. WANG L X,LIANG L J.Urinary tract infection in children:a report of 223 cases[J].Journal of Ningxia Medical University,2015,37(4):405-408.DOI:10.16050/j.cnki.issn.1674-6309.2015.04.012.
[9]韩伟娟,杨爱君.儿童泌尿系感染的诊疗[J].中国医刊,2015,50(10):42-45.DOI:10.3969/j.issn.1008-1070.2015.10.013. HAN W J,YANG A J.Diagnosis and treatment of urinary tract infection in children[J].Chinese Journal of Medicine,2015,50(10):42-45.DOI:10.3969/j.issn.1008-1070.2015.10.013.
[10]程川,林涛.现阶段儿童尿路感染的流行病学及诊治[J].儿科药学杂志,2013,19(5):582-587. CHENG C,LIN T.Epidemiology,diagnosis and treatment in children with urinary tract infection at the present stage[J].Journal of Pediatric Pharmacy,2013,19(5):582-587.
[11]刘贵建,程实.尿路感染的实验室诊断进展[J].中华检验医学杂志,2009,32(6):616-620.DOI:10.3760/cma.j.issn.1009-9158.2009.06.004. LIU G J,CHENG S.The progression of laboratory diagnosis for urinary tract infection[J].Chinese Journal of Laboratory Medicine,2009,32(6):616-620.DOI:10.3760/cma.j.issn.1009-9158.2009.06.004.
(本文编辑:石敏杰)
ClinicalFeaturesofAtypicalUrinaryTractInfectioninSchool-ageChildren
YANShi-jun,SUNYu*,QIANJing,PANQiu-sha
DepartmentofPediatrics,the81stHospitalofPLA,Nanjing210002,China
*Correspondingauthor:SUNYu,Chiefphysician,Associateprofessor;E-mail:sunyu19891005@163.com
ObjectiveTo investigate the clinical features of atypical urinary tract infection(UTI) in school-age children,in order to provide a reference for timely diagnosis and improvement of the prognosis of the disease.MethodsEighty-one school-age children who were diagnosed as UTI and
inpatient treatment in The 81st Hospital of PLA from 2011 to 2016 were enrolled and divided into typical group and atypical group based on whether they had typical UTI symptoms or not.Through reviewing the medical records,we collected the clinical data of the two groups,including sex,age,clinical symptoms,auxiliary examination results,comorbidity,diagnosis,treatment and prognosis.ResultsIn the participants,the prevalence of typical UTI symptoms was higher than that of atypical UTI symptoms 〔55.6% (45/81) vs 44.4% (36/81)〕.Patients with typical UTI symptoms and those without had no significant differences in male to female ratio and age distribution (P>0.05).The incidence of atypical UTI symptoms(abdominal pain,vomiting,vulvar itching,abnormal discharge on the underpants) differed significantly between the typical group and atypical group(P<0.05),but the incidence of fever,prevalence of leukocyturia,hematuria and albuminuria,levels of white blood cell count,C-reactive protein,urea nitrogen and serum creatinine detected on admission,main pathogenic bacteria(Escherichia coli) and overall distribution of the pathogenic species,sensitivity to ceftazidime,ceftriaxone,tazobactam sodium and aztreonam showed by urine culture results did not(P>0.05).Furthermore,patients with atypical UTI symptoms were more likely to be misdiagnosed compared with those with atypical UTI symptoms〔27.8%(10/36) vs 0〕(P<0.05).ConclusionAtypical urinary tract infections in school-age children is not uncommon.These patients have increased rates of abdominal pain,vomiting,vulvar itching,abnormal discharge on the underpants and misdiagnosis.Therefore,clinicians should improve their understanding of the clinical features of atypical UTI in order to reduce the rate of misdiagnosis.
Urinary tract infections;School age;Child;Clinical features
R 726.913
A
10.3969/j.issn.1007-9572.2017.25.025
2017-04-04;
2017-08-04)
210002 江苏省南京市,中国人民解放军第八一医院儿科
*通信作者:孙雨,主任医师,副教授;E-mail:sunyu19891005@163.com



