蔡淑惠 梁德尾 王珑 李雷雪
[摘要] 目的 研究并分析直肠癌合并糖尿病术后造瘘口感染的护理干预。 方法 选取2016年7月—2018年7月该院收治的120例直肠癌合并糖尿病的患者作为研究对象,采用数字随机方式将单数直肠癌合并糖尿病患者分为对照组,将双数直肠癌合并糖尿病患者分为实验组,对照组直肠癌合并糖尿病患者实行常规护理,实验组直肠癌合并糖尿病患者实行常规护理加循证护理,对比两组患者护理后血糖变化情况以及造瘘口感染发生概率。 结果 护理后,实验组直肠癌合并糖尿病患者血糖水平优于对照组直肠癌合并糖尿病患者,比较差异有统计学意义(P<0.05);实验组直肠癌合并糖尿病患者术后造瘘口感染发生概率低于对照组直肠癌合并糖尿病患者,比较差异有统计学意义(P<0.05)。 结论 直肠癌合并糖尿病患者实行合理的有效护理干预后,能够帮助患者患者在直肠癌手术后进行血糖控制,实现术后造瘘口感染发生概率降低。
[关键词] 直肠癌合并糖尿病;造瘘口感染;血糖控制;护理干预
[中图分类号] R587.2 [文献标识码] A [文章编号] 1672-4062(2019)05(a)-0110-02
直肠癌是消化道系统较为常见的严重恶性肿瘤疾病,目前多采用手术治疗,手术治疗后患者具有较高的造瘘口感染发生概率[1]。而直肠癌合并糖尿病患者,由于血糖水平控制较为困难,导致造瘘口感染发生概率更高[2]。为帮助直肠癌合并糖尿病患者降低术后造瘘口感染概率,选取2016年7月—2018年7月收治120例患者展开该次研究,报道如下。
1 资料与方法
1.1 一般资料
该次研究共选取该院收治的120例直肠癌合并糖尿病的患者作为研究对象。依据患者手术治疗时间前后对患者进行数字排序,并将单数直肠癌合并糖尿病患者分为对照组,将双数直肠癌合并糖尿病患者分为实验组。
其中,对照组直肠癌合并糖尿病患者男性24例,女性36例;年龄为31~70岁,平均年龄为(50.3±5.6)岁;糖尿病病程为2~20年,平均病程为(11.3±2.4)年;入院时血糖水平为8.6~20.3 mmol/L,平均血糖10.3 mmol/L。
实验组直肠癌合并糖尿病患者男性25例,女性35例;年龄为30~70岁,平均年龄为(50.4±5.8)岁;糖尿病病程为3~20年,平均病程为(11.6±2.3)年;入院时血糖水平为(8.7±20.4)mmol/L,平均血糖10.4 mmol/L。
两组直肠癌合并糖尿病患者入院时各项基本信息大致相同(P>0.05)。
1.2 纳入与排除标准
1.2.1 纳入标准 ①依据WHO规定诊断为糖尿病患者。②经CT扫描检查为直肠癌患者。③全部患者接受相同手术治疗。④患者以及患者家属同意配合研究。
1.2.2 排除标准 ①仅为糖尿病或者直肠癌患者。②拒绝配合治疗患者。
1.3 方法
两组患者接受相同的手术治疗,大致内容如下:患者实行静脉复合气管插管麻醉,行根治手术治疗,切除患者肿瘤以及周围组织,再植入人工肛门。
依据分组不同对应组别患者实行相应的护理,对照组直肠癌合并糖尿病患者实行常规护理,实验组直肠癌合并糖尿病患者实行常规护理加循证护理,具体内容如下。
常规护理:患者在手术前进行常规降血糖治疗,并接受心理护理和知识宣教。在术后实行体征观察,控制造瘘口感染发生概率。
循证护理:①首先成立循证护理小组,并安排小组成员进行循证护理相关专业知识学习,确定每位成员都熟练掌握循证护理技巧。②信息收集。护理人员对患者进行日常护理后,将护理过程中收集的数据作为分析基础,结合数据对患者发病原因进行分析,并根据分析结果改善对患者的护理方式方法,提升患者的康复效率。③护理人员可以借助网络平台进一步强化自身护理水准,学习更为先进的直肠癌合并糖尿病患者的护理技巧。④预防措施。为了深层次降低患者出现造瘘口感染的情况,因此护理人员需要明确其发生原因,并根据原因出发为患者进行针对性护理,降低造瘘口感染的发生概率。
1.4 观察指标
对比两组直肠癌合并糖尿病患者护理后血糖变化情况以及术后造瘘口感染发生概率。
1.5 统计方法
研究所采集数据均使用SPSS 22.0统计学软件版本处理,使用“均数±标准差”的形式表达护理后血糖水平,实行t检验,使用(%)表示2组直肠癌合并糖尿病患者的术后造瘘口感染发生概率,实行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 对比两组直肠癌合并糖尿病患者护理后血糖水平
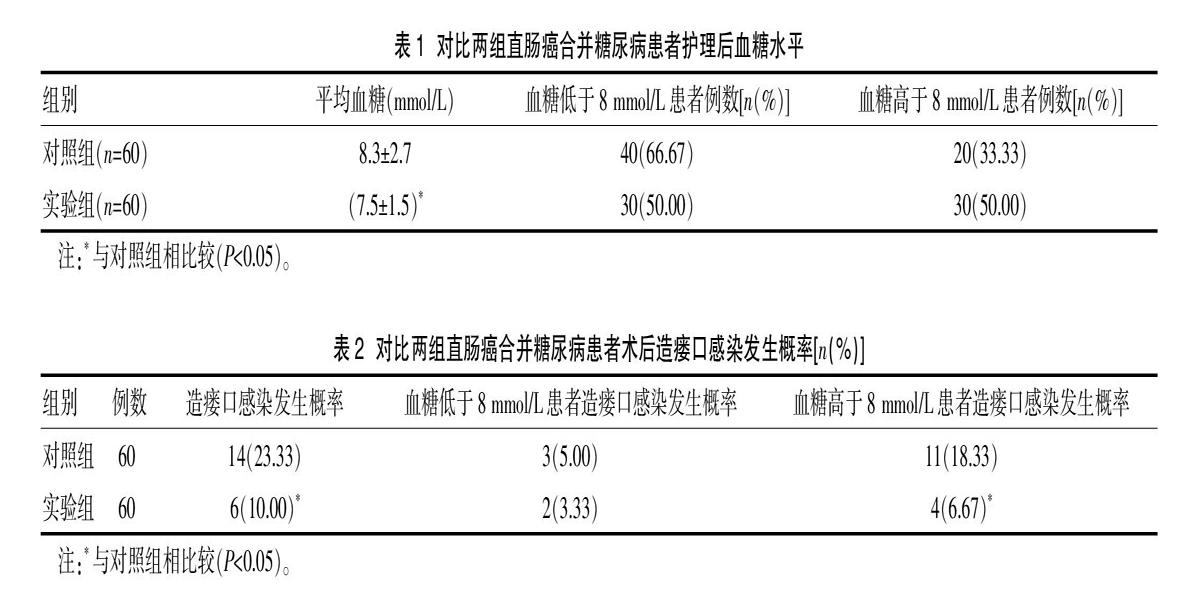
护理后,实验组直肠癌合并糖尿病患者血糖水平优于对照组直肠癌合并糖尿病患者,比较差异有统计学意义(P<0.05),见表1。
2.2 对比两组直肠癌合并糖尿病患者术后造瘘口感染发生概率
实验组直肠癌合并糖尿病患者术后造瘘口感染发生概率10.00%低于对照组直肠癌合并糖尿病患者术后造瘘口感染发生概率23.33%,比较差异有统计学意义(P<0.05),见表2。
3 讨论
直肠癌(Carcinoma of the Rectum,rectal cancer,cancer of rectum)是病发于人体齿状线至直肠乙状结肠交界处之间的癌症,常见于45岁上下患者,并且随着年龄增长发病概率也随之增长。由于直肠癌的复杂性,治疗极为困难。目前多采用手术治疗为常用治疗方案,但是手术时很难保留肛门及其功能,为改善治理效果,帮助患者保留相关生理功能,往往会给予患者置入人造肛门。而人造肛门极易造成造瘘口感染发生,造瘘口感染若处理不当可导致患者治疗无效化,发生严重医疗事故[3]。
据相关医学信息报道,血糖异常直肠癌患者其造瘘口感染发生概率相比普通直肠癌患者高出数倍。而现实生活中最容易出现血糖异常的人群为糖尿病患者,且现实生活中糖尿病患者数量与日俱增,加上现代人们的生活方式改变,直肠癌的发病概率也逐渐增长,这导致了直肠癌合并糖尿病患者数量大大增多。为帮助此类直肠癌患者实现术后造瘘口感染发生概率的降低[4-5],本文特此展开了直肠癌合并糖尿病术后造瘘口感染的护理干预的研究分析。
研究选取了120例直肠癌合并糖尿病患者作为研究对象,为突显护理干预对患者术后造瘘口感染发生的影响,特意将患者随机分成两组展开不同护理干预。其中60例患者实行常规护理,主要为术前降低患者血糖,术后重点关注患者造瘘口感染发生原因并给予针对护理。另60例患者实行常规护理加循证护理,在护理开始之前护理人员就开始学习直肠癌合并糖尿病的相关护理知识和技巧,首先对患者身体状况进行检查,并评估可能出现的并发症,随后根据检查结果和评估结果进行谈论和资料收集,将患者术后造瘘口感染发生概率降至最低。
研究结果显示,按照患者血糖8 mmol/L划分,血糖低于8 mmol/L患者造瘘口感染发生概率8.33%,而血糖高于8 mmol/L患者造瘘口感染发生概率为25.00%。由此可见患者术后造瘘口感染发生概率与患者血糖控制情况有直接关系,血糖越高其造瘘口感染发生概率也越高。
实行了不同护理干预方式的患者其血糖控制情况出现较大差异,由于实验组直肠癌合并糖尿病患者在术前实行循证护理,该护理干预方式帮助实现了血糖的降低,在手术前完成了血糖控制,实现了造瘘口感染发生概率的降低。而对照组直肠癌合并糖尿病患者由于实行常规护理,缺乏科学的降血糖处理方式方法,导致患者血糖控制不佳,进而无法有效控制患者术后造瘘口感染发生。
从研究结果数据显示分析,科学的护理方式帮助患者降低了血糖,实现造瘘口感染发生概率的降低,为直肠癌合并糖尿病患者治疗直肠癌提供巨大帮助,实现了预后的改善。
[参考文献]
[1] 刘娟,欧添英,马雪花,等.造瘘口扩张预防直肠癌根治术后造瘘口并发症的效果[J].护理实践与研究,2016,13(18):58-59.
[2] 谢绮雯,何雪梅,陈欣智,等.结直肠癌合并2型糖尿病围手术期护理体会[J].护士进修杂志,2012,27(15):1424-1425.
[3] 郭晓鹏,李秋梅,苑迅,等.低位直肠癌合并糖尿病患者行Miles术围手术期护理[J].糖尿病新世界,2016(4):156-158.
[4] 王丽,王敏.预防性末端回肠造瘘合并糖尿病围手术期舒适护理[J].中国老年保健医学,2013,11(4):90-91.
[5] 邹树林,尹春柱,邢宝成,等.结直肠癌合并糖尿病的围手术期处理体会[J].中国临床研究,2010,23(6):467-468.
(收稿日期:2019-01-29)



