王常伟 刘德中 郭亚洲 李锴 刘霄
河南省周口市中心医院,河南周口466000
青年高血压脑出血患者手术预后影响因素分析
王常伟 刘德中 郭亚洲 李锴 刘霄
河南省周口市中心医院,河南周口466000
目的分析青年高血压脑出血患者术后预后的影响因素。方法前瞻性登记我院2014年1月~2015年6月神经外科青年自发性脑出血手术患者83例,收集预后相关资料,包括性别、年龄、发病至入院时间、病情严重程度及实验室检查数据、治疗情况等,存活患者随访至术后6个月,根据6个月改良Rankin量表MRS评分分组,<3分的49例为预后良好组,死亡和MRS评分≥3分的34例患者为预后不良组,采用Logistic回归分析分析预后相关影响因素。结果所有患者均随访至终点事件(死亡)或术后6个月,无一例失访。预后良好组和预后不良组入院时NIHSS评分、GCS评分、最高收缩压、出血量、手术血肿清除量、随机血糖、发病至手术时间差异有统计学意义(P<0.05)。预后良好组合并脑疝、出血破入脑室、血脂异常率低于预后不良组,差异有统计学意义(P<0.05)。经Logistic回归分析,入院时最高收缩压≥180 mmHg、NIHSS评分≥8分、手术时间>72 h、随机血糖≥7 mmol/L、出血破入脑室是青年脑出血手术患者预后不良的危险因素(P<0.05)。结论青年脑出血手术患者入院时收缩压、随机血糖、NIHSS评分越高,患者预后越差,另外出血破入脑室、手术时间>72 h也是患者预后不良的危险因素,因此术前积极控制血压、血糖,对符合手术指征患者争取早期手术对改善预后可能有积极的作用。
青年人;高血压脑出血;手术;预后;影响因素
脑血管疾病的发病人群以中老年人为主[1]。但进入二十一世纪,随着环境和生活方式的改变,高血压发病年龄趋于年轻化,青年高血压患者逐年增加,高血压脑出血患者中青年患者的构成比例越来越高。而目前国内青年高血压预后的研究相对滞后,预后影响因素的干预多沿用中老年患者的经验,可能会有一定的偏差。本研究采用前瞻性登记,Logistic回归对青年高血压手术患者预后的影响因素进行分析,旨在为临床提供有价值的参考,现报道如下。
1 资料与方法
1.1 一般资料
选择我院2014年1月~2015年6月神经外科青年自发性脑出血手术患者83例,其中男51例,女32例,年龄21~44岁,平均(37.8±11.1)岁,根据6个月改良Rankin量表MRS评分分组,<3分的49例为预后良好组,死亡和MRS评分≥3分的34例患者为预后不良组,患者入院后均按照欧洲卒中协会制定的脑出血治疗指南进行治疗,包括手术治疗、血压管理、降颅压、防治并发症等。
1.2 纳入及排除标准
登记前向患者或家庭详细介绍研究目的、研究方法、随访时间,获得知情同意并签署知情同意书后入组。入选患者需符合以下条件:根据世界卫生组织(WHO)年龄划分标准[2],年龄在18~44岁,入院时经CT或MRI检查符合美国2010年成人自发性脑出血治疗指南中脑血血诊断标准;排除单纯蛛网膜下腔出血患者、颅脑外伤所致出血患者及随访困难的患者。
1.3 研究方法
详细记录患者基本情况,包括姓名、性别、年龄、入院情况、既往病史、家族史、发病时间、手术时间、入院时NIHSS评分、相关检查指标及随访情况。根据6个月改良Rankin量表MRS评分(0分:完全无症状;1分:有症状,但未见明显残障,能完成经常从事的活动或职责;2分:轻度残障,能独立处理个人事务,但不能完成以前从事的活动;3分:中度残障,可借助器械独立行走,生活需要人协助;4分:重度残障,生活和行走均需要人协助;5分:严重残障,卧床不起,需要持续照护;6分:死亡。)[3]分组,<3分的49例为预后良好组,死亡和MRS评分≥3分的34例患者为预后不良组。
1.4 质量控制
失访病例数在10%以内。为了保证随访率,患者出院时,除留下本人电话外,同时登记至少2个联系人电话。数据的录入均经过复核,汇总前随机抽取5例患者与原始资料校对无误后,进行统计分析,并合理控制各种混杂因素。
1.5 统计学方法
先对可能影响预后的相关因素应用SPSS 17.0统计学软件进行分析,计量资料以均数±标准差(±s)表示,服从正态分布,采用t检验,非正态分布,采用秩和检验。计数资料采用χ2检验,以P<0.05为差异有统计学意义。再以P<0.05的因素为自变量,6个月预后情况为因变量,采用Logistic回归分析,当95%CI不包括1时,以P<0.05为差异有统计学意义。
2 结果
2.1 两组预后相关因素比较
所有患者均随访至终点事件(死亡)或术后6个月,无一例失访。预后良好组和预后不良组入院时NIHSS评分、GCS评分、最高收缩压、出血量、手术血肿清除量、随机血糖、发病至手术时间差异有统计学意义(P<0.05)。预后良好组合并脑疝、破入脑室、血脂异常率低于预后不良组,差异有统计学意义(P<0.05)。见表1。
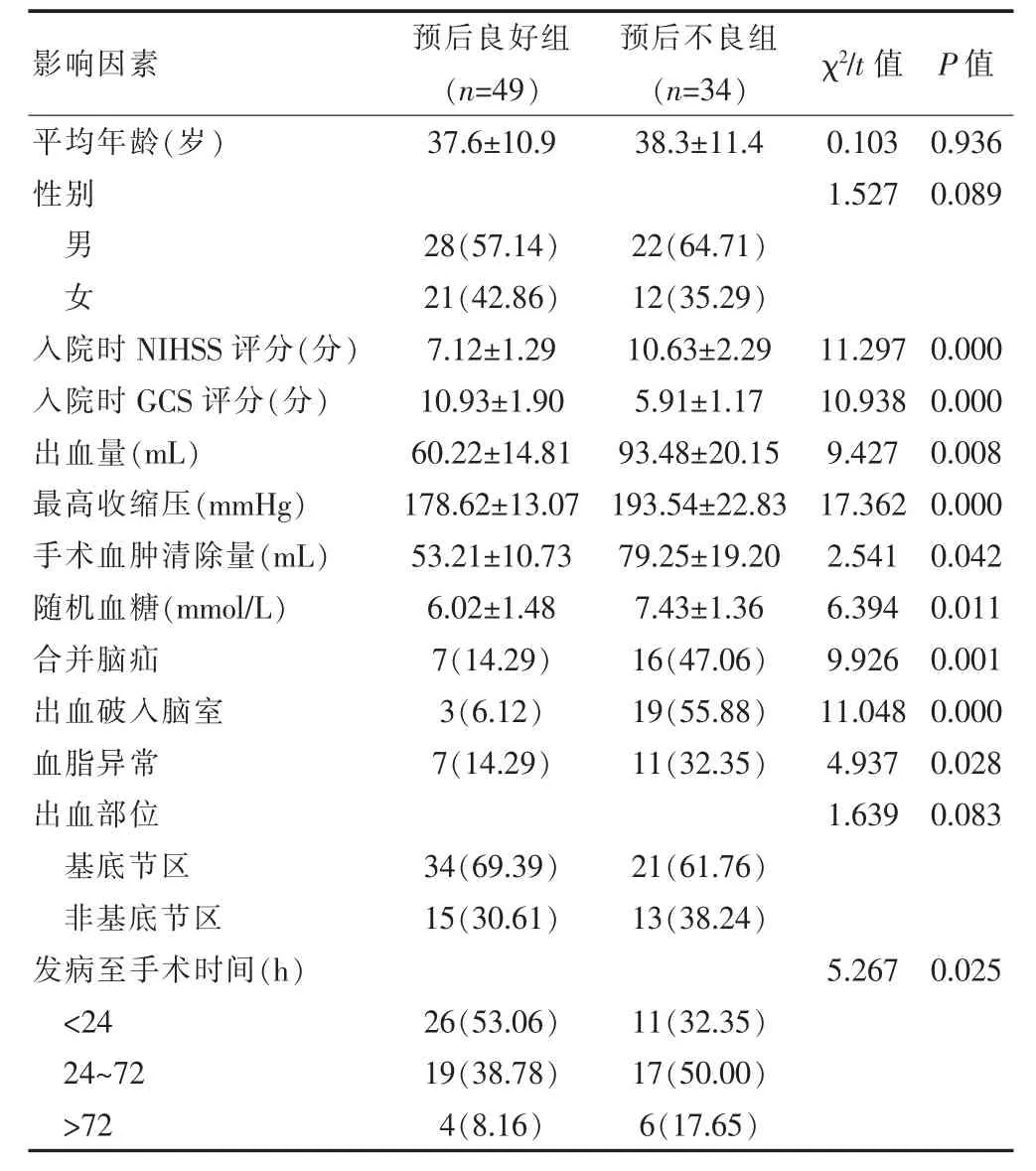
表1 两组患者预后相关因素比较
2.2 预后影响因素分析
Logistic回归分析显示,入院时最高收缩压≥180 mmHg、NIHSS评分≥8分、手术时间>72 h、随机血糖≥7 mmol/L、出血破入脑室是青年脑出血手术患者预后不良的危险因素(P<0.05)。见表2。
3 讨论
脑血管病是全球死亡率最高的3种疾病之一[4]。其中高血压脑出血病情进展快,死亡率和致残率高,患者中出血累及脑室系统或中线结构移位明显者往往需要手术治疗[5]。但术后仍有较高的病死率和致残率。统计显示,我国高血压脑出血患者病死率约为38%~64%,是欧美等国的4倍,而存活患者中75%遗留不同程度的残疾[6],成为家庭和社会的沉重负担。虽然近年来医疗技术水平不断提高,但国内在脑出血手术治疗方面仍无明显突破性进展。因此,如何优化治疗方案,对影响预后的因素进行干预,降低病死率和致残率是神经外科研究的重点和热点。

表2 预后影响因素Logistic回归分析
随着环境、生活方式改变等因素影响,青年脑出血的发病率逐年增加[7]。Rutten-Jacobs等[8]研究显示,青年高血压脑出血已成为自发性脑出血的致病因素之一,约占自发性脑出血的12%~46.5%。Marini等[9]社区调查显示,在上世纪八十年龄青年脑出血发病率为1.9/10万,到九十年代上升为10.18/10万,发病率明显增加。目前国内尚无青年脑出血发病率方面的调查,但从临床每年收治情况看,青年脑出血患者的构成比例明显增加,而且影响青年高血压脑出血患者预后的因素可能与中老年人稍有不同。因此,本研究具有一定的价值。
Cheung等[10]单因素预测显示,高血糖、高血压、神经功能缺损症状明显是脑出血死亡的危险因素。国内黄明火等[11]研究老年高血压脑出血手术患者预后的影响因素,结果高血压史≥10年,体质指数≥24 kg/m2、术前GCS评分≥9分是影响预后的危险因素。姜振威等[12]研究结果显示术前GCS评分、出血量、出血破入脑室、合并脑疝、术前最高收缩压青年高血压脑出血手术患者预后的影响因素。本研究预后单因素分析显示,预后良好组和预后不良组入院时NIHSS评分、GCS评分、最高收缩压、出血量、手术血肿清除量、随机血糖、发病至手术时间差异有统计学意义(P<0.05)。预后良好组合并脑疝、出血破入脑室、血脂异常率低于预后不良组,差异有统计学意义(P<0.05)。以上因素经Logistic回归分析,入院时最高收缩压≥180mmHg、NIHSS评分≥8分、手术时间>72 h、随机血糖≥7mmol/L、出血破入脑室是青年脑出血手术患者预后不良的危险因素。与Cheung等[10]、姜振威等[12]研究有一定的相似性。但与黄明火等[11]老年高血压脑出血手术患者预后的影响因素有明显不同。
本研究结果显示,出血破入脑室是影响预后的危险因素。出血破入脑室与出血量、合并脑疝有密切联系,出血量越大,血肿局部的压力越大,靠近脑室血肿更容易破入,也更容易形成脑疝。因此,患者出血破入脑室意味出血量较多,血肿量越大,占位效应越明显,中线结构移位及形成脑疝的机率越大,病死率越高。NIHSS评分是反映脑卒中患者神经功能缺损症状严重程度的有价值的指标,可直接反映脑出血患者意识水平和神经功能缺损[13-15]。本研究结果显示,入院时NIHSS评分越高,患者出现不良结局的可能性越大。最高收缩压≥180 mmHg患者预后不良。高血压脑出血患者出血部位多在脑实质深部,持续高血压可能会导致血肿扩大,引起神经功能的进一步恶化而影响预后,因此入院后应重视血压的控制。本研究还显示,入院时随机血糖升高的患者预后不良。当机体发生应激反应时,下丘脑-垂体-靶腺轴受到刺激,增加皮质醇、胰高血糖素、生长激素等分泌,在激素的共同作用下,引起血糖升高。同时脑组织的能量供应来源主要是糖的无氧酵解,脑出血发生后,在缺氧状态下血糖升高,糖的无氧酵解也随之增加,并增高血黏度,减慢血流速度,促进无氧代谢,致卒中区域侧支循环不良,脑组织酸中毒,通过干扰线粒体的氧化磷酸化过程而加重脑组织损害,影响患者的预后。因此,应重视青年脑出血患者血糖水平的监测,对血糖升高患者加以干预可能会改善预后。
本研究结果还提示,手术时间>72 h患者预后不良,这一因素上述研究均未提及。早期手术可尽快解除血肿的压迫效应,减轻脑组织的不可逆损害,有助于提高预后。青年高血压脑出血患者多突然起病,病情发展快,因此对有手术指征的患者更应及时手术。
[1]徐廷伟,周毅,秦永芳,等.高血压合并脑出血的临床诊治分析[J].中华神经医学杂志,2014,13(2):195-196.
[2]张金锋,陈金寿,陈建彬,等.微创理念对手术治疗高血压基底节脑出血预后的影响(附57例报道)[J].中华神经医学杂志,2012,11(4):401-404.
[3]李斌,谭卫,冯屹,等.小骨窗开颅手术时机选择对高血压基底节区脑出血预后的影响[J].中国临床神经科学,2014,(5):563-566.
[4]李晓干,王茜,孔新兴,等.高血压性脑出血预后相关影响因素研究[J].蚌埠医学院学报,2015,(11):1520-1524.
[5]单波.立体定向手术治疗对老年高血压少量脑出血患者预后的影响[J].中国老年学杂志,2013,33(21):5467-5468.
[6]吴有志,罗良生,张健,等.高血压脑出血患者诊疗及预后的影响因素[J].中国老年学杂志,2013,33(14):3328-3329.
[7]呼铁民,孙瓅贤,王维兴,等.青年与中老年急性脑出血的危险因素及预后比较[J].中国全科医学,2010,13(14):1537-1540.
[8]Rutten-Jacobs LC,Maaijwee NA,Arntz RM,et al.Clinical characteristics and outcome of in-tracerebral hemorrhage in young adults[J].JNeurol,2014,261:2143-2149.
[9]Marini C,Totaro R,De Santis F,et al.Stroke in young adults in the community-based L'Aquila registry:incidence and prognosis[J].Stroke,2001,32(1):52-56.
[10]Cheung RT,Zou LY.Use of the originalmodified,or new Intracerebral hemorrhage score to predict mortality and morbidity after intracerebral hemorrhage[J].Stroke,2003,34(7):1717-1722.
[11]黄明火,罗杰,徐春林,等.老年高血压脑出血的手术治疗及其预后影响因素[J].中国老年学杂志,2013,33(20):5115-5116.
[12]姜振威,汪华,向明清,等.影响青年高血压性脑出血预后的相关因素分析[J].神经损伤与功能重建,2015,6(11):538-540.
[13]雷启坤,董玉华.高血压脑出血患者血压变化分析[J].中国现代医生,2009,47(31):18-20.
[14]陈伟.微创血肿引流术对高血压脑出血患者神经功能恢复的影响机制研究[J].中国现代医生,2012,50(15):43-44,47.
[15]陈谦,水涛,郭再玉,等.微创穿刺引流联合开颅血肿清除术对高血压脑出血合并脑疝患者预后的影响[J].中国急救医学,2015,(z1):60-62.
Analysis of influencing factors for the prognosis of surgery of hypertensive cerebral hemorrhage in young patients
WANG Changwei LIU Dezhong GUO Yazhou LIKai LIU Xiao
Zhoukou Central Hospital in He'nan Province,Zhoukou 466000,China
Objective To analyze the influence factors for the postoperative prognosis of hypertensive cerebral hemorrhage in young patients.M ethods 83 patientswith spontaneous cerebral hemorrhage who were given the surgery in the Departmentof Neurosurgery in our hospital from January 2014 to June 2015 were prospectively registered.Relevant data of prognosis were collected,including gender,age,duration from disease onset to hospital admission,disease severity,laboratory test data,and treatment conditions.The alive patients were followed-up till 6 months after the surgery.The groupswere assigned according to the 6-monthmodified Rankin scale MRS scores,in which 49 patientswith the score of<3 were assigned to the favorable prognosis group,while another 34 patients who were deceased or with the MRS score of≥3 were assigned to the unfavorable prognosis group.Logistic regression analysis was applied to analyze the relevant influencing factors for prognosis.Results The follow-up was carried out for all patients until the endpoint event(death)or 6months after the surgery,without any loss to follow-up.The differences of NIHSS score,GCS score,maximum systolic pressure,amount of bleeding and surgical clearance rate of hematoma upon admission,random blood sugar,time of disease to the operation in the favorable prognosis group and unfavorable prognosis group were statistically significant(P<0.05).The rate of complicated cerebral hernia,extension to ventricles and abnormal blood lipid in the favorable prognosis group was lower than that in the unfavorable prognosis group,and the differences were statistically significant(P<0.05).After Logistic regression analysis,the maximum systolic pressure upon admission was≥180 mmHg,NIHSS score≥8,surgical time>72 h,random blood sugar≥7 mmol/L,and hemorrhage broken into ventricles were risk factors for unfavorable prognosis in young patientswhowere given the surgery of cerebral hemorrhage(P<0.05). Conclusion Upon admission of young patientswho are given the surgery of cerebral hemorrhage,the higher the random blood pressure and NIHSS score are,the worse the prognosis will be.In addition,hemorrhage into ventricles and surgery time>72 h are also risk factors for unfavorable prognosis.Therefore,active control of blood pressure and blood sugar may have positive effects on improving prognosis in the patients who are in accordance with the indications of operation and are given early surgery.
Young patients;Hypertensive cerebral hemorrhage;Surgery;Prognosis;Influencing factors
R651.15
A
1673-9701(2016)18-0027-03
2016-05-11)



