粟周华
[摘要] 目的 分析肌层浸润性膀胱癌术后辅助动脉灌注化疗及膀胱灌注化疗的临床疗效。 方法 将我院2008年1月~2010年12月泌尿外科肌层浸润性膀胱癌保留膀胱的80例患者随机分为两组:动脉灌注化疗组39例,术后仅采用动脉灌注化疗;膀胱灌注化疗组41例,术后仅采用膀胱灌注化疗。 结果 动脉灌注化疗组、膀胱灌注化疗组患者1年生存率分别为92.31%、92.68%,3年生存率分别为82.05%、80.49%,5年生存率分别为71.79%、70.73%;两组1年生存率、3年生存率、5年生存率比较差异均无统计学意义(χ2=0.03、0.01、0.03,P>0.05)。 结论 浸润性膀胱癌保留膀胱的患者术后应用动脉灌注化疗及膀胱内灌注化疗,可降低肿瘤复发率,提升患者生存质量。
[关键词] 肌层浸润性膀胱癌;动脉灌注治疗;生活质量;膀胱灌注治疗
[中图分类号] R737.14 [文献标识码] B [文章编号] 1673-9701(2017)05-0041-04
膀胱癌是泌尿系统常见的肿瘤,在我国的发病率呈逐年上升趋势。在恶性肿瘤中,男性膀胱癌的发病率位居第7位,女性发病率位居第10位[1]。肿瘤侵及或侵及超过膀胱肌层称为肌层浸润性膀胱癌,在我国膀胱癌中约占25%[2]。临床上行膀胱根治性切除术可提高患者术后生存率,改善术后生活质量,降低术后复发率[3]。肌层浸润性膀胱癌治疗的金标准是行根治性膀胱切除术和盆腔淋巴结清扫术,已得到美国泌尿外科协会(American Urological Association,AUA)、欧洲泌尿外科学会(European Association of Urology,EAU)和中华医学会泌尿外科学分会(Chinese Urological Association,CUA)的认可。但是经临床多年实践发现,患者行此项手术,术后造成的创伤和引发的并发症较多,同时患者的生活质量得不到保障,以致有很多患者不愿意接受此种手术方式[4]。近年来随着我国医疗设备、化疗药物、放疗技术及生物靶向治疗等快速发展,很多学者进行深入研究和探讨,在不降低临床疗效和保留膀胱功能的前提下治疗肌层浸润型膀胱癌[5]。本研究选取我院2008年1月~2010年12月泌尿外科住院治疗经保留膀胱手术后确诊为肌层浸润性膀胱癌(T2N0M0)80例患者为研究对象,术后应用不同的治疗方法评估肌层浸润型膀胱癌的临床疗效。现报道如下。
1资料与方法
1.1一般资料
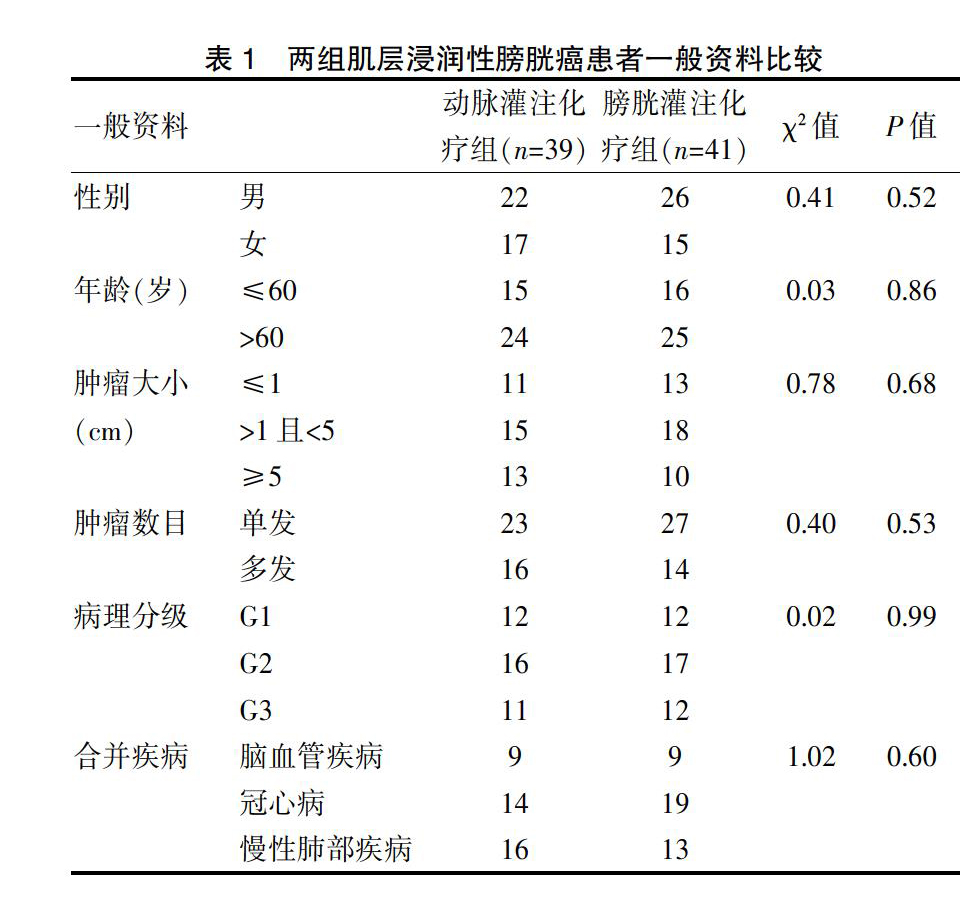
选取我院2008年1月~2010年12月泌尿外科住院治疗经保留膀胱手术后确诊为肌层浸润性膀胱癌(T2N0M0)80例患者分为两组,即动脉灌注化疗39例(动脉灌注化疗组),膀胱灌注化疗41例(膀胱灌注化疗组)。患者多表现为无痛性全程血尿。动脉灌注化疗组,男22例,女17例,平均年龄(62.1±13.7)岁;膀胱灌注化疗组,男26例,女15例,平均年龄(63.4±12.3)岁。经统计学分析,两组肌层浸润性膀胱癌患者在性别、年龄、肿瘤大小、肿瘤数目、病理分级及合并疾病方面,两组间比较差异无统计学意义(χ2=0.41、0.03、0.78、0.40、0.02、1.02,P>0.05)。见表1。
纳入标准:(1)经病理检查确诊为肌层浸润性膀胱癌;(2)入院前未行抗肿瘤相关治疗,包括化疗、放疗、生物治疗等;(3)入院检查心、肺、脑等功能无明显异常。排除标准:(1)局部发生转移,或已明确转移同时无法切除肿瘤;(2)伴有高血压、糖尿病、冠心病等慢性疾病难以控制;(3)肝肾功能严重受损,无法承受化疗;(4)患者拒绝配合或选用其他治疗方案。
1.2治疗方法
所有患者行治疗前,均与患者及其家属进行充分沟通,并签知情同意书。所有患者均行膀胱保守治疗。术后分为两个治疗组:动脉灌注化疗组39例,术后仅采用动脉灌注化疗;膀胱灌注化疗组41例,术后仅采用膀胱灌注化疗。
动脉灌注化疗即保留膀胱手术后1周内开始行动脉灌注化疗,每月1次,连续3次,改为3个月1次,连续3次。化疗方案选用:吡柔比星40 mg/m2+5-氟尿嘧啶1.0 g/m2+羟基喜树碱30 mg/m2。动脉灌注化疗后给予充分水化、碱化、利尿及护肝对症处理。膀胱灌注化疗即保留膀胱手术后1周内开始行膀胱灌注化疗,每周1次,8周后改为每个月1次,持续1年。采用吡柔比星40 mg溶于50 mL 5%葡萄糖注射液中,保留30 min。
患者术前均行入院常规检查,包括血液学、影像学等,尤其是术前螺旋CT、超声以及放射线检查。术后常规第3天、第7天均行血液分析、尿液分析及复查肝肾离子功能。术后1~2年,每1~3个月复查B超、螺旋CT、膀胱镜等;术后3~5年,每3~6个月复查B超、螺旋CT、放射线及膀胱镜等;术后5年以上,常规复查B超、螺旋CT、膀胱镜等。
1.3 统计学方法
用Excel 2007 录入原始数据,采用SPSS 17.0统计学软件进行统计分析,计量资料以均数±标准差表示,采用t检验;计数资料以(%)表示,采用χ2检验。两组总生存率采用Kaplan-Meier生存分析法,两组总生存时间采用Log Rank(Mantel-Cox)分析。P<0.05为差异具有统计学意义。
2 结果
2.1 两组肌层浸润性膀胱癌患者术后生存情况
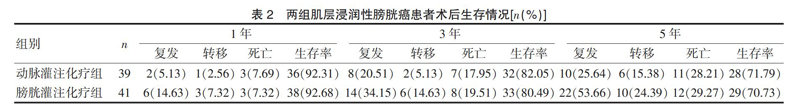
两组患者均进行随访,末次随访时间为2016年4月20日,随访时间为60~80个月,平均随访时间(62.1±5.8)个月。随着术后随访的延长,两组肌层浸润性膀胱癌患者发生肿瘤复发、转移及死亡例数逐渐增加。动脉灌注化疗组1年生存率为92.31%,3年生存率为82.05%,5年生存率为71.79%;膀胱灌注化疗组1年生存率为92.68%,3年生存率为80.49%,5年生存率为70.73%。膀胱灌注化疗组早期复发高于动脉灌注化疗组。经Kaplan-Meier 统计分析,两组1年生存率、3年生存率、5年生存率差异均无统计学意义(χ2=0.03、0.01、0.03,P>0.05)。
2.2两组肌层浸润性膀胱癌患者术后辅助治疗不良反应比较
患者行手术治疗后进行相关辅助治疗,在临床上会出现消化道反应,如腹部不适及胀痛、恶心呕吐等。在住院期间,经对症处理后,均能得到缓解。复查血液分析,发现血象相关指标均会出现不同变化,如白细胞降低、中性粒细胞降低、淋巴细胞降低及血小板降低等。临床上行升白治疗后,多数患者能在2周内恢复。在辅助治疗期间,肝肾功能无明显损伤。两组患者术后不良反应经统计学分析,差异均无统计学意义(χ2=0.80、0.36、0.24、0.52,P>0.05)。
3讨论
膀胱癌是泌尿系统最常见的肿瘤之一,占全身肿瘤的2%,以移行细胞癌最多见,约占90%[6,7]。膀胱癌生物学特性主要是术后易复发和发展浸润。临床标准的治疗方式是行根治性膀胱切除术,术后患者创伤大,多数患者很难接受。近年来,随着临床不断实践和创新,试图控制肿瘤同时保留膀胱的正常生理功能,辅以其他治疗,包括动脉灌注治疗、静脉化疗及膀胱灌注治疗,提高患者的生活质量[8,9]。临床对于浸润型膀胱癌保留膀胱的治疗进行多方面探讨,包括选择合适病例、适当的化疗药物及恰当的化疗方案,但至今尚未达成统一标准。经动脉介入治疗,药物先行达到靶向器官,短时间内将药物均匀分布,同时提升药物的有效浓度,同时不经全身血液循环,因此带来的化疗副作用少。研究也发现,经动脉治疗后达靶向器官时与蛋白结合的药物相对静脉用药要低,有效浓度可提升2~22倍,疗效提高4~10倍[10]。
多数研究认为,经动脉治疗,尤其是髂内动脉化疗具有选择性高、反应性强、毒性低级、临床化疗副作用少等优点[11]。同时,经动脉治疗对膀胱各层组织以及周围可能受侵的淋巴结和血管均有较好的作用。经尿道向膀胱内行灌注化疗,选择对膀胱癌细胞敏感的灌注药物,可在膀胱上皮内形成有效的化疗药物浓度,同时不经其他器官,全身吸收相对低,产生的毒性副作用低[12,13]。临床上对肌层浸润性膀胱癌保留膀胱术后行髂内动脉灌注化疗和膀胱灌注化疗,术后均可在一定程度上降低患者术后的复发率,同时提高患者生存质量,改善预后[14]。自1985年起,美国肿瘤放射治疗协作组(radiation therapy oncology group,RTOG)对肌层浸润膀胱癌患者行保留膀胱的综合治疗进行多项前瞻性的临床试验研究,临床研究结果显示术后5年总体生存率为49%~52%,过半患者保留了膀胱功能,多数患者对肿瘤局部控制率相对满意[15-20]。而此次研究中,5年生存率较美国肿瘤放射治疗协作组高,可能在选择病例上存在差异,同时此次研究所选取的样本量较少,也存在一定的差异。此次研究发现,应用动脉灌注化疗复发率相对膀胱灌注化疗要低,但转移率和死亡率并无明显差异。
综上所述,对肌层浸润性膀胱癌患者进行手术治疗术后辅助动脉灌注化疗或膀胱灌注化疗,在临床治疗上具有一定的安全性和有效性,在一定程度上可提高患者的生存率,患者的生活质量可得到一定的改善。在未来的研究中,进行深入研究膀胱癌的分子生物学及相关基因学,肌层浸润性膀胱癌的治疗会得到进一步进展,最终使患者受益。
[参考文献]
[1] 那彦群,叶章群,孙颖浩,等.中国泌尿外科疾病诊断治疗指南[M].北京:人民卫生出版社,2014:20-60.
[2] Di Capua Sacoto C,Lujan Marco S,Bahilo Mateu P,et al. Denovo urological neoplasm in kidney transplant patients:Experience in 1751 patients[J]. Actas Urol Esp,2010,34(1): 88-94.
[3] 张国辉,郑清友,关亚伟,等.保留膀胱综合方法治疗肌层浸润性膀胱癌的疗效评价[J]. 现代泌尿外科杂志,2012,17(4):374-376.
[4] Stenzl A,Cowan NC,De Santis M,et al.Treatment of muscle-invasive and metastatic bladder cancer:Update of the EAU guidelines[J]. Eur Urol,2011,59(6):1009-1018.
[5] 王平,沈思瑶,薄隽杰,等.膀胱部分切除术联合化疗治疗肌层浸润性膀胱癌的临床疗效分析[J].中国癌症杂志,2012,22(10):766-768.
[6] 张国辉,王金萍,郑清友,等.保留膀胱手术后不同辅助治疗方法治疗肌层浸润性膀胱癌的疗效评价[J].临床泌尿外科杂志,2013,28(11):806-809.
[7] 孙建涛,杨金辉,魏澎涛,等.二次根治性经尿道膀胱肿瘤电切术加介入栓塞化疗治疗肌层浸润膀胱癌的研究[J].中国现代医学杂志,2015,25(29):106-108.
[8] 王干,曹敬毅,王淇超,等.肌层浸润性膀胱癌保留膀胱术后髂内动脉灌注化疗的临床疗效[J].肿瘤防治研究,2015,42(8):810-813.
[9] Calabrò F,Sternberg CN.Neoadjuvant and adjuvant chemotherapy in muscle-invasive bladder cancer[J].Eur Urol,2009,55(2):348-358.
[10] 姚启盛,王小康,杨勇,等.髂内动脉灌注化疗联合双联灌注预防膀胱肿瘤电切术后复发[J].现代泌尿生殖肿瘤杂志,2009,1(5):276-278.
[11] Azuma H,Inamoto T,Takahara K,et al.Neoadjuvant and adjuvant chemotherapy for locally advanced bladder carcinoma:Development of novel bladder preservation approach,Osaka Medical College regimen[J]. Int J Urol,2012,19(1):26-38.
[12] Chen J,Yao Z,Qiu S,et al.Comparing intra-arterial chemotherapy combined with intravescial chemotherapy versus intravesical chemotherapy alone:A randomised prospective pilot study for T1G3 bladder transitional cell carcinoma after bladder-preserving surgery[J]. Cardiovasc Intervent Radiol,2013,36(6):1521-1526.
[13] 李连军,陈强,赵勇,等.吉西他滨与顺铂联合化疗治疗肌层浸润性膀胱癌的疗效观察(附35 例报道)[J].泌尿外科杂志(电子版),2011,3(4):10-14.
[14] 龚虹云,宋启斌,胡伟国,等.根治性放疗与根治性手术治疗肌层浸润性膀胱癌的Meta分析[J]. 中国肿瘤,2013,22(8):671-675.
[15] Smaldone MC,Jacobs BL,Smaldone AM,et al.Long-term results of selective partial cystectomy for invasive urothelial bladder carcinoma[J]. Urology,2008,72(3):613-616.
[16] 陈思,李剑峰,麦惠洪.膀胱部分切除术在肌层浸润性膀胱癌治疗中的价值[J].中国医药科学,2016,6(5):202-204.
[17] 刘焕银.根治性经尿道膀胱肿瘤电切术联合化疗治疗肌层浸润性膀胱癌的临床疗效观察[J].当代医学,2015, 21(14):50-51.
[18] 邓志辉.膀胱部分切除术治疗老年肌层浸润性膀胱癌的临床疗效观察[J].现代诊断与治疗,2015,26(23):5451-5452.
[19] 郭志远.经尿道电切术治疗25例老年肌层浸润膀胱癌临床疗效观察[J].现代诊断与治疗,2014,25(19):4453-4454.
[20] 殷金龙.经尿道电切术治疗老年肌层浸润膀胱癌效果探讨[J].中外医学研究,2014,12(16):14-16.
(收稿日期:2016-11-12)



