胡路琴 袁惠芝 郭绮棱 曾萌
ICP是一种妊娠期出现以瘙痒及黄疸为特点的妊娠并发症。ICP的早产率及围生儿死亡率高,其发病的原因及发病机制迄今不明。其发病率为0.8%~12%[1]。本文回顾性分析了两年来收治的98例ICP患者的相关临床资料,并进行总结,现报告如下。
1 资料与方法
1.1 一般资料 2009年1月-2011年1月在笔者所在医院住院分娩的孕产妇的总数为11 406例,其中符合ICP诊断的患者有98例(研究组),其发病率为0.85%,根据甘胆酸、总胆汁酸值等分为轻度组(n=67)和重度组(n=31),随机抽取同期正常分娩的产妇103例为对照组。研究组孕妇年龄21~39岁,平均(26.4±5.5)岁。对照组孕妇年龄19~33岁,平均(28.6±7.0)岁。研究组孕妇孕周为29~39周,平均(38.2±10.1)周,对照组孕妇孕周为31~40周,平均(38.9±15.3)周,研究组和对照组孕妇年龄、孕周比较差异无统计学意义(P>0.05),具有可比性。两组患者均排除肝炎、脂肪肝、妊娠期高血压疾病等合并症。
1.2 诊断标准 参照2011年中华医学会妇产科学会产科学组制定的《妊娠期肝内胆汁淤积症诊疗指南》。
1.2.1 诊断基本要点 以皮肤瘙痒为主要症状,无皮疹,少数孕妇可出现轻度黄疸;全身情况好,无明显消化道症状;可伴肝功能异常,胆红素升高;分娩后瘙痒、黄疸迅速消退,肝功能恢复正常。
1.2.2 确诊要点 空腹检测血甘胆酸升高>500 μg/dl(>10.75 μmol/L)或总胆汁酸升高≥10 μmol/L可诊断成ICP。
1.2.3 轻、重度分型 轻度:(1)生化指标:血清总胆汁酸升高10~39 μmol/L,血清甘胆酸10.75~43 μmol/L,总胆红素<21 μmol/L,直接胆红素<6 μmol/L,丙氨酸氨基转移酶<200 U/L,天冬氨酸氨基转移酶<200 U/L。(2)临床症状:瘙痒为主,无明显其它症状。重度:(1)生化指标:血清总胆汁酸≥40 μmol/L,血清甘胆酸≥43 μmol/L,总胆红素≥21 μmol/L,直接胆红素≥6 μmol/L,丙氨酸氨基转移酶≥200 U/L,天冬氨酸氨基转移酶≥200 U/L。(2)临床症状:瘙痒严重,伴有其他症状;<34孕周发生ICP、合并多胎妊娠、妊娠期高血压疾病、复发性ICP、曾因ICP致围产儿死亡者。
1.3 统计学处理 采用PEMS 3.1统计学软件对数据进行分析处理,所得数据采取 字2检验,以P<0.05为差异有统计学意义。
2 结果
ICP患者不良妊娠结局发生率明显高于对照组,ICP患者中胎儿窘迫率、剖宫产率、低体重儿发生率、新生儿窒息率、早产率、羊水混浊率、产后出血率明显高于对照组,差异有统计学意义(P<0.05)。胎膜早破率两组比较差异无统计学意义(P>0.05),详见表1。ICP患者中重度组胎儿窘迫率、低体重儿发生率、新生儿窒息率、早产率、羊水混浊率高于轻度组(P<0.05),胎膜早破率、剖宫产率、产后出血率两组比较差异无统计学意义(P>0.05)。详见表2。
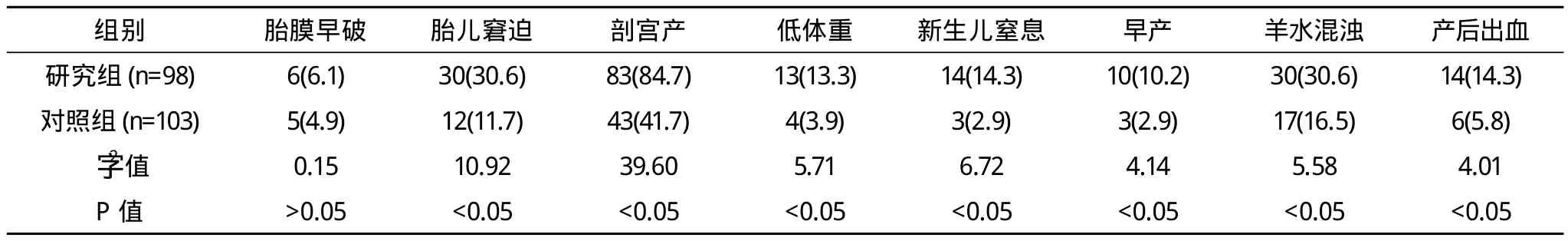
表1 两组产妇妊娠结局的比较 例(%)
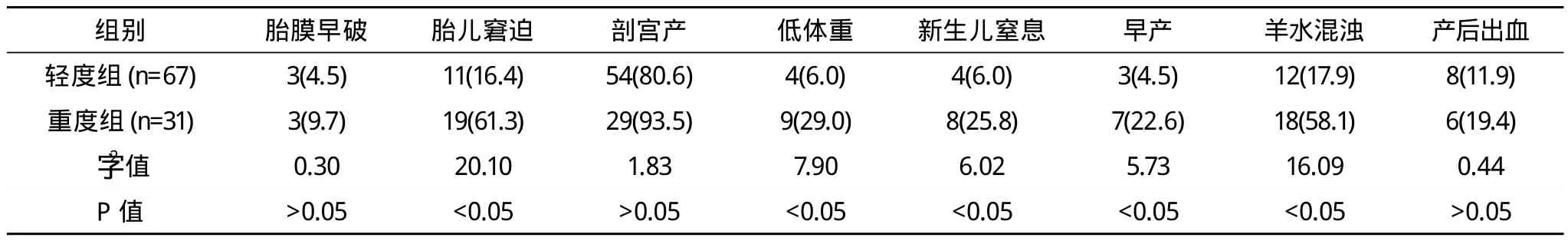
表2 轻、重度ICP患者妊娠结局的比较 例(%)
3 讨论
妊娠期肝内胆汁淤积症是一种严重的妊娠期并发症,起病大多数在妊娠晚期,少数在妊娠中期。ICP可导致围产儿病死率明显升高。ICP的发生与地域及种族有关。围产儿的结局与胆汁酸水平病有相关性[2]。一般孕妇应在孕32~34周常规测定血清甘胆酸或总胆汁酸水平,具有ICP高危者应提前至孕28周测定,结果正常者3~4周再复查。国外有报道,血清总胆汁酸水平≥40 μmol/L,预示胎儿结局不良[3]。ICP分度有助于临床监护及管理。甘胆酸敏感性强而特异性弱,总胆汁酸特异性强而敏感性弱,所以临床上要结合两者对病情综合评估[4]。但是轻度ICP孕妇,仍有发生死胎的可能,因此,仍需重视其胎儿的监护。
ICP围产儿死亡的原因及发生机制至今仍不明了,有学者认为ICP患者血清总胆汁酸水平升高,胆盐沉积于胎盘绒毛间隙,影响气体、营养交换,导致胎盘储备功能下降,一旦处于应激状态,就容易出现胎儿窘迫、死胎、早产、死产。胆汁酸对胎儿心肌细胞可能有毒性作用,影响心脏收缩功能、心律失常,致胎儿猝死[5]。有报道,高浓度胆汁酸对游离胎盘绒毛静脉有浓度依赖型血管收缩作用,导致胎儿血液灌流急剧下降而缺氧[6]。高浓度胆汁酸、胆红素进入胎儿体内,破坏细胞线粒体膜产生自由基,导致呼吸链功能障碍和胎儿对氧的利用障碍,引起胎儿急性缺氧[7]。临床上可以通过很多方法监测胎儿宫内情况,包括自数胎动、胎儿生物物理评分、脐动脉多普勒超声检查、胎心电子监护、羊膜镜检查、羊膜腔穿刺检查羊水性状等。但ICP胎儿死亡通常发生突然,目前尚无可靠的方法可以监测胎儿宫内情况,完全避免死亡。
胆汁酸可刺激胎儿结肠运动,排出胎便,羊水污染,导致胎儿不良预后。血清胆红素越高,羊水粪染率明显增高,胎儿缺氧越严重。本研究提示,ICP组羊水污染率明显高于对照组,且羊水污染率与病情轻重有关。国内有研究认为采用羊膜腔穿刺术、临产后及早行人工破膜等措施尽早发现羊水胎粪污染,适时终止妊娠对降低ICP患者围产儿死亡率具有重要的临床价值[8]。
本研究中ICP患者早产率较对照组高。早产是围产儿死亡的重要原因。其发病原因仍不清楚。目前认为ICP患者早产可能是缩宫素、多种激素、前列腺素综合作用的结果。ICP患者子宫肌纤维对缩宫素的反应性增加。胆汁酸可影响细胞膜的稳定性,促过Ca2+内流,使子宫肌纤维对缩宫素敏感性增高。国外有学者发现胆汁酸可影响胎儿固醇类物质代谢、16α羟化酶活性下降,造成脱氢表雄酮堆积,大量的脱氢表雄酮通过胎盘转化为E2,从而诱发早产。前列腺素(PG)从胎盘、子宫、及蜕膜释放是分娩发动的主要原因。动物试验表明,胆汁酸可刺激前列腺素释放,从而诱发早产。
综上所述,ICP是妊娠中、晚期的重要并发症,主要危及胎儿。临床上应根据发病的孕周、实验室检查结果、胎儿宫内情况等,适时终止妊娠,尤其是对于重度ICP患者,要加强监护,避免新生儿不良预后,改善妊娠结局。
[1]丰有吉,沈铿.妇产科学[M].第2版.北京:人民卫生出版社,2010:130-132.
[2]Zecca E,Luca D E,Barbato G,et al.Predicting respiratory distress syndrome in neonates from mothers with intrahepatic cholestasis of pregancy[J].Early Hum Dev,2008,84(5):337-341.
[3]Glantz A,Marschall H U,Mattsson L A.Intrahepatic cholestasis of pregency:relationships between bile acid levels and fetal complication rates[J].Hepatology,2004,40(1):467-474.
[4]漆洪波,邵勇,吴味辛,等.妊娠肝内胆汁淤积症分度诊断和处理的临床意义[J].中华妇产科杂志,2004,39(1):14-17.
[5]刘兴会,贺晶.重视妊娠期肝内胆汁淤积症的规范化诊治[J].中华妇产科杂志,2011,46(5):321-323.
[6]乐杰.妇产科学[M].第7版.北京:人民卫生出版社,2008:101-103.
[7]王芬,康莉,朱桃花.452例妊娠肝内胆汁淤积症孕妇羊水性状与妊娠结局的探讨[J].中华妇产科临床杂志,2010,11(6):436-439.
[8]邓妮,侯红瑛,梅志雄,等.131例妊娠肝内胆汁淤积症的围生结局分析[J].实用妇产科杂志,2009,25(1):34-36.



