张蕾 南京医科大学第四附属医院
新医改之后,医疗服务的价格有所调整,这导致许多医院原本的收支结余提成分配模式必须调整,这不仅是提升精细化管理水平的需求,而且还是许多医务工作者的心声,因此,探究一种新型的绩效考核机制,已成为我国许多医院在发展中必须要解决的问题。在医院发展中促进绩效考核改革,这是医院工作的重点。在绩效考核的改革环节中,需制定出明确的战略目标。另外,对绩效考核进行改革时,还需要分析每一位职工的具体工作特征、工作状况等,将实际工作当作绩效工资配置的依据,以确保考核的公平性与公正性,从而提升职工的工作积极性,提升医院的整体管理质量。
一、新医改视野下医院绩效考核改革的必要性
(一)传统绩效考核工作面临局限性
在我国医院的传统绩效考核过程中,许多医院采取成本核算的基本模式。对于成本核算模式而言,其在特定历史时期下存在着重要管理价值。其可以取代传统的收入提成机制,从而控制医疗机构的运行成本,优化运营系统,提升医院职工的工作积极性。但随着成本核算模式的发展,其局限性问题与日俱增。
首先,传统成本核算模式不能呈现出医疗服务及不同项目的质量、技术性与风险等,无法综合体现科室的具体工作量,不利于更好地评估各科室服务质量。其次,在支出中包含很多的分摊元素,或者科室无法控制的成本项目,导致科室的成本大幅度提升。最后,在这种绩效考核背景下,医院的收支结余存在分配模式缺陷,这导致越来越多的科室过于关注经济指标,没有关注公立医院的公益性。
(二)新医改政策对绩效考核提出更多要求
在国家实行新医改政策后,对传统收支结余的提成机制带来巨大影响,已无法根据原提取比重来继续执行。这是由于在大多数医院的发展中都贯彻“九不准”要求,而药品收入本来就不能被纳入绩效核算范畴。在执行新医改之后,国家取消药品加成,医疗价格有所提升,倘若仍然根据原方案来进行绩效考核,会导致在工作量不变的条件下出现绩效多发现象,进而导致提取比例生硬性降低。
除此之外,还会引起医务工作者的不满意,严重降低科室的服务质量及工作热情。所以,在执行新医改政策后,在医院的发展中必须要及时跟进管理制度,加大对绩效考核工作的改革力度。从医务工作者比较关注的薪酬制度出发,优化绩效考核体系,切实维护并保障广大医务人员的权益。
(三)医院内部的财务收支负担沉重,风险高
在公立医院进行绩效考核的过程中,其关键环节在于充分瓦解以药养医的不良模式,拓展补偿来源,如可以将补偿来源分成两个方面,一方面为医疗收费,另一方面为财政补助。结合2020 年我国卫生计生委卫生发展研究中心发布的统计数据来看,2020 年,我国公立医院的财政补助收入在总收入中的比重为9.5%,财政补助存在着缺位严重现象。
与此同时,由于医院具有公益性质,在医疗收费的价格方面不可能瞬间下调到位,所以对于很多公立医院来说医疗价格补偿并不到位,同等工作量下医院的结余是减少的。这一点可以通过卫生发展研究中心发布数据来证明,数据显示2016 年业务收支为负数的公立医院有2428 个,占公立医院总数的27.9%,负结余总量达到-199 亿元。从2016—2018 年发展趋势上看,负结余医院数量从1649 个增加到2428 个,比例从19.0%增加到27.6%,负结余总量从-86 亿元增加到-199 亿元。
二、新医改视野下医院绩效考核改革存在的问题
(一)信息系统发展落后
在绩效考核过程中,确保其科学性、有效性、真实性、完整性及准确性等,这是医院绩效考核工作的重点。但在绩效考核的改革中,必须引进相应的信息系统。本文深入调查我国医院的绩效考核改革现状,发现在临床业务的信息子系统建设中存在着准确性比较差与关联性弱的问题。且更新速度比较缓慢,不能及时更新并提取有效数据,这导致绩效考核效率降低,不利于为薪酬分配机制改革提供相应的思路。
(二)领导层对绩效考核不重视
在一些基层医院的运行中,基层医院院领导、中层干部还没有意识到绩效管理的重要性,对绩效考核改革的关注度相对低下。在工作中没有及时优化绩效管理机制,缺乏重视度。且一部分科室没有将绩效考核纳入工作重心,甚至将其当作科室额外的负担,在态度方面表现出应付了事的现象,缺乏常态化思维,这导致医院绩效管理工作流于形式,无法更好地产生实效,影响绩效考核的改革进展。
(三)在绩效考核中缺乏沟通和反馈机制
在绩效考核过程中,医院管理者没有严格按照PDCA 法则来执行,在绩效考核方面缺乏循环机制,如绩效的计划、辅导、组织、考核及反馈等缺乏关联性。绩效考核忽略反馈,比较重视考核结果,与员工缺乏科学的沟通反馈,在工作中没有对偏倚进行及时纠正。甚至将绩效考核工作看作一种单纯的评价机制,医院没有结合绩效考核的现存问题来设定出改进方案,调整力度较低。
(四)绩效分配体系不严谨,缺乏科学性
在绩效分配系统中,职级系数、工作量指标设计、服务指标权重及质量指标设计等,都是从管理人员的传统经验出发的,导致绩效考核指标体系缺乏依据及针对性。甚至还有一部分医院在绩效考核中直接效仿其他标杆医院的制度。另外,在科室绩效考核中,由于很多医院科室存在着强烈的自主权,有可能出现绩效考核不公平的问题,如医院的科室主任可能为缩小不同岗位差距,而随便改变薪酬分配系数,对绩效考核指标权重的关注度与重视度相对低下。
三、新医改视野下医院绩效考核改革的优化对策
(一)构建完善的信息系统
在医院绩效考核的改革过程中,医院管理者必须要重视绩效考核的改革质量。而在绩效考核过程中,评价其质量高低与否的主要指标为公平性、有效性、真实性、完整性、科学性、合理性、规范性及准确性等。在这个过程中,医院管理者要从实际情况出发,引进完善的信息系统。如医院可以将现代化信息技术应用于绩效考核信息系统建设中,并构建综合性比较强的大数据平台,提升绩效考核的信息管理质量,提升不同信息系统的关联性,实现互联互通的目标,科学处理当前的信息孤岛缺陷。这可以为绩效考核工作的顺利开展提供科学支撑,让绩效考核工作更为快速与准确,可以全方位采集医院医保、财务、服务、医疗、药品、护理及耗材等的真实性数据,并改善绩效考核质量,促进绩效考核的精准化发展。
(二)强化领导层的绩效管理意识
在医院绩效考核的改革环节中,医院各个部门及领导层必须要给予高度重视。例如,医院管理者应当加大宣传力度,定期开展关于绩效管理的知识培训活动,优化宣传模式。如可以通过邀请一部分业内专家来培训的方法,强化各科室主任对绩效考核的认识。也可以通过开展专题讲座会议、举办座谈会及设计绩效考核简报等方法,在医院的OA 系统、官方网站等增设绩效考核的专栏内容,多管齐下来强化医院全体职工的绩效考核理念,形成良好的绩效考核风气,这可以为推进改革提供优质环境。同时,医院院长也要关注各层次管理者的思想态度,引导医院领导层意识到推进绩效考核改革的价值,并主动为绩效考核工作的开展提供计划和组织保障。
(三)建立科学的绩效反馈机制
在绩效考核中,最终的执行对象为医院职工。因此,在医院开展绩效管理工作时,职工为绩效考核工作的基础。为提升医院绩效考核工作的质量,医院应当主动构建自上而下的创新沟通机制。且医院各层次领导要深入基层,经常通过下科室的方法了解一线医务工作者的想法,与医院职工进行绩效沟通,了解一线的绩效目标执行情况及效果,进行全过程追踪,让被考评者在经过绩效考核后了解个人的根本问题,认识自身的不足之处,并及时改正缺陷与问题,这对于医院职工的发展和进步有着重要意义,也可以为医院的绩效考核改革提供关键性依据,优化医院的保障制度。为确保绩效考核的反馈质量,医院还可以构建动态监管制度,对绩效考核的具体细节进行监管,及时发现不公平与不合理的地方,然后提出改进策略,确保医院绩效考核工作得以顺利开展,杜绝出现形式主义倾向。
(四)构建基于RBRVS 的集成绩效评价体系
以资源为基础的相对价值体系(Resource Based Relative Value Scale,RBRVS),是指对比医师在服务中的投入情况如资源要素、具体的成本等,来对每一次的服务进行相对价值评估。现阶段,RBRVS 已经被应用于许多国外医院,并成为很多国家控制医疗费用的关键性手段。在我国,长庚医院、华西医院及中山大学附属肿瘤医院等于1993 年引进该模式,在经过二十多年的发展后,评价体系已逐步成熟和完善。
所以,在医院绩效考核过程中,可以将RBRVS 当作基础来构建完善的绩效指标体系,促进绩效、激励相结合,实现多劳多得的目标,严格执行优绩优酬。如在公立医院的发展中,要想提升绩效考核的效率,必须要引进绩效指标的分层模式,深入分析各个科室的实际运营状况,加快改革步伐。与此同时,在绩效指标的分层过程中,需要遵循层层传递的基本原则,让各个科室工作者明确自身的地位,并为医院的可持续发展而共同努力,这可以让患者获得高质量服务。关于医院绩效考核指标体系设计,本文在参考相关文献后,针对医疗组和护理组设计指标,如表1 和表2 所示。

表1 医疗组考核指标体系
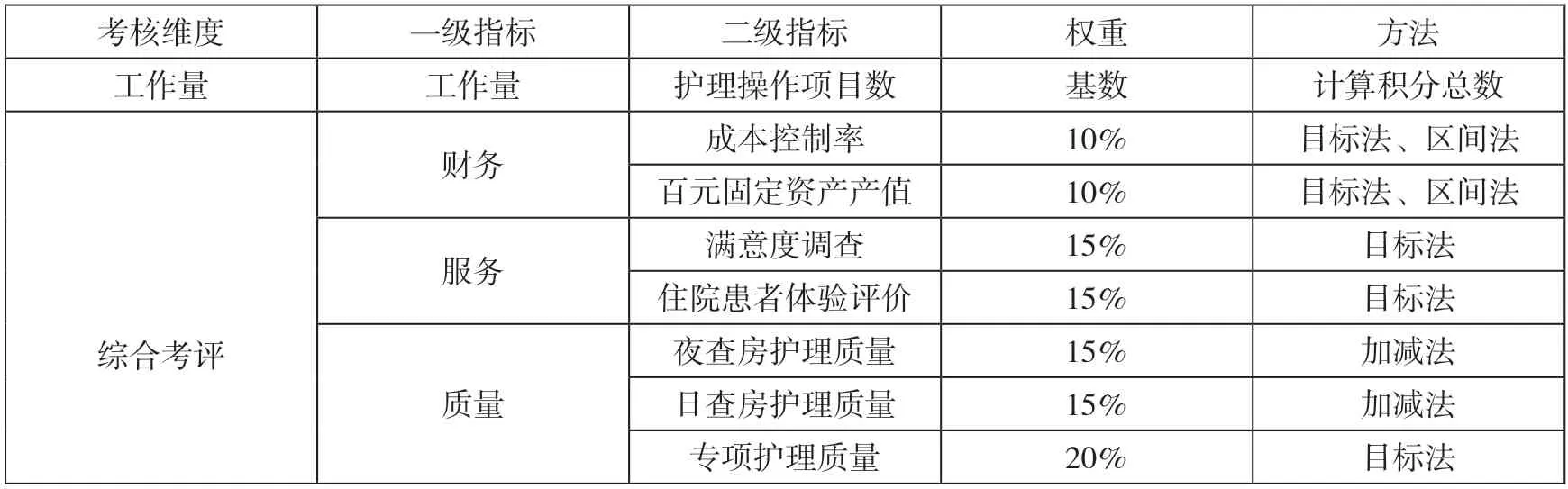
表2 护理考核指标体系
四、结语
综上所述,在新医改环境下,医院要主动完善经营管理模式,深入了解人民群众需求,为其提供安全性较高的医疗服务。但在提升医疗服务的过程中,对医疗成本的标准有所降低,导致医院的绩效考核工作执行难度大,很难确保医院工作者的权益。这需要医院在新医改环境下构建相应的绩效考核体系,推进绩效考核的改革,兼顾医院服务质量、岗位工作量,优化薪酬分配机制,激发医务人员的主观能动性,在确保医疗质量的同时,科学控制医疗成本,让医院的经营效益得以显着提升。



