黄 洁 李承红
江汉大学附属医院 武汉市第六医院呼吸内科,湖北武汉 430025
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是一种常见的可以预防和治疗的疾病[1]。然而COPD并不单纯是肺部疾患,还会存在如全身炎性反应、体重下降、呼吸肌肉萎缩、运动耐力下降等全身不良反应,严重影响患者的生活质量,给患者和社会造成沉重的经济和社会负担[2]。COPD患者往往合并营养不良,而营养不良又主要影响患者的日常活动能力和生活质量,同时也是发病率和病死率独立的预后指标[3]。本研究旨在观察综合干预治疗对COPD患者肺功能、营养状况及生活质量等影响。
1 对象与方法
1.1 对象
对2010年3月~2012年6月在江汉大学附属医院呼吸科住院的COPD 228例患者组成进行研究,COPD患者均符合中华医学会呼吸病学分会COPD诊治规范[4](2007年修订版)。患者对研究的方法及目的均知情同意。排除标准:其他呼吸系统疾病,如支气管扩张、肺结核、支气管哮喘、肺癌等;其他脏器疾病,如冠心病、心衰、肝肾功能不全等;相关的营养代谢疾病,如甲状腺功能亢进症、糖尿病、肝硬化等。营养不良的标准:当患者符合以下1种或多种情况时,考虑合并营养不良:①贫血,血红蛋白<90 g/L;②体重减轻:在1月内体重下降超过5%或半年内体重下降超过10%;③体重指数(BMI)<21 kg/m2;④周围血淋巴计数<2000个/mL;⑤三头肌皮皱厚度或上臂肌周径 <正常值80%。研究发现其中有80例合并营养不良,占COPD患者的35.08%。将这80例患者按就诊时间分为两组:对照组(n=40),年龄(71.08±10.22)岁。治疗组(n=40),年龄(69.28±9.42)岁。两组患者年龄、性别、营养状况、肺功能指标、生活质量等各项指标比较差异均无统计学意义(P>0.05),具有可比性。
1.2 方法
对照组患者采用常规治疗方法:包括药物治疗(如抗生素、茶碱类、化痰、激素等)、雾化、氧疗或机械通气等,并根据患者具体病情选择。治疗组患者在常规治疗基础上,运动训练和营养支持等方法结合使用,并研究观察6个月。运动训练包括:①呼吸功能训练:训练有效咳嗽;腹式呼吸;缩唇呼吸。②呼吸体操:上肢肌力训练;胸部活动;下肢膝关节;下肢肌肉牵拉;下蹲。③有氧训练:主要是循序渐进的慢步、健身跑等。步行速度控制为60~80 m/min,慢跑速度在80~120次/min,血氧饱和度在90%以上,适宜运动心率控制在90~140次/min。整个过程以不至于出现呼吸困难为宜。营养支持方法:住院期间,采用Harris-Benedict公式[5]计算患者的静息基础能量消耗(BEE),再根据性别等系数调整计算热量摄人量,合理搭配三大营养成分,按碳水化合物占40%~50%、脂肪占30%~40%、蛋白占15%~20%分配。出院后对患者进行健康饮食辅导。
1.3 调查内容
需登记患者姓名、年龄、性别、病程、肺功能[第一秒呼气容积(FEV1)与预计值的百分比](肺功能仪:耶格公司MS-Diffusion~肺功能诊断系统)、BMI、血红蛋白、周围血淋巴计数、上臂肌周径或三头肌皮皱厚度、COPD评估测试(CAT)评分表及治疗方法。
1.4 统计学方法
根据研究结果,进行数据录入,建立数据库。采用SPSS 13.0统计学分析软件行数据分析,统计方法包括描述性统计,计量资料数据以均数±标准差(±s)表示,采用t检验。计数资料以率表示,采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
入组时两组患者间的年龄、性别、营养状况、肺功能指标、生活质量等比较,差异无统计学意义(P>0.05)。综合干预治疗后,治疗组肺功能(FEV1%)较治疗前,有显着改善,差异有统计学意义(P<0.05)。治疗组营养状况BMI与对照组比较差异有统计学意义(P<0.05),与治疗前比较差异有高度统计学意义(P<0.01);治疗组患者生活质量评分要优于对照组,差异有统计学意义(P<0.05)。见表1。
表1 治疗前后治疗组与对照组体重指数、FEV1、CAT评分的比较(±s)
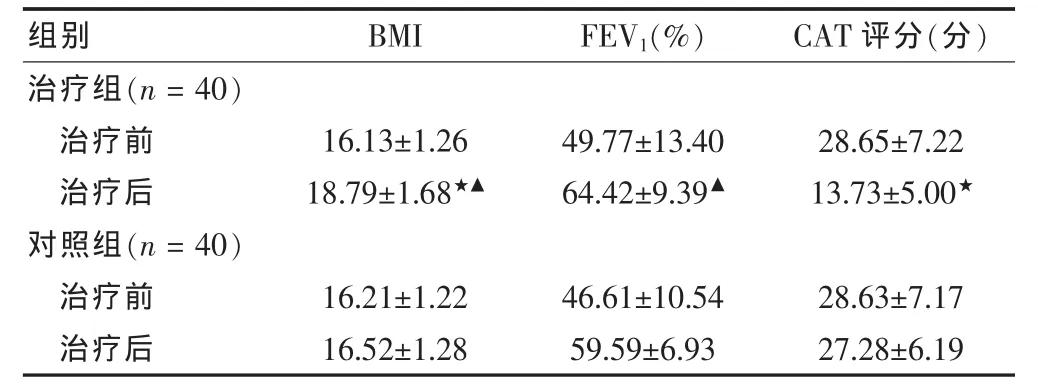
表1 治疗前后治疗组与对照组体重指数、FEV1、CAT评分的比较(±s)
注:与对照组治疗后比较,★P<0.05;与同组治疗前比较,▲P<0.01;BMI:体重指数;FEV1:第一秒呼气容积;CAT:慢性阻塞性肺疾病评估测试
组别 BMI FEV1(%) CAT评分(分)治疗组(n=40)治疗前治疗后对照组(n=40)治疗前治疗后16.13±1.2618.79±1.68★▲49.77±13.4064.42±9.39▲28.65±7.2213.73±5.00★16.21±1.2216.52±1.2846.61±10.5459.59±6.9328.63±7.1727.28±6.19
3 讨论
COPD患者常合并营养不良,营养不良的发病率为24%~71%[6-7],COPD患者肺功能下降,会引起运动耐量降低,并发生呼吸困难,导致生活能力受损,及生活质量下降。而出现营养不良后,呼吸系统结构和功能又进一步受到影响,呼吸肌重量减少,呼吸肌力降低,呼吸肌功能减弱,患者抵御感染的能力也削弱,患者容易出现反复的肺部感染进而导致呼吸衰竭发生,造成恶性循环,从而导致患者肺功能指标进一步显着下降[8]。
导致COPD合并营养不良发生因素很多,最可能的包括:①长期存在的、进行性加重的气流受限,呼吸道阻力的增加,肺泡弹性回缩力减低等因素均会导致呼吸肌效率下降,耗氧量增加及负荷加重会增加基础代谢率,这可能是其中最主要的发病机制。②长期低氧血症和呼吸衰竭会影响营养物质消化吸收和氧化利用,会造成电解质紊乱。③COPD患者的常用药,如糖皮质醇激素会影响机体代谢状态,长时间及反复抗生素应用易导致菌群紊乱,茶碱类药物会刺激胃肠道黏膜,均可导致营养物质难以吸收。④COPD患者常因疾病迁延不愈,出现焦虑、烦躁等情绪,感染、缺氧等等因素,会导致引起机体处于应激状态及高代谢水平,增加能量消耗。⑤生活能力受限,较少的运动及活动锻炼也是引起COPD患者营养不良的可能因素[4]。正因为发生机制是多方面,在本研究中笔者选取多种综合治疗方法干预,包括常规治疗、运动训练及营养支持治疗等,并长期观察6个月,评价运动训练联合营养支持治疗对COPD合并营养不良患者的生活质量和幸福满意度的影响。
对COPD患者,药物治疗措施只能解决部分问题,很多患者仍有运动耐力下降的症状和糟糕的生活质量[9]。运动训练是肺康复的核心内容,可明显改善最大运动能力、行走距离和耐力;缓解肌肉的不适应性,并可减轻症状和改善生活质量,降低病死率[10]。在本研究中,运动训练的方法包括呼吸功能锻炼,呼吸体操,有氧训练多种方式,并根据患者病情及需要可合理搭配。考虑到COPD合并营养不良的患者,在运动训练的初期都可能伴有不适应性和肌无力,逐步增加患者的运动量及难度。有规划的运动训练可以帮助患者改变现有的行为习惯,并进一步改善生活方式。因此,6个月的运动训练计划相对于短时间的训练计划可能会得到更佳的治疗效果。本研究中正是基于这方面考虑,制定了为期6个月的运动训练计划,并观察两组患者指标变化。为了提高生活质量,显着改善肺通气功能,本研究在运动训练及常规药物治疗基础上结合营养支持治疗。根据Harris-Benedict公式计算出患者所需的能量,全程辅助营养支持治疗。部分急性发作期患者,由于感染、呼吸衰竭、药物不良反应等因素会刺激及损伤胃肠道,从而导致患者的胃肠功能紊乱,摄入不足,而能量消耗增加,仅肠内营养并不能满足患者的热量需求,从而加重呼吸肌疲劳。在发病初3~5 d可辅助给予静脉营养支持,并在出院后给予饮食辅导,能量可分数次给予,以避免食欲下降和高热量负荷所致的通气需要增加[11]。
最新指南强调了COPD诊断的金标准仍沿用FEV1%预计值,其也是评价呼吸功能的常用指标[12-14]。在研究的结论中,运动训练联合营养支持治疗后肺功能指标有显着改善,而且治疗组营养状况BMI指数较对照组及治疗前比较均有统计学差异。总之,运动训练联合营养支持治疗可使肺功能指标,营养状况明显改善。因此,可以得出该方法在治疗COPD合并营养不良,有协同作用,比单一的治疗效果更为明显。随着社会不断进步和人类生活质量不断的改善,越来越多研究者关注生物-心理-社会医学模式,医疗目的也从单纯的延长患者的生存期,转换到更多地关注患者的生活质量。所以,在本研究中,除了观察患者的肺功能等临床指标,还把生活质量作为观察指标。相关研究[15-18]已证实CAT具有良好的信度、效度及反应度,它可以准确反映患者疾病状态,是一种简单可行的生活质量评估方法。本研究结果,治疗组CAT评分为(13.73±5.00)分,对照组 CAT评分为(27.28±6.19)分,差异有统计学意义(P < 0.05)。研究结果说明综合治疗相对于常规治疗,可以显着改善生活质量。
本研究通过综合治疗对80例COPD合并营养不良的患者进行研究分析,发现治疗6个月后治疗组患者的肺功能指标,营养状况均有改善,可显着提高生活质量,而且方法简单、可行,值得推广。
[1]GOLD Executive Committee.Global strategy for the diagnosis,matmgcment,and prevention of chronic obstmclivc pulmonary disease(Revised 2011)[EB/OL][2012-01-16].http://www.goldc.com.
[2]Halbert RJ,Natoli JL,Gano A,et al.Global burden of COPD:systematic review and meta analysis[J].Eur Respir J,2006,28:523-532.
[3]Ezzell L,Jensen GI.Malnutrition in chronic obstructive pulmonary disease[J].Am J Clin Nutr,2000,72(6):1415-1416.
[4]中华医学会呼吸病分会.慢性阻塞性肺疾病诊治指南(2007年修订版)[J].中华结核和呼吸杂志,2007,30(1):8-17.
[5]王芳元,王昆华,王宏章.实用外科危重病学[M].成都:四川科学技术出版社,1998:131-137.
[6]Ezzell L,Jensen GI.Malnutrition in chronic obstructive pulmonary disease[J].Am J Clin Nutr,2000,72(6):1415-1416.
[7]Landbo C,Prescott E,LangeP,et al.Prognostic valne of Nutritional status in chronic obstructive pulmonary disease [J].Am J Respir Crit Care Med,1999,160:1856-1861.
[8]Agusti AG.Systemic effects of chronic obstructive pulmonary disease[J].Proc Am Thorac Soc,2005,2:367-370.
[9]Bargon J,Muller U,Buhl R.COPD,a systemic disease-nutritional approaches[J].Med Klin(Munich),2004,99(12):719-726.
[10]Stay D,Raz M,Shpirer 1.Three years of pulmonary rehabilitation:inhibit the decline in airflow obstruction,improves exercise endurance time,and body-mass index, in chronic obstructive pulmonary disease[J].BMC Pulmonary Medicine, 2009,30(5):9-26.
[11]Katsura H,Kanemaru A,Yamada K,et al.Long-term effectiveness of an inpatient pulmonary rehabilitation program for elderly COPD patients:comparison between young-elderly and old-elderly groups[J].Respirology,2004,9:230-236.
[12]钟小宁,何志义,李梅华.慢性阻塞性肺疚病患者的康复治疗和营养支持治疗[J].中华结核和呼吸杂志,2007,30(6):466-468.
[13]何炜,揭志军,冷蓓峥,等.COPD急性加重并呼吸衰竭患者无创正压通气治疗失败原因分析[J].临床误诊误治,2012,25(8):12-15.
[14]罗勇,徐卫国.浅谈我国基层医院COPD治疗中的盲点与误区[J].临床误诊误治,2012,25(8):1-4.
[15]朱艳霞,杨贤义,肖敏,等.无创正压通气联合纳洛酮治疗COPD伴急性呼吸衰竭的疗效观察[J].中国医药导刊,2011,13(12):2053-2054.
[16]Katsura H,Yamada K,Wakabayashi R,et al.The impact of dyspnea and leg fatigue during exercise on health-related quality of life in patients with COPD[J].Respirology,2005,10(4):485-490.
[17]Wiklund I,Berry P,Lu KX,et al.The Chinese translation of COPD Assessment Test(CAT)provides a valid and reliable measurement of COPD health status in Chinese COPD patients[J].Am J Respir Crit Care Med,2010,181:A3575.
[18]柴晶晶,柳涛,蔡柏蔷.慢性阻塞性肺疾病评估测试中文版临床应用意义的评价[J].中华结核和呼吸杂志,2011,34(4):256-258.



