陈 杰(四川省达州市计划生育指导所,四川 达州 635000)
剖宫产全身麻醉适用于有凝血功能障碍、腰椎感染、精神障碍或其他一些严重的并发症时,最好选择全身麻醉。全身麻醉的优点,快速诱导可使手术立即开始,为抢救婴儿生命赢得宝贵时间,良好的呼吸道控制,血流动力学干扰小。全身麻醉剖宫产为避免麻醉药物对新生儿的影响,常导致麻醉深度不够。笔者观察小剂量氯胺酮复合丙泊酚对产妇心率、血压及新生儿Apgar评分的影响,现报告如下。
1 资料与方法
1.1 一般资料:择期全身麻醉剖宫产单胎初产妇40例,ASAⅠ~Ⅱ级,妊娠37~42周,年龄19~36岁,体重54~88 kg。排除标准:胎儿宫内窘迫、宫内感染、妊娠期高血压综合征、糖尿病、哮喘、心血管和脑血管疾病史等。随机均分为两组:1.0 mg/kg氯胺酮复合2.0 mg/kg丙泊酚(A组)和单用2.0 mg/kg丙泊酚(B组)。
1.2 方法:产妇术前禁饮、禁食8 h,术前30分钟肌内注射射阿托品0.5 mg,均选择气管插管全身麻醉方式。产妇入手术室后,开放静脉通道,多功能监护仪连续监测ECG、SBP、DBP、HR、SpO2。待手术野消毒铺巾后,A组1.0 mg/kg氯胺酮复合2.0 mg/kg丙泊酚,B组单用2.0 mg/kg丙泊酚,产妇意识消失后静推琥珀胆碱2 mg/kg,气管插管,吸入2%~4%七氟醚。待取出胎儿后,静脉追加咪达唑仑、芬太尼、阿曲库铵维持麻醉。排除产妇麻醉至胎儿娩出时间(I-D)时间超过10 min的手术。
1.3 评价指标:监测记录新生儿出生后1 min和5 min的Apgar评分。产妇诱导、插管前后的SBP、DBP、HR。
1.4 统计学处理:使用SPSS 13.0对各项资料进行统计、分析,各项参数以均数±标准差(±s)表示,采用t和χ2检验,以P<0.05为差异有统计学意义。
2 结果
两组产妇的年龄、身高、体重、孕周及剖宫产指征差异无统计学意义(P>0.05)。两组的I-D时间及新生儿1 min和5 min的Apgar评分差异无统计学意义(P>0.05)。详见表1。诱导前后比较,两组产妇插管后1 min的SBP、DBP升高明显,HR增快(P<0.01),且B组的SBP和HR明显高于和快于A组(P<0.05),详见表2。
表1 两组的I-D时间及Apgar评分(±s)

表1 两组的I-D时间及Apgar评分(±s)
组别 例数 ID时间(min) Apgar评分(分)1 min 5 min A组 20 6.4±2.2 8.9±0.6 9.2±0.8 B组 20 7.0±2.3 8.9±0.7 9.3±0.7
表2 两组诱导前、诱导后、插管后1 min SBP、DBP、HR比较(±s)
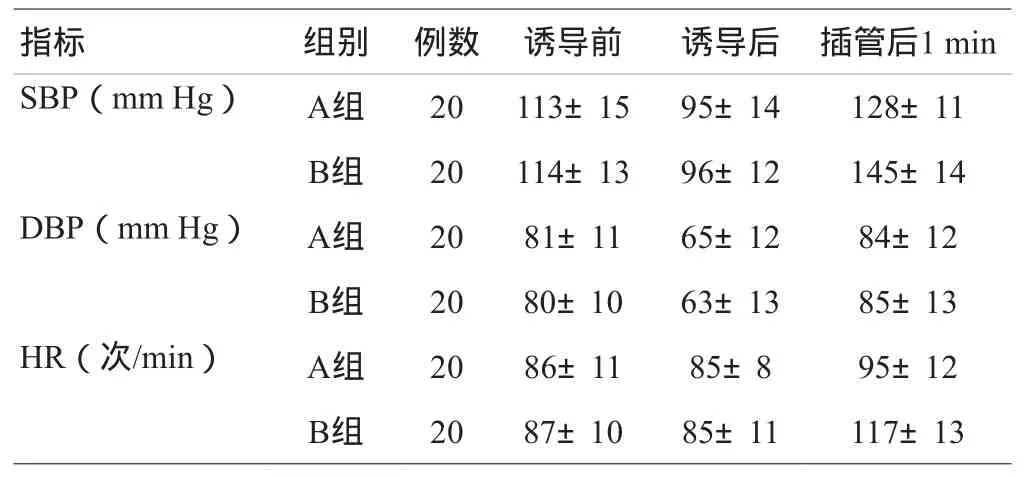
表2 两组诱导前、诱导后、插管后1 min SBP、DBP、HR比较(±s)
?
3 讨论
椎管内麻醉是国内剖宫产手术的麻醉首选。但产妇有椎管内麻醉禁忌证及产科急症则应考虑全身麻醉[1]。全身麻醉剖宫产手术为麻醉药物对新生儿呼吸抑制的影响,常导致麻醉深度不够。为减少产妇的应激反应与新生儿呼吸抑制。丙泊酚常配伍其他药物诱导,阿片类药物易通过胎盘引起新生儿抑制。氯胺酮复合丙泊酚和术中追加芬太尼,可有效降低术后躁动[2]。本研究用1.0 mg/kg氯胺酮复合2.0 mg/kg组丙泊酚比单用丙泊酚快速诱导对产妇的插管应激反应较小,且并没有增加新生儿呼吸抑制的风险。
[1] 黄宇光.实用产科麻醉[M].北京:人民卫生出版社,2010:169.
[2] 王英伟.小剂量氯胺酮的临床应用[J].国际麻醉学与复苏杂志,2006,27(3):381.



