卢传辉,洪 明,吕 游,黎 凡
(厦门大学附属第一医院,福建 厦门 361000)
随着医疗技术的深入发展,微创被广泛应用在外科治疗中,且取得令人满意的效果,腹腔镜技术的应用对维持机体内部环境的稳定,在一定程度上可减少对组织的损伤,改善患者预后[1]。大量临床实践表示,腹腔镜辅助全胃切除手术治疗效果良好,体现术中出血量少以及住院时间短等优势,近年来渐渐取代开腹全胃切除术。本研究主要对比分析腹腔镜辅助全胃切除术、开腹全胃切除两种术式应用于全胃切除术患者治疗的疗效及安全性,现报告如下。
1 资料与方法
1.1一般资料:在本院于2014年7月~2016年7月时段收治的全胃切除术患者中随机选取100例作为研究对象。按手术方式将入选100例患者分为两组,各组均为50例。对照组患者男27例,女23例;年龄:55~63岁,平均(56.65±5.36)岁;分期:ⅠA期3例、ⅠB期2例、Ⅱ期2例、ⅢA期16例、ⅢB期21、Ⅳ期6例;体质指数(24.36±1.21)kg/m2;试验组患者男28例,女22例;年龄:56~64岁,平均(57.21±5.20)岁;分期:ⅠA期3例、ⅠB期2例、Ⅱ期2例、ⅢA期15例、ⅢB期20、Ⅳ期8;体质指数(24.81±1.30)kg/m2。两组入选者一般资料统计学分析显示,组间差异无显着统计学意义(P>0.05),具有可比性。
1.2方法:术前准备工作:术前,全部患者需接受全面检查,待手术医师了解患者身体整体状况后,积极与患者及其家属交流,告知其手术方法、时间以及术后可能出现的并发症等信息,让患者对手术有一个正确的了解,消除其对手术的疑虑,缓解术前紧张感。随后指导患者做好腹部皮肤清洁工作;带领患者做好常规尿检、肝肾功能检查等,有助于进一步明确淋巴结转移等情况。100例患者均实施全麻方式,手术医师站在患者左侧,在其脐孔做穿刺,建立人工气腹。手术过程:观察组(腹腔镜辅助全胃切除):于左腋前线肋边缘及脐左侧的5 cm位置做一手术操作孔,于右腋前线肋边缘和脐上方的锁骨中线也做一手术操作,有助于操作腹腔镜,并将左腋前线肋边缘的孔当做主操孔,而将脐左侧的5 cm位置的孔作为辅助操作孔。待置入腹腔后即可对腹腔内部的肿瘤进行探查,将淋巴结进行清扫,完成全胃切除手术后,做消化道重建操作,然后放置腹腔引流管,将腹腔关闭,术毕。亲自将患者送回病房,待其清醒后对患者开展术后常规护理及观察[2]。对照组(开腹全胃切除术):手术医师在剑突下6 cm做切入口进入腹腔,探查肿瘤情况,确定切除方式,完成全胃切除手术后,做消化道重建操作,然后放置腹腔引流管,将腹腔关闭,术毕。术后给予患者常规护理[3]。
1.3观察指标:①观察并对比两组患者相关手术指标(手术时间、术中失血量、首次排气时间及胃肠功能恢复时间)及住院天数[4];②总结两组患者术后并发症情况(包括出血、术后感染、腹腔内脓肿等);③比较两组患者的淋巴结转移情况(第一站/第二站淋巴结转移阳性率)[5]。
2 结果
2.1两组手术情况及住院时间:试验组术中失血量、首次排气时间以及胃肠功能恢复时间、住院天数显着少于对照组,差异有统计学意义(P<0.05),但手术时间比对照组所用时间长,差异有统计学意义(P<0.05)。见表1。
2.2两组术后并发症情况:试验组、对照组术后并发症发生率为8.00%(4/50)、32.00%(16/50),差异有统计学意义(χ2=4.985,P=0.025),见表2。
2.3两组淋巴结转移情况:试验组、对照组第一站淋巴结转移阳性率分别为74.00%、84.00%,差异有统计学意义(P<0.05);第二站淋巴结转移阳性率依次为52.00%、68.00%,差异有统计学意义(P<0.05)。见表3。
表1 两组手术情况及住院时间比较
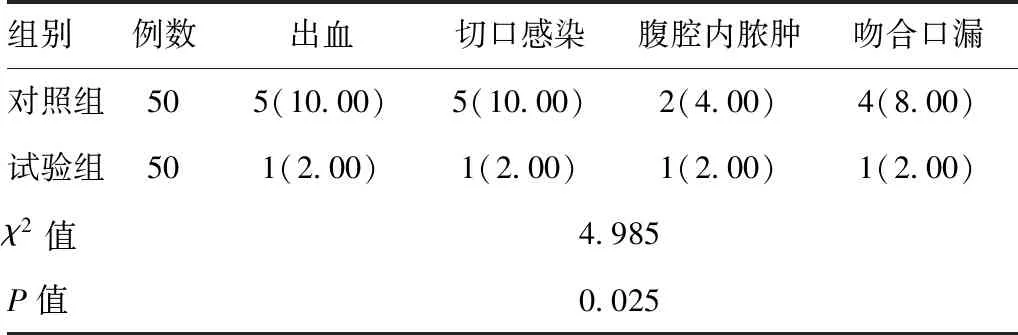
表2 两组术后并发症情况对比[例(%)]
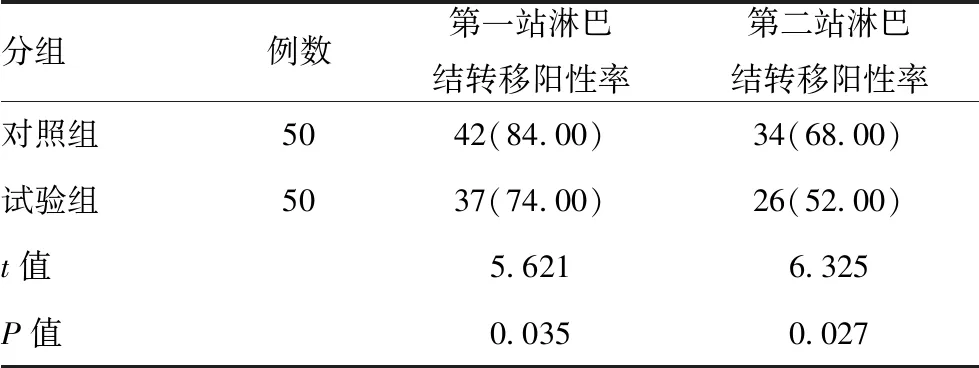
表3 两组淋巴结转移情况对照[例(%)]
3 讨论
胃癌是人体消化系统疾病,属于恶性肿瘤之一,一旦病发就有很高的病死率,早期胃癌开展手术治疗有助于改善其预后,对延长患者的生存时间具有重大意义[6]。但腹腔镜操作技术较为复杂,术后多见并发症情况发生,腹腔镜辅助全胃切除术目前被普遍应用于临床治疗当中,有大量研究表示腹腔镜辅助全胃切除术体现创伤小、安全性更高的优点。该手术在操作过程中,因为操作空间有限,术中吻合重建较为困难,需经小切口将远端食管夹紧这一操作有一定的难度,尤其是身体较为肥胖的患者,完成该操作的难度更甚[7-8]。
本次研究结果中可见,试验组手术时间(321.25±10.52)min明显长于对照组所需时间(302.25±9.25)min,差异有统计学意义(P<0.05)。但随着维持手术技术的进步,微创手术对机体组织损伤小及有利于患者术后恢复等优点受到较多医学研究者的认可,正体现在试验组术中失血量、首次排气时间以及胃肠功能恢复时间、住院天数显着少于对照组,差异有统计学意义(P<0.05)。但值得注意的是,实施腹腔镜下胃癌全胃切除手术根据上述分析,手术难度较大,需经验丰富的手术医生开展,依次降低手术失败率,导致不良后果出现[9-10]。研究结果显示,经腹腔镜治疗后患者胃肠功能时间(8.07±3.25)d普遍恢复短于对照组的(17.31±5.94)d,且住院时间(11.07±2.04)d也少于对照组的(24.52±3.66)d,差异有统计学意义(P<0.05)。且试验组患者术后并发症(8.00%)低于对照组(32.00),差异有统计学意义(P<0.05)。主要是从减少术中出血量,预防切口感染等方面降低术后并发症的出现,具有很好的发展前景。
综上所述,胃癌手术治疗中腹腔镜辅助全胃切除术值得推广应用,与传统开腹全胃切除术比较,前者疗效确切、安全性高,对改善患者预后具有积极意义。



