郑文 韦舒静 陈宝峰
摘要:目的 探讨男性膀胱颈变化情况及其与年龄、下尿路症状的相关性。方法 选取2018年2月~10月因不同原因于我院进行泌尿系超声检查的265例男性患者作为研究对象,年龄10~80岁,以10岁为一个年龄段,分为7个年龄段,应用经腹部三维彩超检查患者膀胱颈情况并进行超声参数测量,依据国际前列腺症状评分标准(IPSS)对患者下尿路症状进行评分,评估各超声参数与不同年龄及IPSS评分的相关性。结果 各超声参数和IPSS评分在各年龄组间比较,差异有统计学意义(P<0.05),其中膀胱颈厚度、膀胱颈隆起处横截面积、IPSS评分随年龄增长而增加;“V”形沟底由膀胱基底线以下逐渐抬高至基底线以上后,与膀胱基底壁距离逐渐增大,“V”形沟角度在50岁后有减小的趋势。40岁以后,IPSS评分结果出现差异,各超声参数和年龄在不同IPSS评分程度间比较,差异有统计学意义(P<0.05);随着IPSS评分增加,膀胱颈厚度、“V”形沟底至膀胱基底壁距离、膀胱颈隆起处横截面积和年龄均增加,“V”形沟角度变小。结论 经腹三维彩超可直观显示膀胱颈及尿道上段结构,膀胱颈随着年龄增长逐渐增厚抬高,下尿路症状发生率随年龄增长而增加,程度也逐渐加重。
关键词:男性;膀胱颈;经腹部三维彩超;下尿路症状;国际前列腺症状评分
Abstract:Objective To explore the changes of male bladder neck and its correlation with age and lower urinary tract symptoms.Methods A total of 265 male patients who underwent urological ultrasound examination in our hospital from February to October 2018 were enrolled in the study. The age ranged from 10 to 80 years old, with 10 years old as an age group, divided into 7 age groups.The patient's bladder neck was examined by three-dimensional color Doppler ultrasonography and ultrasound parameters were measured. The lower urinary tract symptoms were scored according to the International Prostate Symptom Score (IPSS), and the correlation between the ultrasound parameters at different ages and IPSS scores was evaluated. Results The ultrasound parameters and IPSS scores were statistically significant (P<0.05). The bladder neck thickness, the cross-sectional area of the bladder neck bulge, and the IPSS score increased with age. The "V"shaped groove after the bottom is gradually raised from below the base line of the bladder to the base line, the distance from the base wall of the bladder gradually increases, and the angle of the "V" groove decreases after 50 years old. After 40 years old, the results of IPSS scores were different. The ultrasound parameters and age were compared between different IPSS scores,the difference was statistically significant (P<0.05). With the increase of IPSS score, bladder neck thickness and "V" shaped groove bottom The distance from the base wall of the bladder to the cross-sectional area and age of the bladder neck bulge increased, and the angle of the "V" shaped groove became smaller.Conclusion Transabdominal three-dimensional color Doppler ultrasound can visually display the structure of the bladder neck and upper urethra. The bladder neck gradually thickens and rises with age, and the incidence of lower urinary tract symptoms increases with age and gradually increases.
Key words:Male;Bladder neck;Transabdominal three-dimensional color Doppler ultrasound;Lower urinary tract symptoms;International prostate symptom score
膀胱颈(bladder neck)是解剖学中临近尿道口、膀胱下部位置形成的环缩结构[1],在排尿和控尿中起着重要作用。了解膀胱颈部随年龄增长解剖结构的变化及其与下尿路症状(lower urinary tract symptoms,LUTS)间的相关性可以为临床判断患者LUTS的病因及膀胱出口梗阻(bladder outlet obstruction,BOO)程度提供一定参考价值。本研究采用经腹部三维彩超观察不同年龄段男性膀胱颈形态并进行相关超声学参数测量,配合国际前列腺症状评分(international prostate symptom score,IPSS),以了解男性膀胱颈变化规律及其与年龄、LUTS间的相关性。
1资料与方法
1.1一般资料 选择2018年2月~10月在南宁市第一人民医院进行泌尿系超声检查的门诊和病房男性患者265例,所有患者均思路清晰,能正确回答问题。其中153例患者主述有不同程度尿频、排尿困难、尿线变细、夜尿频多等一种或多种下尿路症状,其中4例合并有尿潴留现象,112例患者为因其他疾病就诊或健康体检,或无下尿路症状的前列腺增生患者。所有病例均排除膀胱结石、膀胱肿瘤、前列腺癌、神经源性膀胱、尿道狭窄。既往有前列腺手术、盆腔及下腹部手术史者亦除外。患者年龄10~80岁,以10岁为一个年龄段,将患者分为7个年龄组。
1.2方法
1.2.1检查及测量方法 采用GE公司Voluson E8彩色多普勒超声诊断仪,由同一位超声医师进行检查。患者取平卧位,在膀胱适度充盈(100~200 ml)的状态下,使用腹部三维超声探头首先常规二维扫查膀胱、前列腺整体情况,通过纵切显示前列腺正中矢状面,以能显示膀胱颈至前列腺尖部为宜,观察膀胱颈部的形态,辨别膀胱颈前、后唇与周围结缔组织的分界,测量前、后唇隆起最高点至浆膜层的垂直距离作为膀胱颈厚度。测量膀胱颈前、后唇间形成的“V”形沟沟底到膀胱基底壁的垂直距离、“V”形沟的角度。在最佳纵切面断面图像,切换三维全容积模式,将膀胱颈部完全置于取样框范围内,检查者保持探头稳定,适当调整二维超声显像的对比度,使膀胱颈与周围组织的回声强度差异增加,嘱患者屏气后启动三维扫查,采集并存储图像,最后在仪器上打开所储存的图像,二维图像上调节取样框包绕膀胱颈部,移动观察线,观察膀胱颈部三维立体图像,勾画包络线测量膀胱颈隆起部分的横截面积。
1.2.2 IPSS评分 IPSS是由美国泌尿协会的测定委员会制定的症状评估法,由医师同患者充分说明后由患者自评获得,IPSS评分表包括7个问题,每个问题0~5分,总分35分,0~7分为轻度症状,8~19分为中度症状,20~35分为重度症状。
1.3统计学方法 本次研究数据采用SPSS 20.0统计学软件包进行处理,正态分布的计量资料用(x±s)表示,多组间比较用方差分析;非正态分布计量资料用M(Q25,Q75)表示,组间比较用非参数秩和检验。双侧P<0.05表示差异有统计学意义。
2结果
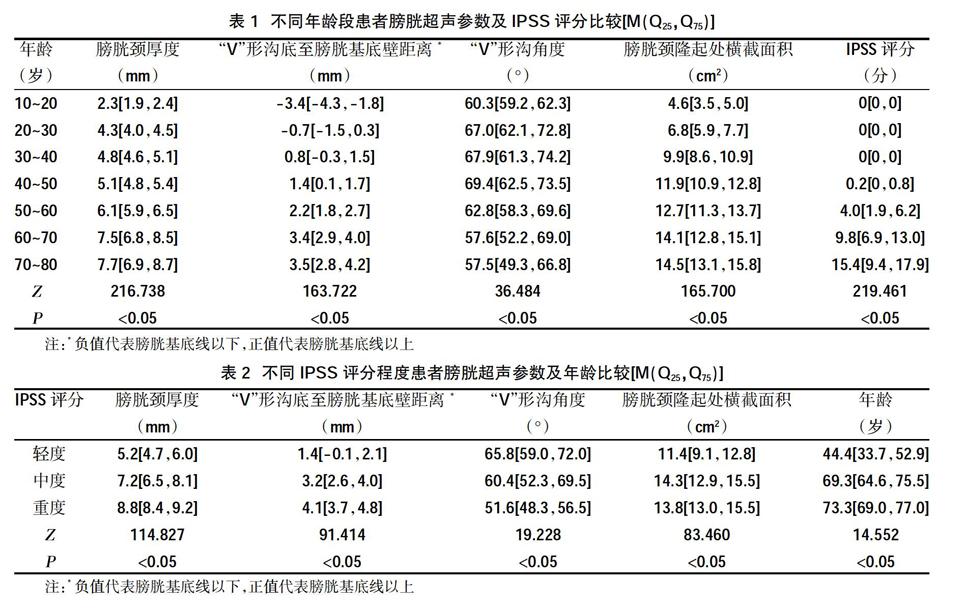
2.1不同年龄段患者膀胱超声参数及IPSS评分比较 各超声参数和IPSS评分在各年龄组间比较,差异有统计学意义(P<0.05),见表1。其中膀胱颈厚度、膀胱颈隆起处横截面积、IPSS评分随年龄增长而增加;“V”形沟底由膀胱基底线以下逐渐抬高至基底线以上后,与膀胱基底壁距离逐渐增大;“V”形沟角度在50岁后有减小的趋势。
2.2不同IPSS评分程度患者膀胱超声参数及年龄比较 40岁以后,IPSS评分结果出现差异,各超声参数和年龄在不同IPSS评分程度间比较,差异有统计学意义(P<0.05),见表2;随着IPSS评分增加,膀胱颈厚度、“V”形沟底至膀胱基底壁距离、膀胱颈隆起处横截面积和年龄均增加,“V”形沟角度变小。
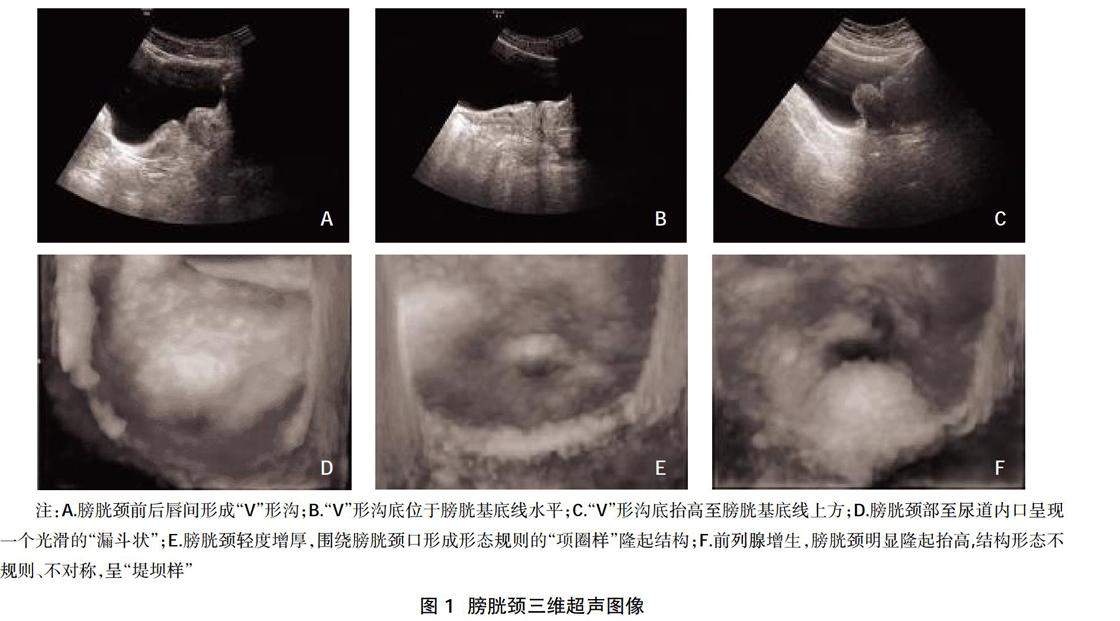
2.3膀胱颈经腹部三维超声立体成像结果 在膀胱颈未增厚时的三维超声成像中,膀胱颈部至尿道内口呈现一个光滑的“漏斗状”。发生前列腺增生前的膀胱颈部逐渐增厚抬高,三维成像中,抬高隆起处大多呈形态规则、表面光滑、回声均匀的“项圈样”。前列腺增生突入膀胱时,由于前后唇抬高程度存在差异,三维成像可表现为形态不规则、不对称、高低不平的“堤坝样”结构,内部回声增粗甚至杂乱,部分尿道内口被遮盖。随着年龄的增大、前列腺增生程度的增加,隆起抬高的范围及程度亦增大,见图1。
3讨论
前列腺位于膀胱颈下方,基底部邻接膀胱颈,远端为尖部,尿道从前列腺底部穿入,再从尖部穿出,前列腺上缘中央微凹处的尿道内口是由膀胱颈面和尿道始点形成的“V”字形开口。本次研究结果显示,颈口组织以混杂增生的平滑肌细胞、纤维组织、横纹肌组织为主。在正常解剖学上,膀胱颈厚度<0.4 cm,表面光滑,当排尿发生时,膀胱颈、后尿道处成“漏斗状”结构,膀胱收缩可轻易压开前列腺两侧叶使尿道开放。随着年龄的增长,男性膀胱颈部纤维弹性组织受各种局部慢性炎症刺激逐渐发生肥厚抬高,40岁以后,由于雄、雌激素失衡等因素的影响,前列腺逐渐出现以间质细胞增生为主的病理改变,被称为良性前列腺增生(BPH)。BPH是引起中老年男性排尿功能障碍的常见疾病,临床上主要表现为前列腺体积增大、膀胱出口梗阻的尿流动力学变化[2]。发生增生的前列腺组织向尿道或膀胱突出,突入膀胱的膀胱内前列腺(IPP)使膀胱颈进一步抬高,并形成“球状瓣”[3],阻止了“漏斗”的形成,除了导致膀胱颈或尿道被压迫产生机械性梗阻外,还导致了膀胱颈与尿道内口连接部的形态变化。组织的解剖结构与其生理功能相关,正常的解剖结构发生异常导致组织相应功能的改变,膀胱颈形态结构的改变最终会导致不同程度的BOO,而膀胱出口梗阻是引起LUTS的主要原因[4]。
IPSS是用来评价男性前列腺增生引起的LUTS的国际标准,是患者下尿路梗阻症状的一个主观评分,可用来大致判断患者排尿困难症状的轻重程度,临床上常用来进行针对LUTS的流行病学调查研究。基于膀胱颈形态结构的改变与LUTS的发生及程度关系密切,了解膀胱颈的情况对于临床医师明确下尿路症状的病因及判断膀胱出口梗阻程度有一定的参考价值。
以往诊断膀胱颈疾病主要依据膀胱镜及尿动力学检查明确,膀胱镜检查可以直接显示膀胱颈部黏膜及前后唇的隆起情况,但只能对膀胱内病变及尿道通畅情况进行检查,对膀胱颈周围病变不能探查,且膀胱镜检查为介入性、有创性检查,容易引起损伤、出血、感染等并发症,不易为患者所接受。目前诊断BOO的金标准是尿动力学检查的压力-流率试验,但其为有创检查,检查费用相对昂贵,限制了其应用[5]。经直肠超声检查(TRUS)虽然探头邻近观察部位、图像更清晰、测量更准确,但亦属于介入性检查,有一定不适感。传统二维腹部超声检查在形态学上能真实反映膀胱颈情况,且操作简便、无痛苦、可重复、无创伤、无放射性、不易上行感染,更易为患者所接受。近年来发展起来的三维超声不仅保留了二维超声原有的切面显像优点,还获得了二维超声检查无法显示的C平面图像,通过重建技术能够直观的显示脏器,丰富诊断信息[6],且受几何形状影响小,能更精确测量各形态学参数,同时三维检查图像还可以保存以及后处理及测量,使用更灵活方便。
本研究用经腹三维彩超观察膀胱颈情况显示,10~20岁年龄段时,膀胱颈部微凹光滑,膀胱颈前、后唇间形成的“V”形沟沟底即膀胱颈出口位于膀胱基底线以下。三维超声成像下膀胱颈部至尿道内口呈现一个光滑的“漏斗状”;随着年龄增大,40岁以前,前列腺组织多无增生,膀胱颈部纤维弹性组织受各种局部慢性炎症刺激发生增生肥厚,膀胱颈出口随之逐渐抬高至、或超过膀胱基底部连线水平。三维超声成像中,抬高隆起处大多呈形态规则、表面光滑、回声均匀的“项圈样”;40岁以后,发生BPH时,由于前列腺腺体组织对双氢睾酮的敏感度存在差异,前列腺各叶增生不同步,部分增生腺体向外周生长最终受限于包膜,部分腺体挤压膀胱颈突入膀胱内,使得膀胱颈进一步增厚抬高,且前、后唇抬高程度会出现差异。本研究中后唇抬高例数较前唇多,考虑为以中叶增生多见引起。此时“V”形沟底大多已抬高至膀胱基底部连线水平以上。由于增生组织向尿道方向挤压时,膀胱颈前后唇靠拢相贴、“V”形沟变浅甚至消失、“V”形沟角度变小。三维超声成像表现为形态不规则、不对称、高低不平的“堤坝样”结构,内部回声增粗甚至杂乱,部分尿道内口被遮盖。通过三维超声成像能直观显示膀胱颈部立体图像,还能测量抬高的“堤坝样”结构的横截面积,弥补二维超声观测的不足。
BPH引起的BOO的病理机制包括前列腺增大导致的机械性因素和前列腺尿道及前列腺张力增高导致的动力性因素,但前列腺体积与梗阻症状并不完全呈正比,单纯依靠前列腺体积判断BOO的严重程度是不客观的,小体积前列腺也可引起BOO。小体积前列腺增生指的是前列腺体积为正常前列腺的1~3倍,体积为20~50 ml的前列腺[7],在中老年男性群体中,小体积前列腺增生是很常见的疾病[8]。小体积前列腺增生引起的BOO除了上述两种因素外还存在膀胱颈的因素。此时,增生的腺体自身对尿道产生的压迫狭窄作用并不是主要原因,长期慢性炎症刺激引起膀胱颈局部反复充血、水肿、炎症细胞浸润,导致膀胱颈纤维环的高张力性起着更大作用。小体积前列腺增生多伴纤维增生及周围组织发生痉挛,如未及时治疗会引发严重的膀胱梗阻[9]。有研究[10]认为,凡是有排尿困难、尿线变细、尿频、排尿不尽症状,且直肠指检或超声前列腺体积增大不明显的老年患者,在排除前列腺癌、神经源性膀胱等疾病外,都应高度怀疑小体积前列腺合并膀胱颈硬化症的可能。本研究50岁以上、前列腺体积增大不明显却有下尿路症状的受检者中,大部分表现为“V”形沟浅且角度小(“V”形沟深度及角度值位于该变量总体数值分布的低区间),另一部分表现为“V”形沟浅。“V”形沟深度和角度的变小有可能是膀胱颈环状纤维张力高、挛缩的表现。
需要说明的是,检查过程中要测量三次取平均值以减少测量误差。膀胱要适当充盈,膀胱不充盈时,膀胱颈及浆膜层辨别不清,影响测量准确性;而膀胱容量过大时,前列腺突入部分和膀胱基底之间的角度增大,使前列腺突入末端到膀胱基底的距离减少,膀胱颈出口到膀胱基底的距离亦减少,还会出现“V”形沟假性变平或测量值偏低,故要求膀胱适当充盈约100~200 ml时扫查测量。另外,本研究欠缺之处在于经腹部三维彩超虽然简单易行、无痛苦、重复性高,但探头分辨率低,易受肥胖和肠道气体干扰,测值会有所偏差,在细微结构的显示上亦不如经直肠三维彩超清晰。本次研究对象中小体积前列腺增生例数少,“V”形沟浅、角度小是否是膀胱颈环状纤维张力增高、挛缩的的超声表现有待我们通过大样本研究、并结合临床其他相关检查结果去证实。
总之,经腹三维彩超可直观显示膀胱颈及尿道上段结构,膀胱颈随着年龄增长逐渐增厚抬高,下尿路症状发生率随年龄增长而增加,程度也逐渐加重。
参考文献:
[1]朱凌峰,谭建明.经尿道双极等离子前列腺剜除术治疗体积>60ml前列腺增生的疗效分析[J].中国微创外科杂志,2016, 16(5):394-398.
[2]李强,倪梁朝,宋光鲁,等.PKVP中保留膀胱颈完整性对中年前列腺增生患者的治疗效果及术后性功能的影响分析[J].中国性科学,2016,25(10):5-8.
[3]秦凌辉,徐光勇,张荣贵,等.IPSS与前列腺体积、前列腺膀胱内突出度、最大尿流率、残余尿及体重指数相关性的研究价值[J].中国男科学杂志,2015,29(3):45-48.
[4]许杨明,蔡艳,黄颖,等.经直肠超声尿动力学检测良性前列腺增生膀胱出口梗阻的临床应用价值[J].中国医药科学,2015, 5(24):103-105.
[5]王道建,万磊,刘乐斌,等.前列腺增生指数的设计及其与膀胱出口梗阻程度的相关性[J].临床荟萃,2014,29(8):936-937.
[6]李亚明.彩色多普勒超声对脾损伤的诊断价值[J].中国冶金工业医学杂志,2017(4):461.
[7]范海清,吴昱晔,翁剑飞,等.2μm激光汽化切除术与电切术治疗小体积前列腺增生症效果比较分析[J].福建医药杂志,2015,37(6):145-147.
[8]刘长华,孙家庆.经尿道前列腺电切+膀胱颈电切术治疗小体积前列腺增生的疗效观察[J].中西医结合心血管病杂志,2018,6(25):28-29.
[9]何建华,江清秀.经尿道前列腺电切联合膀胱颈电切术治疗小体积前列腺增生临床效果观察[J].临床合理用药,2017,10(9A):133-134
[10]兰建宏,袁利荣,鲁来兴,等.经尿道电切术治疗小体积前列腺并膀胱颈硬化症31例[J].中国中西医结合外科杂志,2013, 19(1):65-66.
收稿日期:2018-11-18;修回日期:2018-11-26
编辑/钱洪飞



