徐 芳
(乐平天湖医院妇产科,江西 乐平 333300)
卵巢囊肿(ovarian cyst)是妇科常见的良性肿瘤,通常无明显症状,且病情发展缓慢[1,2]。目前,卵巢囊肿剥除术是该病最常见的治疗方法[3]。近年来,随着我国内镜技术的不断发展,腹腔镜下卵巢囊肿剥除术应用越来越广泛,该术在可视环境下进行,能清晰地观察卵巢囊肿以及周围组织的情况,充分暴露囊肿部位,因此手术安全性较高[4]。另外,腹腔镜还可以看清卵巢囊肿附近,甚至盆腔内各器官的情况,可减少手术产生的组织粘连,因而被认为可减少卵巢囊肿剥除术的并发症[5-8]。研究认为,经腹腔镜下的卵巢囊肿剥除术是相对安全的选择。虽然经腹腔镜卵巢囊肿剥除术并发症低于经腹卵巢囊肿剥除术,且对卵巢储备功能无影响[9,10],但两种手术方案的具体差异还需进一步阐明。本研究主要比较经腹腔镜卵巢囊肿剥除术与经腹卵巢囊肿剥除术对卵巢囊肿患者术后卵巢储备功能的影响,以期为卵巢囊肿手术的预后提供证据,现报道如下。
1 资料与方法
1.1 一般资料 选取2017 年11 月-2021 年1 月乐平天湖医院收治的60 例卵巢囊肿患者为研究对象,按照随机数字表法将其分为观察组和对照组,各30例。观察组年龄21~55 岁,平均年龄(37.51±17.11)岁;对照组年龄22~56 岁,平均年龄(38.48±16.58)岁.两组年龄比较,差异无统计学意义(P>0.05),具有可比性。本研究患者均知情同意且已签署知情同意书。
1.2 纳入和排除标准 纳入标准:①在我院确诊为卵巢囊肿患者,且选择在我院行卵巢囊肿剥除术;②无先天性卵巢功能紊乱或不全;③术后6 个月后遵医嘱复查;④临床资料齐全。排除标准:①存在卵巢手术史还未完全复原者;②合并心、肝、肾等重大脏器疾病;③存在精神疾病、认知障碍;④依从性差,无法配合治疗者。
1.3 方法
1.3.1 对照组 行经腹卵巢囊肿剥除术:患者取仰卧位,气管插管麻醉,待麻醉起效后消毒铺巾,在下腹段作切口,将腹壁、腹膜等组织层层切开,暴露卵巢囊肿位置,将卵巢囊肿剥除,再逐层缝合。手术过程注意观察患者的生命体征,一旦出现状况立即停止手术,实施抢救。
1.3.2 观察组 行经腹腔镜卵巢囊肿剥除术:患者取仰卧位,气管插管麻醉,待麻醉起效后消毒铺巾,在脐周1~2 cm 处作切口,随后将12 mmHg 二氧化碳注入,建立气腹。然后置入腹腔镜,在光源引导下将卵巢肿瘤剥除,之后缝合止血,冲洗腹腔,缝合切口。
1.4 观察指标 比较两组手术相关指标(手术时间、术中和术后出血量和住院时间)、术后卵巢储备功能[黄体生成素(LH)、卵泡刺激素(FSH)、雌激素(E2)和抗缪勒氏管激素(AMH)]、血清炎症因子[C 反应蛋白(CRP)、白介素-6(IL-6)和降钙素原(PCT)]及并发症发生情况(包括卵巢囊肿破裂、切口愈合不良、术后出血、月经不调、术后发热等)。术后6 个月随访,检测患者血清LH、FSH、E2、AMH、CRP、IL-6 及PCT 水平。
1.5 统计学分析 采用SPSS 23.0 统计学软件分析本次统计数据,计量资料采用()表示,行t检验;计数资料采用[n(%)]表示,行χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术指标比较 观察组手术时间、术中出血量、住院时间低于对照组,差异有统计学意义(P<0.05);观察组术后出血量略低于对照组,但差异无统计学意义(P>0.05),见表1。
表1 两组手术指标比较()
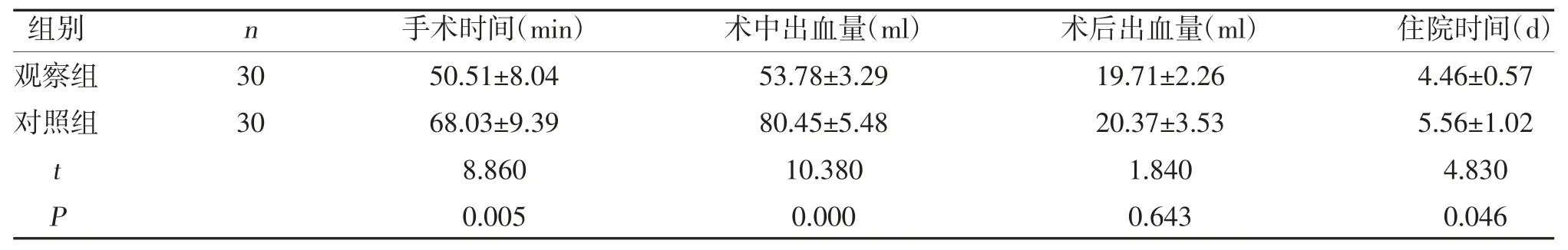
表1 两组手术指标比较()
2.2 两组卵巢储备功能比较 观察组LH、FSH 水平低于对照组,E2和AMH 水平高于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组卵巢储备功能比较()
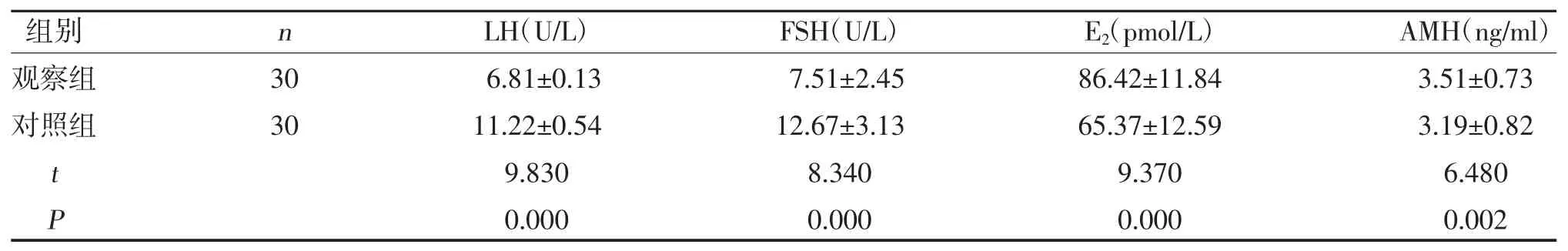
表2 两组卵巢储备功能比较()
2.3 两组血清炎症因子水平比较 观察组CRP、IL-6、PCT 水平低于对照组,差异有统计学意义(P<0.05),见表3。
表3 两组血清炎症因子水平比较()

表3 两组血清炎症因子水平比较()
2.4 两组并发症发生率比较 两组并发症发生率比较,差异无统计学意义(P>0.05),见表4。

表4 两组并发症发生率比较(n,%)
3 讨论
卵巢囊肿以囊性囊肿最为常见,部分囊肿可能转化为恶性,好发于20~50 岁女性[11]。卵巢囊肿的致病因素复杂,涉及环境、内分泌和自身因素[12]。研究显示[13],卵巢囊肿若不及时治疗,会导致女性不孕或流产,甚至引起恶性肿瘤。抗缪勒氏管激素AMH 水平检测能够快速且可靠的评价卵巢储备功能[14]。卵巢囊肿手术通常对卵巢的影响有卵巢组织损伤和功能丧失[15]。另外还有并发症如卵巢囊肿感染、伤口愈合不良、发热等,其主要与手术时卵巢囊肿破裂,或被外源病原体感染所致[16]。研究显示[17],经腹腔镜卵巢囊肿剥除术切口小、出血量少、视野清晰,并发症发生率低于经腹卵巢囊肿剥除术,其在临床应用具有良好的效果,但也有部分研究认为该手术方案与经腹卵巢囊肿剥除术的具体差异还需进一步阐明。
本研究显示,观察组手术时间、术中出血量、住院时间低于对照组,差异有统计学意义(P<0.05);观察组术后出血量略低于对照组,但差异无统计学意义(P>0.05),说明经腹腔镜卵巢囊肿剥除术具有手术时间短、术中出血量少的优势,因此患者术后恢复时间短;另外,两组术后出血量基本一致,说明该方案可获得与经腹卵巢囊肿剥除术相同的治疗效果。本研究发现,观察组LH、FSH 水平低于对照组,E2和AMH 水平高于对照组,差异有统计学意义(P<0.05),说明相比经腹卵巢囊肿剥除术,经腹腔镜卵巢囊肿剥除术对患者的卵巢功能影响更小,有利于患者术后卵巢功能的恢复。另外,从血清炎症因子的水平来看,对照组CRP、IL-6、PCT 水平高于观察组,差异有统计学意义(P<0.05),这说明经腹腔镜卵巢囊肿剥除术引发的应激性炎症反应比经腹卵巢囊肿剥除术轻,这可能与经腹腔镜手术切口小,对患者机体的刺激小有关。本研究还发现,对照组术后并发症发生率为16.67%,观察组为13.33%。这一结果提示,经腹腔镜下卵巢囊肿剥除术并发症发生率可能低于经腹卵巢囊肿剥除术,说明其安全性可能更高。
综上所述,经腹腔镜下卵巢囊肿剥除术对卵巢囊肿患者术后卵巢储备功能影响更小,术后预后更好,临床应用价值更高。



