黄兰棉
(天等县人民医院妇产科,广西崇左 532800)
宫颈癌是女性中较为常见的恶性肿瘤,随着我国对宫颈癌排查力度的加大,大多患者可及时诊断,并在癌前病变时进行治疗,大大降低了临床死亡率。宫颈癌患者早期并无典型症状,随着病情发展,会出现排液、阴道流血等症状,随着病情加重后期症状会更加明显。传统开腹手术创伤大,对胃肠功能影响大,术后康复时间较长[1]。随着临床微创手术技术不断提高,腹腔镜手术已经在多种妇科疾病中广泛应用,该手术切口小、患者痛苦小、恢复快、住院时间短,临床应用优势较为突出[2]。因此本研究旨在探讨腹腔镜术对宫颈癌患者血清白介素-6(IL-6)、C-反应蛋白(CRP)、肿瘤坏死因子-α (TNF-α)水平的影响,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析天等县人民医院2017年2月至2020年2月收治的60例宫颈癌患者的临床资料,按照治疗方法的不同分为开腹组和腹腔镜组,各30例。开腹组患者年龄33~64岁,平均(47.65±4.85)岁;孕次1~5次,平均(2.58±0.25)次。腹腔镜组患者年龄33~65岁,平均(47.23±4.81)岁;孕次 1~5次,平均(2.43±0.22)次。两组患者一般资料经比较,差异无统计学意义(P>0.05),具有可比性。诊断标准:参照《妇产科学》[3]中宫颈癌的相关诊断标准。纳入标准:符合上述诊断标准者;符合手术指征者;未出现远处转移者。排除标准:存在盆腔粘连或阴道狭窄者;伴有肝、肾功能严重障碍者;伴有其他严重妇科疾病者。本研究经院内医学伦理委员会审核并批准。
1.2 方法 开腹组患者实施开腹手术,对患者进行全身麻醉,切口选择肚脐偏左位置,对圆韧带进行切断后并结扎,分离输尿管,切断患者子宫动脉,游离膀胱侧窝与直肠阴道的间隙,并结扎主韧带,分离阴道周围组织,将需要切除的主要部分进行处理,最后对患处使用可吸收线进行缝合处理,清除淋巴结。腹腔镜组患者实施腹腔镜手术,常规消毒铺巾,建立人工气腹,穿刺置镜后,探查腹腔,切断圆韧带,依次剪开阔韧带前叶、子宫膀胱反折处腹膜,对膀胱宫颈间隙钝性分离处理,下推膀胱,并切断骨盆漏斗韧带,剪开髂血管表面鞘膜,依次清扫闭孔、带内等多处淋巴结,并钝性分离直肠阴道、直肠侧窝间隙,进一步下推膀胱。结扎子宫动脉,并切断,并切除阴道旁组织,从阴道取出各处清扫的淋巴结与子宫,在腹腔镜下缝合阴道残端,术后72 h使用抗生素预防感染。两组患者均于术后观察3个月。
1.3 观察指标 ①比较两组患者术后相关指标,包括术后排气时间、尿管拔除时间、盆腔引流量、住院时间。②比较两组患者术前及术后1、3 d炎性子水平,分别抽取患者晨起空腹静脉血5 mL,以3 000 r/min的转速离心5 min取血清,用酶联免疫吸附法检测血清IL-6、CRP、TNF-α水平。③比较两组患者生活质量,运用简明健康调查问卷(SF-36)量表[4]评估,分别对患者生理机能、躯体疼痛、健康状况、精力、情感职能、生理职能、社会功能、精神健康评分,每项总分均为100分,得分越高提示患者生存质量越高。
1.4 统计学分析 应用SPSS 20.0统计软件进行数据分析,计量资料以()表示,采用t检验;多时间点计量资料比较采用重复测量方差分析。以P<0.05为差异有统计学意义。
2 结果
2.1 术后相关指标 腹腔镜组患者盆腔引流量高于开腹组;术后排气时间、尿管拔除时间、住院时间均短于开腹组,差异均有统计学意义(均P<0.05),见表1。
表1 两组患者术后相关指标比较()
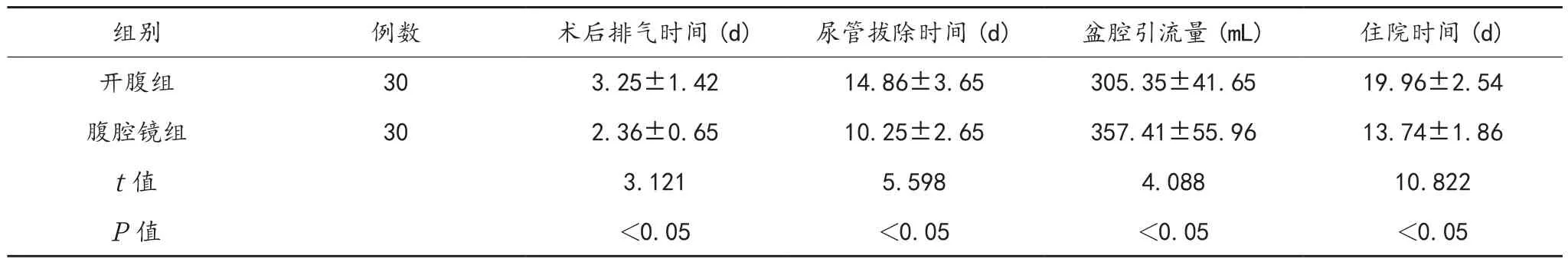
表1 两组患者术后相关指标比较()
组别 例数 术后排气时间(d) 尿管拔除时间(d) 盆腔引流量(mL) 住院时间(d)开腹组 30 3.25±1.42 14.86±3.65 305.35±41.65 19.96±2.54腹腔镜组 30 2.36±0.65 10.25±2.65 357.41±55.96 13.74±1.86 t值 3.121 5.598 4.088 10.822 P值 <0.05 <0.05 <0.05 <0.05
2.2 炎性因子 与术前比,术后1、3 d两组患者血清IL-6、CRP、TNF-α水平均先升高后降低,但术后 1、3 d腹腔镜组均低于开腹组,差异均有统计学意义(均P<0.05),见表 2。
表2 两组患者炎性因子水平比较()
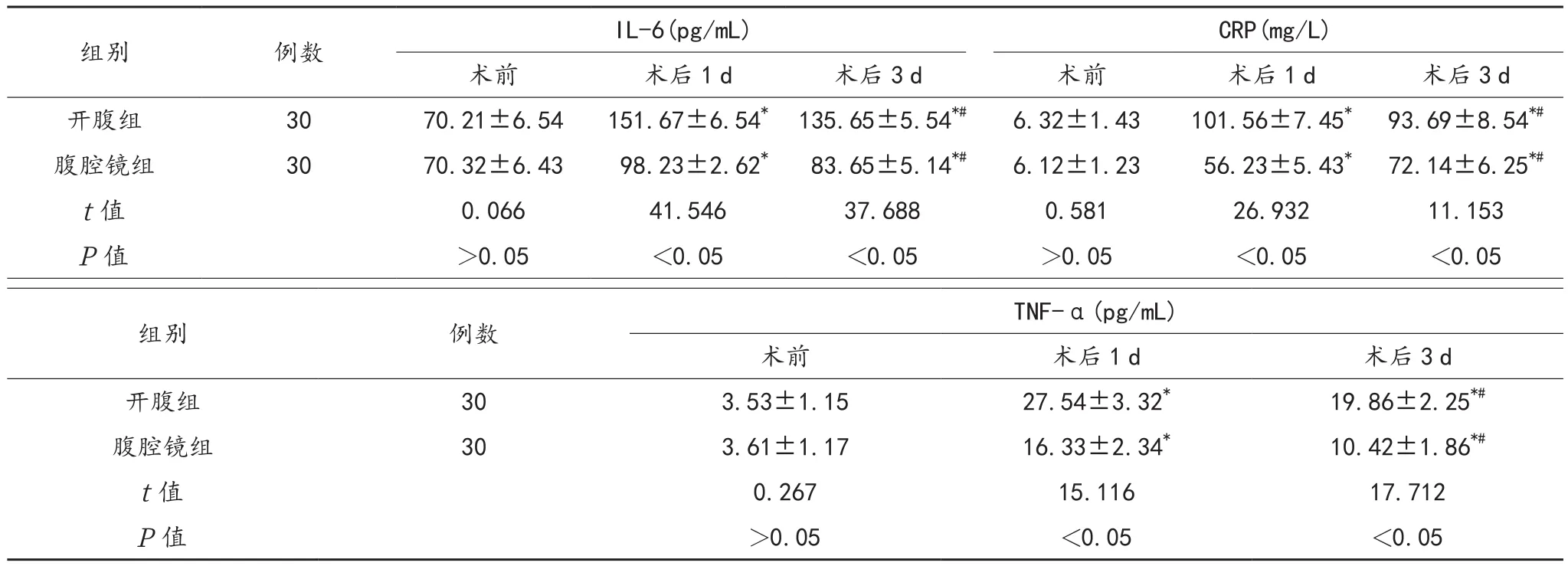
表2 两组患者炎性因子水平比较()
注:与术前比,*P<0.05;与术后1 d比,#P<0.05。IL-6:白介素-6;CRP:C-反应蛋白;TNF-α:肿瘤坏死因子-α。
组别 例数 IL-6(pg/mL) CRP(mg/L)术前 术后1 d 术后3 d 术前 术后1 d 术后3 d开腹组 30 70.21±6.54 151.67±6.54* 135.65±5.54*# 6.32±1.43 101.56±7.45* 93.69±8.54*#腹腔镜组 30 70.32±6.43 98.23±2.62* 83.65±5.14*# 6.12±1.23 56.23±5.43* 72.14±6.25*#t值 0.066 41.546 37.688 0.581 26.932 11.153 P值 >0.05 <0.05 <0.05 >0.05 <0.05 <0.05 TNF-α(pg/mL)术前 术后1 d 术后3 d开腹组 30 3.53±1.15 27.54±3.32* 19.86±2.25*#腹腔镜组 30 3.61±1.17 16.33±2.34* 10.42±1.86*#t值 0.267 15.116 17.712 P值 >0.05 <0.05 <0.05组别 例数
2.3 生活质量评分 与术前比,术后3个月两组患者生活质量各项评分均升高,且腹腔镜组均高于开腹组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患者生活质量评分比较(,分)
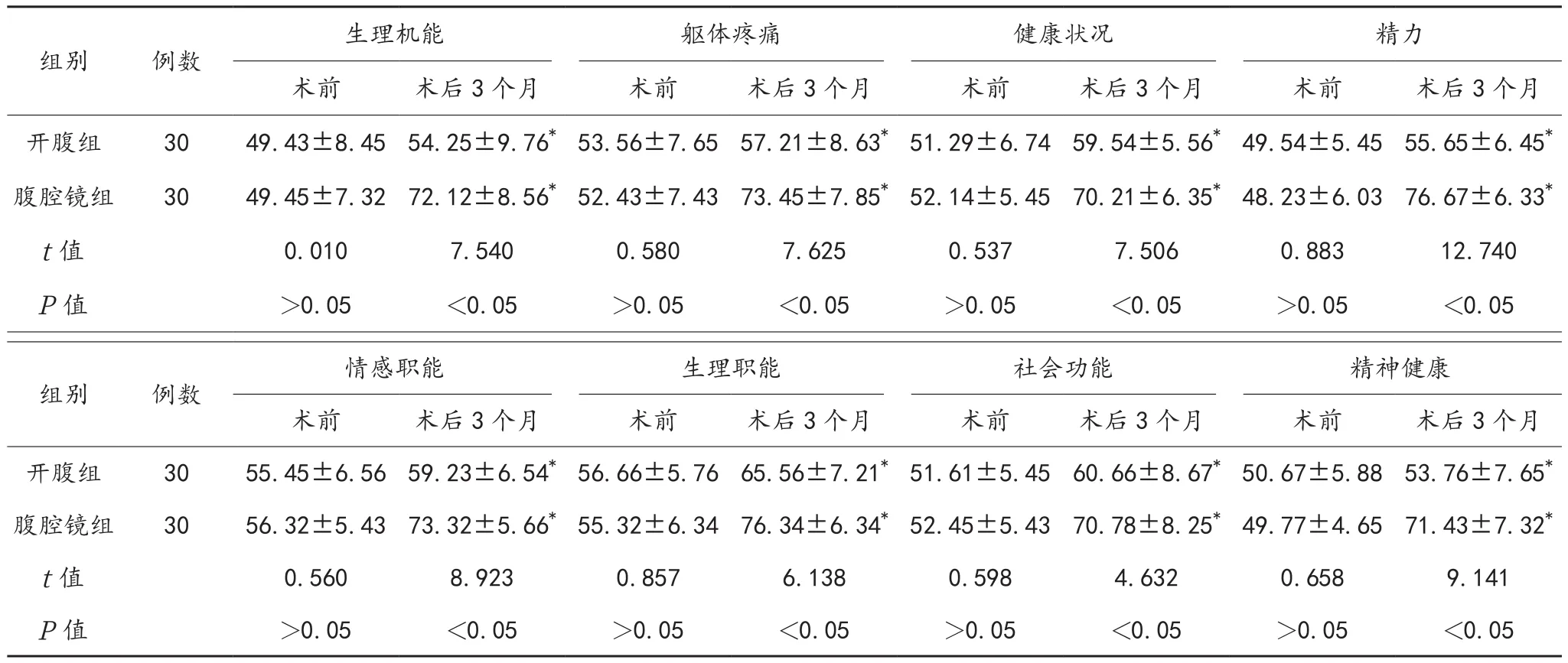
表3 两组患者生活质量评分比较(,分)
注:与术前比,*P<0.05。
生理机能 躯体疼痛 健康状况 精力术前 术后3个月 术前 术后3个月 术前 术后3个月 术前 术后3个月开腹组 30 49.43±8.45 54.25±9.76*53.56±7.65 57.21±8.63*51.29±6.74 59.54±5.56*49.54±5.45 55.65±6.45*腹腔镜组 30 49.45±7.32 72.12±8.56*52.43±7.43 73.45±7.85*52.14±5.45 70.21±6.35*48.23±6.03 76.67±6.33*t值 0.010 7.540 0.580 7.625 0.537 7.506 0.883 12.740 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05组别 例数组别 例数 情感职能 生理职能 社会功能 精神健康术前 术后3个月 术前 术后3个月 术前 术后3个月 术前 术后3个月开腹组 30 55.45±6.56 59.23±6.54*56.66±5.76 65.56±7.21*51.61±5.45 60.66±8.67*50.67±5.88 53.76±7.65*腹腔镜组 30 56.32±5.43 73.32±5.66*55.32±6.34 76.34±6.34*52.45±5.43 70.78±8.25*49.77±4.65 71.43±7.32*t值 0.560 8.923 0.857 6.138 0.598 4.632 0.658 9.141 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
3 讨论
宫颈癌是临床常见的女性生殖道恶性肿瘤,主要致病因素包括HPV感染、性伴侣较多、早孕多产、病原体感染及吸烟等。早期宫颈癌患者症状并不明显,需要采取巴氏涂片与妇科检查,但是部分患者发现已经为中晚期,使得患者治疗效果较差且预后并不理想。临床针对宫颈癌多采取手术治疗方案,传统开腹手术能够切除病灶,但开腹手术期间分离组织面积较大,患者会有较大创伤,存在明显疼痛,并造成较多不良反应[5]。
随着微创技术不断提高,腹腔镜手术在宫颈癌治疗中获得了广泛应用,并获得一致认可,腹腔镜作为微创手术,术后瘢痕小,通过腹腔镜探查,可扩大探查面积,结合超声刀等器械,减少手术出血,降低对周围器官的损害,有助于患者早日康复[6]。本研究结果显示,腹腔镜组患者盆腔引流量高于开腹组;术后排气时间、尿管拔除时间、住院时间均短于开腹组;术后3个月腹腔镜组患者生活质量各项评分均高于开腹组,提示宫颈癌患者实施腹腔镜术治疗,能够有效缩短术后排气时间、住院时间及尿管拔除时间,增加盆腔引流量,同时有效改善患者生存质量,促进患者恢复。手术过程中可引发机体发生应激反应,导致血清炎性因子升高,IL-6作为一种促炎因子,其水平升高,导致病情加重;CRP一般用来判断炎症程度高低或者细菌感染程度,其水平高低与炎症高低呈正相关,从而导致病情恶化;TNF-α是一种多向性的促炎性细胞因子,其可促进局部炎症反应发生,促使病情发展。腹腔镜是一种纤维光源内窥镜,其可直接清楚地观察患者腹腔内情况,了解致病因素,同时对异常情况做手术治疗,具有创伤小、安全等优势,从而减轻患者机体的应激反应,抑制炎症反应[7-8]。本研究结果显示,术后1、3 d腹腔镜组患者血清IL-6、CRP、TNF-α水平均低于开腹组,提示宫颈癌患者采取腹腔镜术治疗,能够有效减轻患者炎症反应,促进患者早日恢复。
综上,宫颈癌患者实施腹腔镜术治疗,能够缩短患者术后排气时间、住院时间及尿管拔除时间,增加盆腔引流量,同时有效抑制炎症反应,改善患者生存质量,促进恢复,值得推广应用。



