赵学文

摘 要 目的:探讨瘢痕子宫再次足月妊娠阴道分娩的可行性和安全性。方法:选取尝试阴道分娩的瘢痕子宫再次足月妊娠孕妇60例作为观察组,同期选取尝试阴道分娩的初产妇60例作为对照组,分析两组临床资料,比较两组剖宫产率、分娩结局。结果:观察组剖宫产率显着高于对照组(15.0% vs 3.3%,P<0.05);观察组阴道助产例数显着高于对照组(P<0.05),两组总产程、产后24 h出血量、新生儿体重、新生儿Apgar评分、新生儿窒息例数、住院时间比较差异不显着(P>0.05)。结论:对于无剖宫产指征且具有阴道分娩条件的瘢痕子宫再次足月单胎妊娠孕妇进行阴道分娩,安全可行,临床实践中可依据孕妇具体情况尝试进行阴道分娩。
关键词 瘢痕子宫 妊娠 阴道分娩 剖宫产
中图分类号:R714.422 文献标志码:A 文章编号:1006-1533(2019)01-0047-03
Safety analysis of vaginal delivery in full-term pregnancy with scarred uterus
ZHAO Xuewen*
(Department of Gynaecology and Obstetrics, the Peoples Hospital of Jizhou District, Tianjin 301900, China)
ABSTRACT Objective: To discuss the feasibility and safety of vaginal delivery for full-term pregnancy of scarred uterus. Methods: Sixty pregnant women with scarred uterus who attempted vaginal delivery were selected as an observation group and another 60 primipara undergoing vaginal delivery were selected as a control group. The clinical data from two groups were analyzed and the cesarean section rate and delivery outcome were compared between the two groups. Results: The rate of cesarean section (15.0% vs 3.3%) and the cases required for vaginal midwifery were significantly higher in the observation group than the control group (P<0.05). There were no significant differences in the total stage of labor, 24 hours postpartum hemorrhage volume, neonatal weight and Apgar score, neonatal asphyxia cases and hospitalization time between the two groups (P>0.05). Conclusion: It is safe and feasible to give vaginal delivery to pregnant women with scarred uterus who have no indication of cesarean section and vaginal delivery conditions. In clinical practice, vaginal delivery can be attempted according to the specific conditions of pregnant women.
KEy WORDS scarred uterus; pregnancy; vaginal delivery; caesarean birth
剖宫产是保障高危妊娠孕妇、异常分娩等情况下产妇和新生儿生命安全的重要手段,近年来,剖宫产率也随着医疗水平和生活水平的提升而升高。剖宫产后再次妊娠无论选择哪种方式生产,瘢痕子宫均会增加发生并发症的风险。因此,如何选择瘢痕子宫再次妊娠的分娩方式备受医学界关注[1-2]。瘢痕子宫再妊娠再次进行剖宫产分娩不仅损伤产妇子宫,且可能发生并发症,增加分娩风险,而尝试阴道分娩虽有发生子宫破裂的风险,但严格控制分娩适应证,并非不可取。本研究对我院尝试阴道分娩的瘢痕子宫再次足月妊娠孕妇的分娩结局进行分析,旨在探讨瘢痕子宫再次足月妊娠孕妇采用阴道分娩的可行性和安全性,为瘢痕子宫再妊娠孕妇的分娩途径选择提供更多依据。
1 资料与方法
1.1 一般资料
本研究选取2017年5月—2018年8月在我院尝试阴道分娩的60例瘢痕子宫再次足月妊娠孕妇作为观察组。纳入标准:最多有过1次子宫下段横切口剖宫产史,初产剖宫产期间未发生大出血,术后恢复良好,无并发症发生,两次妊娠间隔2年以上,期间无再次子宫损伤史;本次妊娠无剖宫产指征,单胎且胎位正常,孕妇与胎儿均健康,孕妇未合并妊娠合并症或并发症;孕37周时B超检查显示下段子宫壁回声层次连续性好、且厚度>3.5 mm,愈合良好;产前B超检查胎儿双顶径<9.5 cm,胎儿体重估算<3 500 g,宫颈条件成熟。排除标准:合并血液系统疾病者,合并严重内科疾病患者,产前B超提示子宫瘢痕处厚度不均匀或有胎盘附着子宫瘢痕处者,资料不全者,不能配合完成研究者。
同期选取我院住院尝试阴道分娩的初产妇60例作为对照组,所有产妇均为单胎,胎位正常,无剖宫产指征,非瘢痕子宫,孕期无并发症及合并症。本研究经我院伦理委员会批准,所有孕妇及家属知情同意并自愿参与。两组一般资料比较差异不显着(P>0.05),组间具有可比性(表1)。
1.2 分娩方法
产前完善各项检查,积极疏导孕妇紧张情绪,鼓励家属陪产,增加孕妇阴道分娩信心;阴道试产过程中做好孕妇(血压、心率、宫缩)和胎儿(胎心)的全面监护,同时做好转剖宫产及急救的各项准备;必要时可采取人工破膜、会阴侧切等措施。如在试产过程中出现严重宫缩乏力、胎头下降停止、胎儿窘迫、产前出血、脐带脱垂、产程进度缓慢、先兆子宫破裂等情况时应立即转剖宫产结束妊娠。
1.3 观察指标
对两组剖宫产率、分娩结局(总产程、产后24 h出血量、新生儿体重、新生儿Apgar评分、阴道助产、新生儿窒息、住院时间)进行比较。
1.4 统计学方法
本研究数据采用SPSS 21.0进行分析,计数资料和计量资料分别采用百分比和均数±标准差表示,进行卡方检验和t检验,P<0.05表示差异具有统计学意义。
2 结果
2.1 剖宫产率比较
观察组60例孕妇进行阴道试产,阴道分娩成功51例,9例转剖宫产,剖宫产率为15.0%;对照组60例孕妇进行阴道试产,阴道分娩成功58例,2例转剖宫产,剖宫产率为3.3%;两组比较差异显着(χ2=4.904 1,P<0.05)。
实际入组观察组51例,对照组58例。观察组9例转剖宫产原因为患者放弃阴道试产要求改行剖宫产4例,胎儿窘迫1例,隐性脐带脱垂1例,先兆子宫破裂1例,继发性宫缩乏力2例;对照组2例转剖宫产原因为胎儿窘迫1例,隐性脐带脱垂1例。
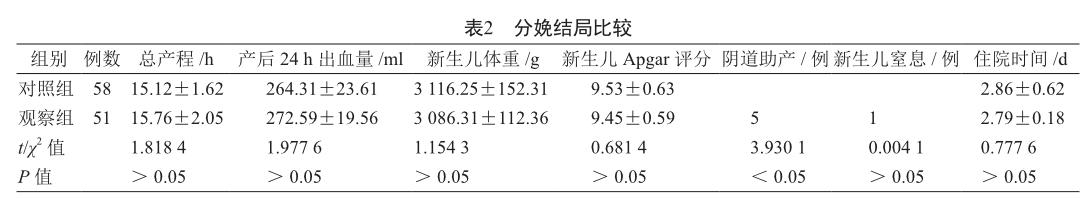
2.2 分娩结局比较
观察组阴道助产例数显着高于对照组(P<0.05),两组总产程、产后24 h出血量、新生儿体重、新生儿Apgar评分、新生儿窒息例数、住院时间比较差异不显着(P>0.05,表2)。
3 讨论
随着二胎政策的全年放开,瘢痕子宫再次妊娠也逐渐增多,因此如何选择生产方式成为产科一项重要课题。受传统思维影响,多数孕妇有“一次剖宫产,次次剖宫产”的想法,加上瘢痕子宫再次妊娠阴道试产中如果发生子宫破裂,后果严重。因此,医患主观上都倾向于剖宫产结束妊娠。但剖宫产为创伤性手术,增加胎儿及产妇发生产后并发症的风险,且可能增加产妇和新生儿的远期患病率等。已有研究发现,瘢痕子宫再次妊娠发生子宫破裂与分娩方式无明显相关性[3],且目前多采用子宫下段横切口进行剖宫产,产妇术后子宫切口愈合良好,加之现代产前检查手段不断发展,可对孕妇进行全方位的产前评估。因此,我们尝试将阴道分娩应用于瘢痕子宫再次足月妊娠孕妇中,以期为此类孕妇提供更多的分娩选择。
本研究结果显示:观察组剖宫产率高于对照组,两组比较差异显着(P<0.05);观察组阴道助产例数显着高于对照组(P<0.05),其他分娩结局比较差异不显着(P>0.05)。有文献报告,国外瘢痕子宫阴道分娩成功率为87%~92.2%,而国内受多种因素影响,瘢痕子宫阴道分娩成功率在35.0%~92.0%[4-5]。分析原因可能为孕产妇对自己信心不足,不能很好地配合,导致产妇宫缩乏力等,出于对孕妇及胎儿生命安全的考虑,同时也为了缩短第2产程,避免发生子宫破裂,采用阴道助产。
笔者就瘢痕子宫再次足月妊娠阴道试产过程中的注意事项总结如下:首先,严格遵守瘢痕子宫再次足月妊娠阴道试产的适应证,特别是上次剖宫产的伤口形状及愈合情况。研究发现,在阴道试产中,前次剖宫产切口为T 型切口或经典切口时,子宫破裂发生率为4%~9%,子宫下段纵切口孕妇其子宫破裂发生率为1%~7%,而子宫下段横切口孕妇其子宫破裂发生率仅为0.1%~1.5%[6],因此需选择子宫下段横切口再次妊娠孕妇作为研究对象。其次,生产过程中需密切关注孕妇及胎儿的各项生命体征,为保障孕产妇和胎儿的生命安全可适当放宽阴道助产指征,以尽量缩短第2产程,降低发生子宫破裂的风险。最后,在胎盘娩出后需徒手进宫腔探查子宫下段瘢痕处有无裂伤。
综上所述,对无剖宫产指征且具有阴道分娩条件的瘢痕子宫再次足月单胎妊娠孕妇进行阴道分娩,安全可行,临床实践中可依据孕妇具体情况尝试进行阴道分娩。
参考文献
[1] 马晓丽, 李莲英. 瘢痕子宫妊娠阴道试产结局分析[J]. 中国妇幼保健, 2017, 32(12): 2585-2587.
[2] 黄春红, 钟建芳, 叶雄娟. 103例剖宫产术后瘢痕子宫足月妊娠分娩方式分析[J]. 广州医科大学学报, 2018, 46(3): 69-70, 74.
[3] 罗力冰, 吴婷. 瘢痕子宫再次足月妊娠阴道分娩临床分析[J]. 中华实用诊断与治疗杂志, 2014, 28(10): 1011-1012.
[4] 张静涛, 张蕊, 贾蕊莉, 等. 剖宫产术后瘢痕子宫再次足月妊娠阴道分娩240例临床分析[J]. 陕西医学杂志, 2016, 45(5): 583-584.
[5] 李金红. 探讨剖宫产术后瘢痕子宫再次足月妊娠进行阴道分娩的可行性[J]. 中外女性健康研究, 2018, 26(14): 86, 122.
[6] 张海娟, 杨玉秀, 张志敏, 等. 瘢痕子宫再次妊娠阴道试产临床分析[J]. 河北医药, 2014, 36(20): 3110-3112.



