[摘要]目的采用会阴3D超声检查测量初产妇阴道分娩后盆膈裂孔形态变化情况,并评估其预测盆腔脏器脱垂的价值。方法选取2016年10月—2020年2月本院收治的经阴道分娩的初产妇112例(研究组),并选取同期本院体检健康的未育且无生产史女性84例(对照组)。比较两组受试者随访1年盆腔脏器脱垂发生比例、盆膈裂孔各项参数(盆膈裂孔前后径、盆膈裂孔左右径及盆膈裂孔面积)、肛提肌厚度及杨氏模量。绘制受试者特征(ROC)曲线分析研究组各参数对盆腔脏器脱垂的预测效能。结果在静息状态、缩肛状态及Valsalva状态下,研究组与对照组、脱垂亚组和未脱垂亚组受试者盆膈裂孔各项参数及肛提肌厚度、左右侧杨氏模量比较差异有显着性(t=4.645~37.691,P<0.05);ROC曲线分析结果显示,在静息状态下,产后6周研究组受试者经会阴3D超声检查获得的盆膈裂孔前后径、盆膈裂孔左右径、盆膈裂孔面积及肛提肌厚度、左右侧杨氏模量预测盆腔脏器脱垂的cut-off值分别为5.15 cm、3.45 cm、14.99 cm2、0.47 cm、22.15 kPa、20.05 kPa(P<0.05),在缩肛状态下,上述各项指标预测盆腔脏器脱垂的cut-off值分别为4.31 cm、3.39 cm、13.83 cm2、0.68 cm、31.17 kPa、28.34 kPa(P<0.05),而在Valsalva状态之下,上述的各项指标预测盆腔脏器脱垂的cut-off值分别为5.47 cm、4.08 cm、16.82 cm2、0.57 cm、26.88 kPa、25.02 kPa(P<0.05)。结论初产妇阴道分娩后经会阴3D超声检查可准确反映盆膈裂孔形态变化,并可为产后女性盆腔脏器脱垂的预测及制定个性化康复训练等提供参考。
[关键词]分娩,产道;产次;骨盆底;会阴;成像,三维;超声检查;盆腔器官脱垂;预测
[中图分类号]R711.2[文献标志码]A
Value of perineal 3D ultrasound in assessing the morphological changes of pelvic diaphragm hiatus after vaginal delivery in primipara JIA Lei(Department of Ultrasound, Henan Provincial Hospital of Traditional Chinese Medicine, Zhengzhou 450008, China)
[ABSTRACT]ObjectiveTo investigate the morphological changes of pelvic diaphragm hiatus after vaginal delivery in primipara by perineal 3D ultrasound and its value in predicting pelvic organ prolapse. MethodsA total of 112 primipara who were admitted to our hospital and had vaginal delivery from October 2016 to February 2020 were enrolled as study group, and 84 healthy women without pregnancy and history of childbirth who underwent physical examination in our hospital during the same period of time were enrolled as control group. The two groups were compared in terms of the proportion of patients with pelvic organ prolapse, parameters of pelvic diaphragm hiatus (anteroposterior diameter, left-right diameter, and area of pelvic diaphragm hiatus), thickness of levator ani muscle, and Youngs modulus after one year follow-up. The receiver operating characteristic (ROC) curve was plotted to analyze the efficacy of various parameters in predicting pelvic organ prolapse. ResultsThere were significant differences in each parameter of pelvic diaphragm hiatus, the thickness of levator ani muscle, and Youngs modulus of the left and right sides under the resting state, the anal contraction state, and the Valsalva state between the study group and the control group and between the prolapse subgroup and the non-prolapse subgroup (t=4.645-37.691,P<0.05). The ROC curve analysis showed that for the subjects in the study group at 6 weeks postpartum, perineal 3D ultrasound at the resting state obtained a cut-off value of 5.15 cm for the anteroposterior diameter of pelvic diaphragm hiatus, 3.45 cm for the left-right diameter of pelvic diaphragm hiatus, 14.99 cm2 for the area of pelvic diaphragm hiatus, 0.47 cm for the thickness of levator ani muscle, 22.15 kPa for Youngs modulus of the left side, and 20.05 kPa for Youngs modulus of the right side in predicting pelvic organ prolapse (P<0.05); at the anal constriction state, the cut-off values of these indices were 4.31 cm, 3.39 cm, 13.83 cm2, 0.68 cm, 31.17 kPa, and 28.34 kPa, respectively, in predicting pelvic organ prolapse (P<0.05); at the Valsalva state, the cut-off values of these indices were 5.47 cm, 4.08 cm, 16.82 cm2, 0.57 cm, 26.88 kPa, and 25.02 kPa, respectively, in predicting pelvic organ prolapse (P<0.05). ConclusionPerineal 3D ultrasound for primipara after vaginal delivery can accurately reflect the morphological changes of pelvic diaphragm hiatus and provide a reference for predicting postpartum pelvic organ prolapse in women and developing individualized rehabilitation training regimens.
[KEY WORDS]Labor, obstetric; Parity; Pelvic floor; Perineum; Imaging, three-dimensional; Ultrasonography; Pelvic organ prolapse; Forecasting
女性盆膈主要是由肛提肌、尾骨肌及筋膜组成,两侧肛提肌前内缘之间的一狭窄裂隙称之为盆膈裂孔[1]。经阴道分娩可造成女性盆底神经、肌肉、结缔组织等损伤,影响盆底收缩力及张力平衡,可导致盆膈裂孔增大,诱发盆底功能障碍性疾病,例如盆底器官脱垂及压力性尿失禁等,严重影响女性产后生活质量[2-3]。产后早期有效评估与及时发现盆底异常,并积极给予康复训练,可有效预防盆底功能障碍性疾病发生。3D超声成像技术具有动态图像采集、多平面成像及数据后处理优势,可清晰、直观地显示出盆底结构和其相对应空间位置[4-5]。但会阴超声对初产妇阴道分娩后的盆膈裂孔形态的评估价值仍有待进一步证实。基于此,本研究通过对阴道分娩初产妇经会阴3D超声检查,观察产后盆膈裂孔形态的变化,为临床制定预防及治疗方案提供参考。
1对象与方法
1.1研究对象
选取2016年10月—2020年2月本院收治的经阴道分娩的初产妇112例为研究组。纳入标准:分娩孕周及宫高等正常者。排除标准:①有前置胎盘、妊娠合并症(妊娠高血压、妊娠期糖尿病等)及其他严重内科疾病者;②分娩时有会阴撕裂者及行会阴侧切者;③有盆腔器官脱垂史、盆底损伤史、盆腔手术史、盆前包块等病史者;④有压力性尿失禁、慢性咳嗽、便秘病史者;⑤有流产史、引产史者;⑥有泌尿生殖系感染者。另选取同期本院体检健康、未育、无生产史女性84例作为对照组。
研究组年龄21~35岁,平均(29.51±3.06)岁;体质量52.41~75.09 kg,平均(61.84±5.62)kg;孕次1~3次,平均(1.98±0.32)次;单胎,孕周37~41周,平均(39.16±1.28)周;新生儿的体质量2.48~3.85 kg,平均(3.03±0.42)kg。对照组年龄22~35岁,平均(29.38±4.05)岁;体质量42.63~73.62 kg,平均(55.69±4.38)kg。两组受试者年龄、体质量比较差异无统计学意义(P>0.05)。
1.2方法
1.2.1经会阴3D超声检查采用美国GE公司的voluson E8彩色多普勒超声诊断仪,取3D容积探头,频率为6.0~10.0 MHz。受试者排空直肠和膀胱20 min后,分别于研究组产后6周、对照组体检时平卧检查床,取截石卧位,采用正中矢状面容积数据,于受试者静息状态、缩肛状态及Valsalva状态(深吸气后紧闭声门,再用力做呼气时对抗紧闭的会厌)下测量盆膈裂孔各项参数,包括盆膈裂孔前后径(耻骨联合内侧缘中点同耻骨直肠肌在直肠后方汇合处内侧缘之间的距离)、盆膈裂孔左右径(耻骨直肠肌两侧支内缘之间的最大距离)、盆膈裂孔面积(耻骨支、耻骨联合和耻骨直肠肌内侧缘获得的盆膈裂孔面积)。分别对称取左、右两侧直肠水平与阴道水平前部、中部、后部三处测量肛提肌厚度,取结果平均值。
会阴3D超声检查后,切换至SWE模式,取样框设置为40 mm×30 mm,以直径20 mm圆形检验框检测,获取最大缩肛状态下杨氏模量值。此外观察盆膈裂孔的组织弹性图像。所有检查与测量均由超声科同一医师完成。
1.2.2随访所有研究组受试者产后随访1年,记录盆腔脏器脱垂(阴道前壁脱垂、阴道后壁脱垂、子宫脱垂)的发生情况,根据盆腔器官脱出定量分期法(POP-Q)[6]判断是否发生脱垂。将研究组的受试者按照盆腔脏器是否脱垂,分为脱垂亚组以及未脱垂亚组。
1.2.3绘制研究组各参数预测盆腔脏器脱垂发生情况的受试者工作特征(ROC)曲线根据研究组受试者产后6周时盆膈裂孔参数及肛提肌厚度、杨氏模量等指标绘制ROC曲线,确定最佳截断点(cut-off值)及曲线下面积(AUC)。
2结果
2.1研究组受试者随访结果
研究组112例受试者产后随访1年,结果显示,脱垂亚组15例,未脱垂亚组97例。脱垂亚组中阴道前壁脱垂者3例,阴道后壁脱垂者6例,阴道前壁膨出并子宫脱垂者3例,阴道后壁脱垂伴子宫脱垂者3例;脱垂发生情况:Ⅰ度6例,Ⅱ度6例,Ⅲ度2例,Ⅳ度1例。
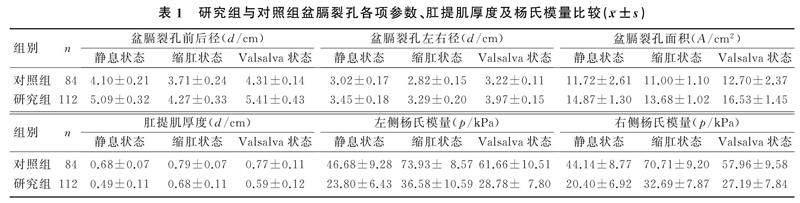
2.2研究组与对照组受试者盆膈裂孔各项参数、肛提肌厚度及杨氏模量比较
在静息状态、缩肛状态及Valsalva状态下,研究组的盆膈裂孔各项参数均明显大于对照组(t=10.139~25.157,P<0.05),肛提肌厚度、左右侧杨氏模量均明显小于对照组(t=8.145~31.127,P<0.05),见表1。
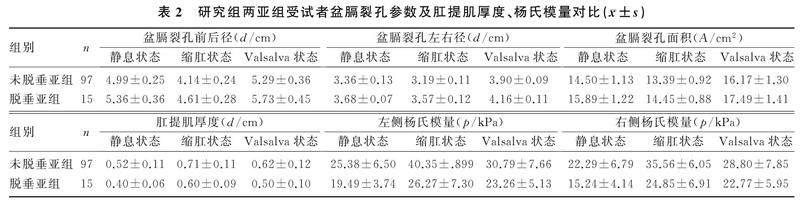
2.3研究组两亚组受试者盆膈裂孔各项参数、肛提肌厚度及杨氏模量比较
在静息状态、缩肛状态及Valsalva状态下,脱垂亚组受试者产后6周的盆膈裂孔各项参数均明显大于未脱垂亚组(t=4.645~15.832,P<0.05),肛提肌厚度、左右侧杨氏模量均明显小于未脱垂亚组(t=4.838~37.691,P<0.05),见表2。
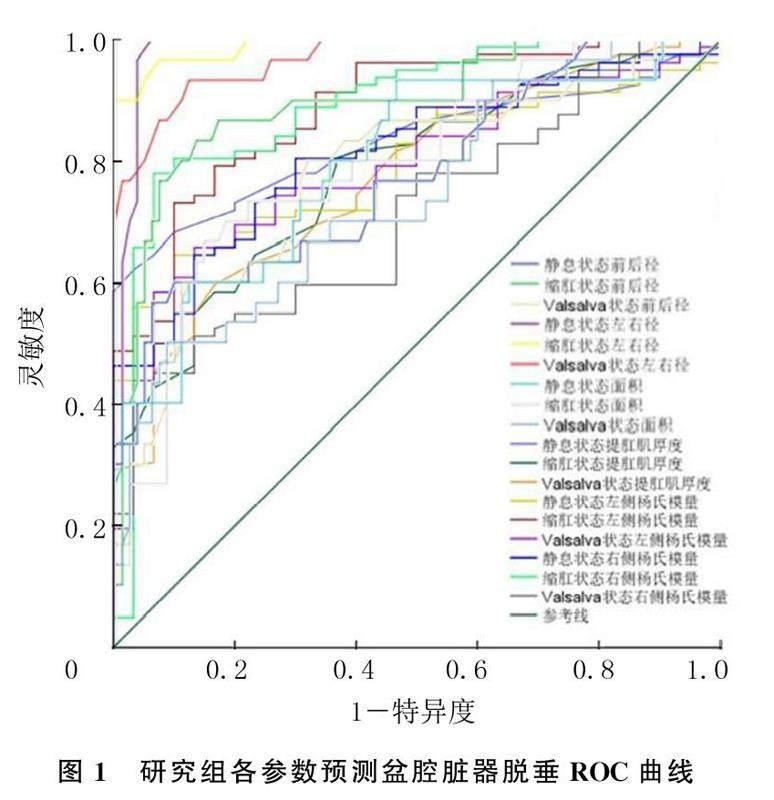
2.4研究组各参数预测盆腔脏器脱垂的ROC曲线
绘制的ROC曲线结果显示,在静息状态下,产后6周研究组受试者的盆膈裂孔前后径、盆膈裂孔左右径、盆膈裂孔面积及肛提肌厚度、左右侧杨氏模量预测盆腔脏器脱垂的cut-off值分别为5.15 cm、3.45 cm、14.99 cm2、0.47 cm、22.15 kPa、20.05 kPa,AUC分别为0.777、0.984、0.797、0.831、0.793、0.813(P<0.05);在缩肛状态下,上述的各项指标预测盆腔脏器脱垂的cut-off值分别为4.31 cm、3.39 cm、13.83 cm2、0.68 cm、31.17 kPa、28.34 kPa,AUC分别为0.896、0.990、0.794、0.782、0.886、0.891(P<0.05);在Valsalva状态下,上述的各项指标预测盆腔脏器脱垂的cut-off值分别为5.47 cm、4.08 cm、16.82 cm2、0.57 cm、26.88 kPa、25.02 kPa,AUC分别为0.783、0.968、0.744、0.775、0.790、0.711(P<0.05)。见图1。
3讨论
女性在阴道分娩过程中由于盆底受力不均匀,导致局部应力加大,进而引起盆底组织收缩力降低,诱发盆底功能障碍性疾病[7]。盆膈裂孔是直肠、阴道及尿道穿过的通路,其作为盆底薄弱环节,是直肠脱垂、子宫阴道脱垂、膀胱突出的好发部位[8-9]。因此,积极探讨有效的检查手段,精确掌握产后盆膈裂孔形态变化,对临床制定盆底功能障碍性疾病防治方案具有重要意义。
本研究结果显示,产后随访1年中,研究组受试者盆腔脏器脱垂发生率为13.39%,提示阴道分娩可增加女性盆腔脏器脱垂的发生风险。经阴道分娩者,生产过程中可引发肛提肌、髂尾肌及耻骨内脏肌等损伤,促使盆底肌力下降,导致盆腔器官支撑脆弱,引发盆腔脏器脱垂[10-11]。阴道分娩对盆底的损伤是可逆的,产后早期评估并辅助康复训练,可预防盆底功能障碍性疾病的发生[12]。
本研究结果显示,研究组在静息状态、缩肛状态及Valsalva状态下的盆膈裂孔前后径、盆膈裂孔左右径及盆膈裂孔面积均明显大于对照组,肛提肌厚度、左右侧杨氏模量均明显小于对照组。提示经阴道分娩后,女性盆膈裂孔明显增大,肛提肌厚度变薄,弹性变小。阴道分娩时,胎头对盆底神经及肌肉组织产生机械压迫与扩张,盆膈裂孔需扩大到原先数倍以保证胎儿顺利娩出,进而高强度张力可直接损伤盆底肌肉,严重时可发生肌肉撕脱,致使肌肉功能受损[13]。有研究显示,阴道分娩可导致产后盆底结构发生不同程度的损坏,盆膈裂孔增大[14],与本研究结果一致。经会阴3D超声检查可获得盆底完整三维立体图像,可从任意角度观察尿道、阴道、子宫颈与盆底组织结构,并一次性测量全部指标,具有清晰、准确、快捷等优点[15]。本研究中,对经阴道分娩初产妇产后给予经会阴3D超声检查,较好地评估盆膈裂孔形态学变化及肛提肌厚度,明确显示了经阴道分娩对肛提肌完整性的破坏程度,以提示经阴道分娩产妇产后应重视盆底保护,定期检查。
本研究中,研究组产后6周行盆底3D超声检查,脱垂亚组静息状态、缩肛状态及Valsalva状态下的盆膈裂孔前后径、盆膈裂孔左右径及盆膈裂孔面积均明显大于未脱垂亚组,脱垂亚组肛提肌厚度、左右侧杨氏模量均明显小于未脱垂亚组,提示产后盆膈裂孔增大显着、肛提肌厚度小,更易发生盆底功能障碍性疾病。耻骨内脏肌在张力状态下肌纤维拉长,而在收缩状态下肌纤维缩短,则盆膈裂孔周长及盆膈裂孔面积可随盆底状态的不同而发生相应改变。本研究中,产后早期(产后6周)经会阴3D超声检查能够准确采集盆底多切面数据,可为临床工作提供参考,本研究通过ROC曲线分析得出了静息状态下盆膈裂孔前后径、盆膈裂孔左右径、盆膈裂孔面积及肛提肌厚度、左右侧杨氏模量预测盆腔脏器脱垂cut-off值,临床中可据上述数值加强对产妇持续监测,以指导产妇行盆底肌康复训练及给予生物治疗(低频电刺激),增强盆底肌力,预防出现盆底功能障碍[16];当康复训练或生物治疗一段时间后,需重新给予产妇经会阴3D超声检查,观察盆膈裂孔恢复情况,如恢复不明显,需调整治疗方案。
综上所述,初产妇阴道分娩后经会阴3D超声检查可清楚显示盆膈裂孔变化情况,可为临床制定预防及治疗方案提供数据参考,以降低女性产后盆腔脏器脱垂的发生风险。
伦理批准和知情同意:本研究涉及的所有试验均已通过河南省中医院医学伦理委员会的审核批准(文件号:院准字2020-A21号)。所有试验过程均遵照《人体医学研究的伦理准则》的条例进行。所有受试者均知情同意且自愿参与。
作者声明:贾磊参与了研究设计及论文的写作和修改。作者阅读并同意发表该论文,且均声明不存在利益冲突。
[参考文献]
[1]张芳,张周龙. 经会阴盆底三维超声联合直肠超声在盆底功能障碍性疾病诊断中的应用[J]. 中国超声医学杂志, 2019,3(12):1115-1119.
[2]COLLA C, PAIVA L L, FERLA L, et al. Pelvic floor dysfunction in the immediate puerperium, and 1 and 3 months after vaginal or cesarean delivery[J]. Int J Gynaecol Obstet, 2018,143(1):94-100.
[3]周敏知,杜海雯,应涛,等. 女性盆底影像及力学研究进展[J]. 医学综述, 2019,25(22):4515-4519.
[4]薛雅红,刘飞,凌艳,等. 经会阴及经肛门三维超声技术对功能性肛门直肠疾病的评估[J]. 中华消化病与影像杂志(电子版), 2022,12(6):334-341.
[5]胡海燕,郭宏斌,张静芳,等. 盆底二维超声结合三维超声断层成像在未育女性压力性尿失禁中的初步临床应用[J]. 生物医学工程与临床, 2022,26(1):22-28.
[6]朱兰,郎景和. 女性盆底功能障碍性疾病[M]. 北京:人民军医出版社, 2008:35-42.
[7]DE ARAUJO C C, COELHO S A, STAHLSCHMIDT P, et al. Does vaginal delivery cause more damage to the pelvic floor than cesarean section as determined by 3D ultrasound evaluation? A systematic review[J]. Int Urogynecol J, 2018,29(5):639-645.
[8]苏继莲,王军梅,罗佳敏. 盆底三维超声观察妊娠与分娩对盆底功能的影响[J]. 中国妇幼保健, 2021,36(17):4129-4131.
[9]贾红靖,邓学东,陈小敏,等. 经会阴三维及四维超声测量肛提肌裂孔面积在盆腔器官脱垂诊断中的应用[J]. 国际妇产科学杂志, 2021,48(4):434-437.
[10]李景珊,陈婕,尹晓云,等. 经会阴超声评估产后女性阴道壁脱垂合并压力性尿失禁盆底结构的变化研究[J]. 现代医用影像学, 2021,30(1):128-130.
[11]HUSER M, JANKU P, HUDECEK R, et al. Pelvic floor dysfunction after vaginal and cesarean delivery among singleton primiparas[J]. Int J Gynaecol Obstet, 2017,137(2):170-173.
[12]包佳文,林能文,彭建国,等. 四维盆底超声在不同分娩方式女性盆底结构和功能判断中的应用价值[J]. 临床和实验医学杂志, 2022,21(17):1891-1894.
[13]SILVA M E T, OLIVEIRA D A, ROZA T H, et al. Study on the influence of the fetus head molding on the biomechanical behavior of the pelvic floor muscles, during vaginal delivery[J]. J Biomech, 2015,48(9):1600-1605.
[14]董阮珍,王小梅,林娜,等. 不同助产方式对阴道分娩产妇产后疼痛 盆底肌力及压力性尿失禁的影响[J]. 中国妇幼保健, 2022,37(7):1189-1192.
[15]徐莲,胡丽蓉,马晓娟,等. 三维超声和磁共振成像评估产后肛提肌损伤的临床价值[J]. 海南医学, 2022,33(2):205-209.
[16]张知剑,胥卉苹. 三维超声在自然分娩初产妇产后盆底肌肉训练疗效评估中的应用[J]. 临床误诊误治, 2018,31(3):59-62.
(本文编辑 耿波 厉建强)



