熊爱燕
【摘要】 目的 探讨维持性血液透析患者导管相关血流感染(catheter related blood stream infertion,CRBSI)危险因素及分析护理预防措施。方法 抽取2019年2月—2021年3月丰城市中医院79例维持性血液透析患者资料,根据患者病史资料分为常规组与感染组。常规组为术后未发生CRBSI共39例,感染组为术后发生CRBSI共40例。对比2组临床资料及临床指标,分析术后患者发生CRBSI的影响因素。结果 常规组与感染组患者感染病原菌构成比比较,差异无统计学意义(P>0.05),其中革兰阳性球菌感染中以金黄色葡萄球菌为主,2组分别占比40.00%、38.46%,革兰阴性菌感染中以大肠埃希菌为主,2组分别占比12.50%、15.38%;感染组患者年龄、C-反应蛋白(C-reacive protein,CRP)水平及导管留置时间显着高于对照组(P<0.05),血清白蛋白(albumin,ALB)、血红蛋白(hemoglobin,HGB)水平显着低于对照组(P<0.05);Logistic回归分析结果显示,维持性血液透析患者年龄、CRP、HGB、ALB、导管留置时间是导致CRBSI发生主要危险因素(P<0.05)。结论 年龄、CRP、HGB、ALB、导管留置时间均为维持性血液透析患者发生CRBSI的危险因素,临床应采取针对性预防护理措施,如严格把控导管滞留时间,增强患者及护理人员无菌意识,保障患者生命质量。
【关键词】 维持性血液透析;导管相关血流感染;危险因素; 预防护理
中图分类号:R473.5 文献标识码:A
文章编号:1672-1721(2023)24-0141-03
DOI:10.19435/j.1672-1721.2023.24.046
维持性血液透析是现治疗急性肾衰竭、慢性肾功能不全等疾病的一种常用方式,血管通路是此治疗的“生命线”,可分为临时血管通路与永久性血管通路。随着血液透析技术的发展,血管通路因安全性高、心血管稳定性强等优势在临床上被广泛使用。为患者提供血管通路的建立,能够避免反复穿刺带来的痛苦[1]。由于临床上血管通路使用率逐渐升高,导管相关血流感染(CRBSI)发生率也在升高,已达到医院获得性血流感染的20%以上,可分为隧道感染、导管病原菌定植、出口部位感染、导管相关菌血症、皮下囊感染,主要临床症状为出现菌血症、发热(>38 ℃)、寒战或低血压。CRBSI的发生不仅延长患者住院时间,增加患者经济负担,还可造成不同程度血栓形成、局部或全身性感染,加重患者病情。若不及时处理,严重者可进一步发展为脑脓肿、心肌内膜炎甚至死亡,危害患者生命安全[2]。CRBSI的发生与病原菌侵入有关,常见为金黄色葡萄球菌。CRBSI危险因素较多,除患者个体化差异外,还可能与护理人员相关经验不足、患者住院时间长、导管接口微生物定植等有关[3]。本研究进一步对此类患者CRBSI危险因素进行分析,并针对性分析其护理措施方案,现报告如下。
1 资料与方法
1.1 临床资料 抽取2019年2月—2021年3月丰城市中医院79例维持性血液透析后患者的资料。根据患者病史资料分为常规组与感染组,常规组为术后未发生CRBSI共39例,感染组为术后发生CRBSI共40例。
纳入标准:接受规律血液透析治疗;行中心静脉置管;存活时间≥3个月;临床病历信息完整。排除标准:感染原因或部位不明确;药物中毒或肾损伤给予血液净化;无法取得随访配合。
1.2 CRBSI诊断标准 CRBSI诊断标准[4]:(1)患者导管出口出现红、肿、热、痛等症状或渗出分泌物;(2)无其他原因可以解释发热、低血压、寒战情况的发生,且导管拔出后症状会随之消失;(3)采集外周静脉、导管动静脉端血液标本培养确定为同一菌种。
1.3 患者感染病原菌检测 分别采集2组患者外周静脉、导管动静脉端血液,进行标本培养,通过法国生物梅里埃公司ATB全自动细菌鉴定仪鉴定患者导管血菌株等。
1.4 方法 (1)一般资料。分别记录常规组和感染组患者的性别构成、年龄、基础原发性疾病、合并糖尿病、婚姻状况、置管部位情况。(2)临床指标。采用溴甲酚绿比色法检测患者的血清白蛋白(ALB),采用肌酐酶法检测血透前血肌酐(serum creatinine,SCR)值,使用全自动血细胞分析仪检测血红蛋白(HGB)、甲状旁腺激素,采用放射免疫法检测C-反应蛋白(CRP),记录导管留置时间、Na+、K+、Ca2+水平相关数据资料。
1.5 统计学方法 以SPSS 19.0统计学软件处理数据,计数资料以百分比表示,采用χ2检验,计量资料以x±s表示,采取t检验,对于血透患者发生CRBSI的危险因素予以Logistic回归分析,以P<0.05为差异有统计学意义。
2 结果
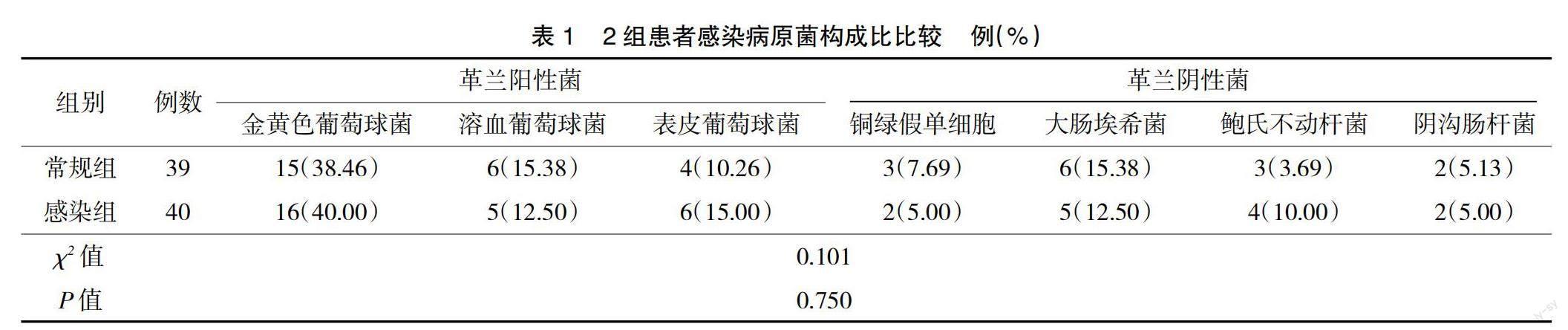
2.1 2组患者感染病原菌构成比比较 感染组和常规组感染病原菌构成比比较,差异无统计学意义(P>0.05),革兰阳性球菌感染中以金黄色葡萄球菌为主,分别占比40.00%、38.46%,革兰阴性菌感染中以大肠埃希菌为主,分别占比12.50%、15.38%,见表1。
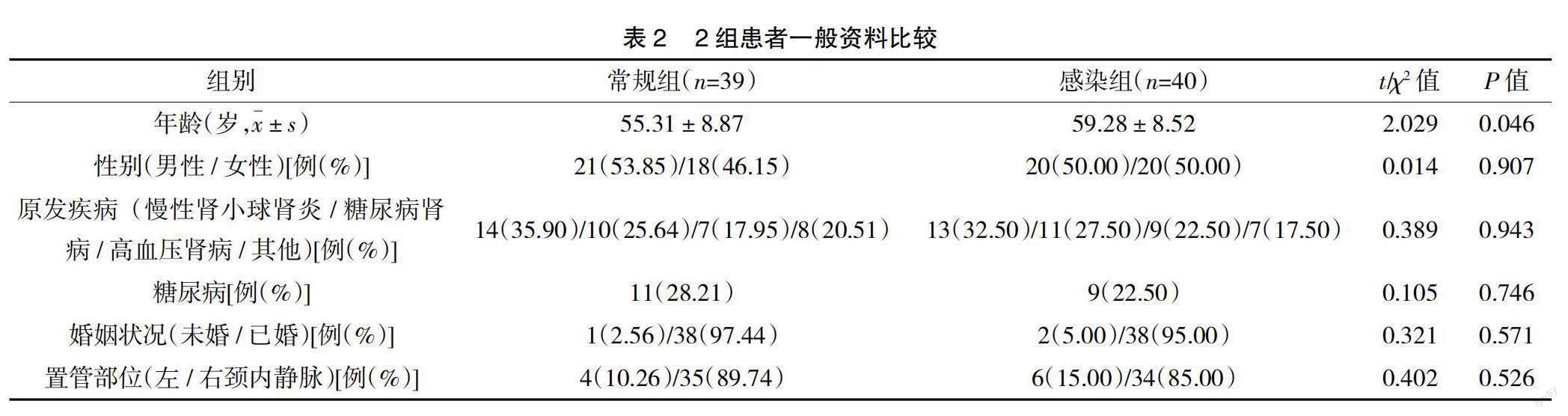
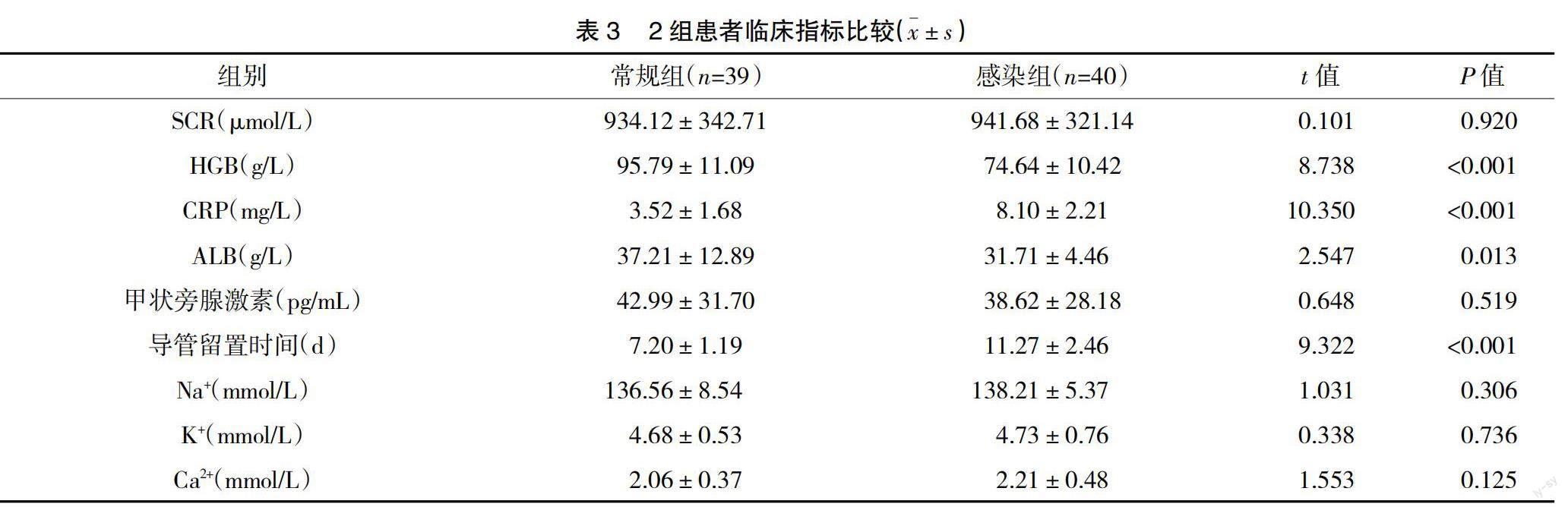
2.2 2组患者一般资料及临床指标比较 2组患者性别、原发疾病、合并糖尿病、婚姻状况、置管部位情况、SCR、甲状旁腺激素、Na+、K+、Ca2+比较,差异均无统计学意义(P>0.05);感染组患者年龄、CRP水平显着高于常规组,ALB、HGB水平显着低于常规组,导管留置时间长于常规组(P<0.05),见表2、表3。
2.2 维持性血液透析患者CRBSI危险因素分析 以维持性血液透析患者发生CRBSI与否作为因变量,以年龄、CRP、ALB、HGB和置管时间作为自变量,进行Logistic回归分析,结果显示,维持性血液透析患者年龄、CRP、HGB、ALB、导管留置时间是导致CRBSI发生主要危险因素(P<0.05),见表4。
3 讨论
近年来,慢性肾病的患者人数逐步增加,慢性肾病最终可能发展成为尿毒症。临床上肾脏疾病患者首选维持性血液透析治疗,血管通路一般使用自身动静脉内瘘,但部分患者由于自身血管条件不符,存在开始透析时间晚、内瘘阻塞等问题,需要进行置管。置管患者CRBSI发生率较高,多与患者导管内或导管外细菌侵入有关,其中革兰阳性球菌感染中以金黄色葡萄球菌为主,革兰阴性菌感染中以大肠埃希菌为主[5]。
维持性血液透析患者一旦发生CRBSI,不仅延长患者住院时间,还增加患者家庭经济负担,若不及时处理,会逐步发展成菌血症、脑囊肿、感染性心内膜炎等,严重时可导致患者休克甚至死亡。因此如何预防CRBSI是临床护理干预的关键。本次研究中抽取79例维持性血液透析患者,其中发生CRBSI患者40例,未发生CRBSI患者39例,对比2组临床资料及临床指标,运用Logistic回归分析,结果显示,维持性血液透析患者年龄、CRP、HGB、ALB、导管留置时间是导致CRBSI发生的主要危险因素(P<0.05)。其原因在于随着年龄的增长,人的机体各项功能都在下降,老年维持性透析患者免疫力较低、生理适应能力较差,对外界细菌病原菌抵抗力差,同时毒素积蓄较多,导致肾脏功能下降,导管置入过程中病原体更容易侵入,并且老年患者依从性较差,对疾病的认知、注意事项关注度低,药物及生活饮食习惯不规律,自我护理能力差,从而容易引发感染[6]。ALB、HGB水平较低,存在透析速度较快时超滤量过多导致液体从四周组织间隙流向血管腔内过速,从而引起血容量减少,心输出量也随之减少,致使ALB、HGB水平低。同时患者长期受到慢性疾病的影响,对食物的营养吸收率下降,极易导致营养不良,ALB、HGB水平低,从而增加感染风险[7]。有研究[8]显示,导管滞留时间与CRBSI的发生紧密联系,可能与细菌繁殖时间有关。随着导管留置时间延长,大量细菌附着在导管表面的纤维蛋白鞘上,通常聚集在导管周围7 d后大量繁殖,在导管表面扩散,释放进入血液,患者机体吞噬细胞及抗菌药物治疗效果不佳,极易引起菌血症等,同时导管置入后长时间留置易损伤患者血管内皮,引起静脉炎。糖尿病患者蛋白质合成速率和降解速度较低,减少机体内补体和抗体数量,理论上更容易引发感染。本研究未发现糖尿病为CRBSI的危险因素,可能与入选样本量少有关,需更严谨的研究充实结论。
根据上述危险因素分析结果,制定以下针对性护理预防措施[9-10]:(1)对年龄较大维持性血液透析患者予以重点关注,交班时做好信息交接,最好配备长期护理人员,对患者及其家属进行健康宣教;每日提醒患者按时按量服用药物,使患者养成按时服药、规律饮食习惯;定期使用碘伏对导管接口处清洁消毒,定期更换置管口敷料,若发现敷料已被渗出液和血液浸满,则立刻进行更换;治疗时间外应不定时开展娱乐活动,如看电视、听音乐、冥想等,使老年患者转移对疾病注意力,改善患者治疗过程中焦虑、绝望心态,消除负面情绪,鼓励并指导患者家属及朋友给予患者心理和情感方面的支持,加强患者治疗依从性。(2)对ALB、HGB水平较低、营养不良患者,可通过遵医嘱补充葡萄糖或0.9%氯化钠溶液纠正血容量,使患者ALB、HGB水平恢复正常,为患者制定营养饮食计划和活动计划,确保患者在治疗期间摄入足量蛋白质、微量元素等营养物质,保证运动量,从而提高患者免疫力。(3)患者每次透析后检测并记录血压、血糖及蛋白水平,根据波动差寻找问题,分析原因,并制定个性化、针对性、科学合理的治疗方案;指导患者遵医嘱使用降血糖药物,严格控制患者血糖水平。(4)加强导管应用、置入、护理及预防感染相关知识的培训,改善护理人员手卫生和导管接触皮肤消毒方式,减少细菌定植;严格进行无菌操作,定期对透析室器材、透析液容器表面、透析室环境进行消毒;严格选择长期和短期置入导管,治疗效益最大化同时降低风险,合理安排导管滞留时间,对于症状严重患者及时撤除导管,并遵医嘱及时给予抗感染治疗,症状缓解后重新置管。(5)通过健康宣教、开座谈会、发放知识手册等方式为患者详细解释导管置入意义及目的,帮助患者了解CRBSI的危险因素及预防措施,提高患者的自我安全意识及自我护理意识,激发患者主观能动性,积极配合医护人员。
综上所述,维持性血液透析患者年龄、CRP、HGB、ALB、导管留置时间等均可增加血透患者
CRBSI发生风险,临床应采取针对性预防护理措施,并增强医护人员及患者自我安全意识,以减小CRBSI发生风险。
参考文献
[1] 李娜,刁喜美,张超.以中心静脉导管和动静脉内瘘作为初始血管通路对于血液透析患者微炎症状态的影响分析[J].医药前沿,2021,11(2):91-92.
[2] 周国琴,陶科颖,朱红霞,等.血液透析患者血管通路感染TLR4基因多态性及外周血NLR和PLR与PCT对感染的诊断价值[J].中华医院感染学杂志,2021,31(12):1840-1845.
[3] 时鹏,陈巧艳,马胜银,等.维持性血液透析患者血管通路应用情况及感染危险因素分析[J].热带医学杂志,2020,20(11):1492-1495.
[4] 李亚周,马炜,刘云,等.多指标联合检测在血流感染早期诊断中的价值[J].检验医学, 2021,36(8):847-850.
[5] 朱其荣,陈星,喻雪琴,等.血液透析患者血管内导管相关血流感染病原菌的流行病学特征及耐药性评估分析[J].川北医学院学报,2019,34(2):201-204.
[6] 张红娟,赵丽萍,赵素芳.维持性血液透析病人中心静脉留置导管相关性血流感染现状及其危险因素调查研究[J].全科护理,2021,19(4):553-556.
[7] 孙杨杨,鄢艳,邹梦林.维持性血液透析患者发生感染相关住院的临床特征和危险因素分析[J].中华肾脏病杂志,2020,36(6):435-440.
[8] 王敏,杨昕,周燕平,等.ICU患者深静脉导管留置时间与导管相关血流感染的关系研究[J].检验医学与临床,2019,16(12):1763-1766.
[9] 陈万莉,李洁霞,覃梦莹,等.血透患者留置血透导管致导管相关性血流感染的危险因素及其护理干预研究进展[J].当代护士(下旬刊),2021,28(4):23-26.
[10] 李莉娟,陈霞,王慧.预见性服务对血液透析患者导管相关性血流感染、压力水平和心理健康的影响[J].解放军预防医学杂志,2019,37(7):93-94,96.
(收稿日期:2022-11-01)



