魏红 祁玲玲 卜美琴 孙逸飞
近年来研究表明多个组织和细胞相继发现存在维生素D受体,维生素可以通过激活维生素D受体,改变靶基因转录,进而发挥生理功能,其中β-胰岛细胞也有维生素D受体。国内外文献报道维生素D可通过对胰腺胰岛素分泌和外周胰岛素抵抗的作用影响糖代谢。本文探讨2型糖尿病血清25羟-维生素D3[25(0H)D3]与糖化血红蛋白(HbA1c)间的关系,了解维生素D与糖基化控制程度是否相关。
1 资料与方法
1.1 临床资料 选取2018年3月至11月在长兴第二医院内科诊断为2型糖尿病患者168例,其中男82例,平均年龄(64.56±14.85)岁;女86例,平均年龄(63.80±11.26)岁。糖尿病诊断符合世界卫生组织的2型糖尿病诊断标准[1]。根据美国内科学会推荐针对大多数2型糖尿病患者HbA1c控制在7%~8%水平,将HbA1c<8.0%的患者列入糖基化控制良好组,将HbA1c≥8.0%的患者列入糖基化控制不良组[2]。以上病例均排除甲状旁腺疾病、严重肝肾功能损伤、长期卧床、营养不良、近期未使用类固醇激素、甲状旁腺激素、降钙素、维生素D制剂等药物。
1.2 方法 所有患者检测前禁食12h后静脉采血3ml,分离血清后,采用贝克曼AU680全自动生化分析仪检测空腹血糖(FBG)、总胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C),所用检测试剂由四川迈克生物提供,血清25(0H)D3外送杭州迪安医学检验中心检测,依据血清25(OH)D3水平分为:<25nmol/L为严重缺乏,≥25nmol/L且<50nmol/L为缺乏,≥50nmol/L且<75 nmol/L为不足,≥75nmol/L为充足[3]。另静脉采血2ml于EDTA-K2抗凝采血管,采用TOSHO G8糖化血红蛋白分析仪检测HbA1c。
1.3 统计学方法 采用SPSS 19.0统计软件。计量资料(±s)表示,两组间比较采用独立样本t检验,计数资料比较采用χ2检验。相关性分析采用Pearson相关检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料、25(OH)D3水平比较 见表1。
表1 糖基化控制良好和不良组间一般性资料、25(OH)D3水平的比较(±s)
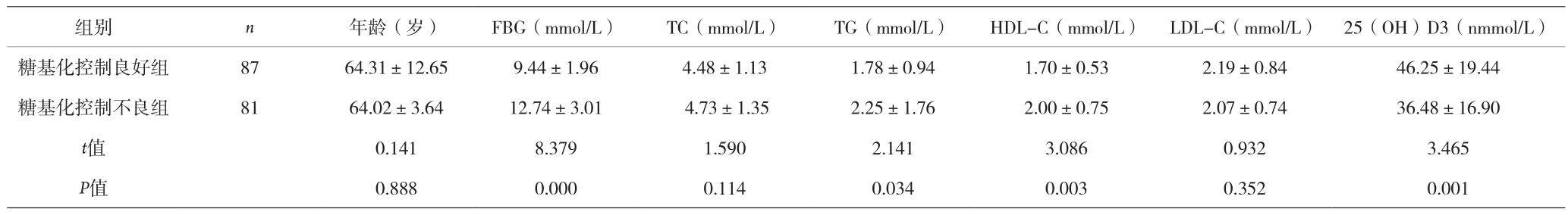
表1 糖基化控制良好和不良组间一般性资料、25(OH)D3水平的比较(±s)
组别 n 年龄(岁) FBG(mmol/L) TC(mmol/L) TG(mmol/L) HDL-C(mmol/L) LDL-C(mmol/L) 25(OH)D3(nmmol/L)糖基化控制良好组 87 64.31±12.65 9.44±1.96 4.48±1.13 1.78±0.94 1.70±0.53 2.19±0.84 46.25±19.44糖基化控制不良组 81 64.02±3.64 12.74±3.01 4.73±1.35 2.25±1.76 2.00±0.75 2.07±0.74 36.48±16.90 t值 0.141 8.379 1.590 2.141 3.086 0.932 3.465 P值 0.888 0.000 0.114 0.034 0.003 0.352 0.001
2.2 25(OH)D3与各指标相关性分析 25(OH)D3与年龄、HbA1c、FBG 呈负相关(r=-0.49、-0.41、-0.26,P<0.01)。见表 2。
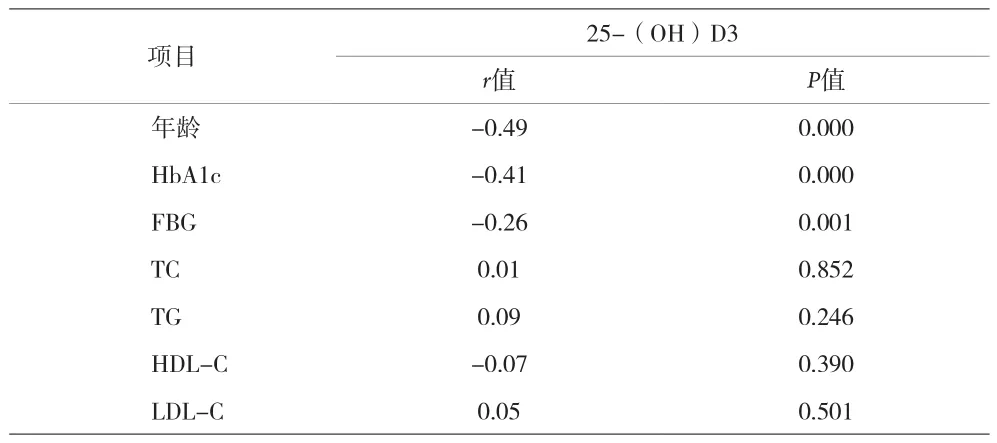
表2 25(OH)D3与各指标相关性分析(n=168)
2.3 两组间25(OH)D3缺乏程度比较 两组均存在血清25(OH)D3水平不足和缺乏的情况,糖基化控制不良组血清25(OH)D3缺乏程度显着高于糖基化控制良好组,差异有统计意义(χ2=14.054,P=0.003),见表 3。
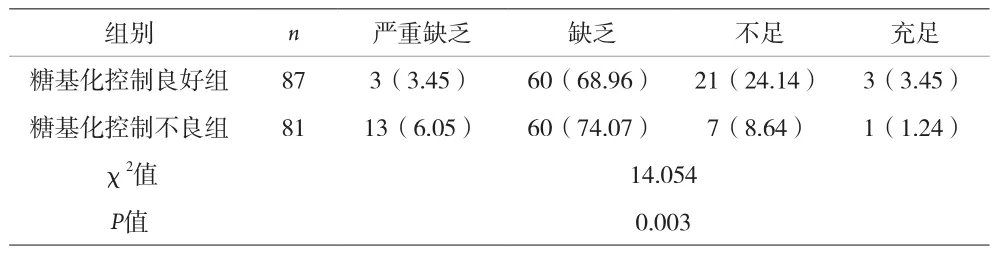
表3 两组25(OH)D3缺乏程度比较[n(%)]
3 讨论
维生素D是人体不可或缺的脂溶性维生素,其是一种钙、磷代谢调节激素,儿童缺乏维生素D会导致佝偻病,成年人缺乏维生素D会患软骨病和骨质疏松症。近年来研究表明,维生素D缺乏与糖尿病、肿瘤、心脑血管疾病、自身免疫性疾病等有密切的关系[4]。其中维生素D在糖尿病发生、发展中可能的病理机制已成为当前研究热点之一。有Meta分析发现25(OH)D水平与2型糖尿病的发生风险负相关,25(OH)D水平每升高10nmol/L,2型糖尿病的风险降低4%[5]。有研究表明,维生素D可通过调节胰腺中维生素D依赖的钙离子结合蛋白及胰岛β细胞内维生素D受体促进胰岛β细胞合成和胰岛素的分泌[6]。已有动物模型试验证实维生素D缺乏影响胰岛素的合成和分泌,提示维生素D在糖尿病的发生发展过程中有重要作用[7]。
血糖和HbAlc是监测糖尿病患者糖基化控制程度的主要指标,控制糖尿病患者的糖基化程度,将显着降低糖尿病并发症的发生[2]。本资料结果显示,HbAlc<8.0%的患者平均25(0H)D3水平明显高于HbAlc≥8.0%的患者,而FBG、TG、HLD-C则反之(P<0.05),可能是25(0H)D3缺乏可导致胰腺中维生素D依赖的钙离子结合蛋白及胰岛β细胞内维生素D受体减少,进而减少胰岛素合成和分泌,最终引起血糖升高,患者处于长期高血糖状态后,HbAlc也持续升高。本资料显示,25(0H)D3与年龄、HbAlc、FBG呈负相关,表明糖基化控制不佳的2型糖尿病患者会影响其25(0H)D3水平。总之,2型糖尿病患者的25(0H)D3水平与糖基化控制控制程度密切相关,应及时补充维生素D,有利于控制慢性并发症的发生和发展。



