李文丽
结直肠癌是最常见的消化道恶性肿瘤之一,在恶性肿瘤发病率中排名第三,近年来发病率和病死率均逐年升高,其最主要的癌前病变是结直肠腺瘤。结肠镜检查是结直肠癌公认的筛查、诊断、监测金标准[1]。通过结肠镜发现结直肠腺瘤,并进行切除是预防结直肠癌的重要手段,但是不同单位、不同操作者进行结肠镜检查的质量差异明显[2],评估结肠镜检查质量的指标主要包括腺瘤检出率(Adenoma detection rate,ADR)、退镜时间、肠道准备充分率、盲肠插管率(Cecal intubation rate,CIR)、穿孔率及息肉切除术后出血率,其中ADR是评估结肠镜检查质量的重要指标之一[3-4]。本资料以ADR为主要评价指标回顾性分析本院2017年结肠镜检查质量,并对相关影响因素进行分析,旨在进一步提高结肠镜检查质量。
1 资料与方法
1.1 临床资料 收集2017年1~12月间在宁波市第七医院消化内镜中心行结肠镜检查的1904例受检者资料,所有受检者在检查前签署结肠镜检查知情同意书。纳入标准:受检者及操作者信息记录详尽,所采集图像及报告完整。排除标准:(1)既往发现结直肠腺瘤,拟行腺瘤切除术者;(2)诊断结直肠癌或炎症性肠病者;(3)有结直肠癌或结直肠术史者;(4)遗传性息肉综合征者;(5)重复检查者(取首次结肠镜检查结果);(6)切除息肉未送病理学检查者。最终共1795例受检者纳入研究,年龄17~95岁,平均(51.6±14.1)岁,其中男997例(占55.5%),年龄17~95岁,平均(51.2±14.6)岁;女798例(占44.5%),年龄18~88岁,平均(52.1±13.3)岁。本研究通过医院伦理委员会审核批准。
1.2 方法 结肠镜检查前进行肠道准备,肠道准备常规使用3L复方聚乙二醇电解质散溶液联合二甲硅油6ml单次口服,采用波士顿肠道准备量表进行肠道准备评分[5],将肠道分为3段分别评分,即左半结肠(包括降结肠、乙状结肠、直肠)、横结肠(包括肝曲、脾曲)及右半结肠(包括盲肠、升结肠),结肠清洁度分为4级,由差到好分别评0、1、2、3分。肠道清洁度总分为3段结肠分值之和,每段结肠评分≥2分,提示肠道准备充分;总分<6分或任意一段结肠评分<2分为肠道准备不充分[5]。退镜时间<6min为退镜时间不充分,≥6min为退镜时间充分。结肠镜检查由本院消化内科共4位医师完成,采用单人结肠镜操作法,发现息肉后予以活检或内镜下切除,将标本浸泡于10%福尔马林溶液中,所有肠镜病理标本送迪安检测中心行病理学检查,所有结肠镜报告由操作者记录完成。
1.3 统计学方法 采用SPSS 17.0统计软件。ADR=(检出≥1个腺瘤的受检者数/受检者结肠镜检查总例数)×100%。呈正态分布的计量资料以(±s)表示,计数资料以n或%表示,分别采用χ2检验和Logistic回归模型进行单因素和多因素分析,单因素分析中P<0.10的变量纳入多因素模型中,P<0.05表示差异有统计学意义。
2 结果
2.1 结肠镜检查质量分析 1795例受检者中共354例检出腺瘤,总体ADR为19.7%,男性和女性ADR分别为24.7%(246/997)和13.5%(108/798)。≥50岁ADR为27.3%(271/993),≥50岁男性和≥50岁女性ADR分别为33.2%(178/536)和20.4%(93/457)。1795例受检者中共1697例结肠镜插镜至回盲部,CIR为94.5%。1697例完成全结肠镜检查者,肠道准备充分率95.8%。1795例结肠镜检查退镜时间充分率为52.3%(939/1795)。所有肠镜检查未发生1例结直肠穿孔,穿孔率为0。238例行息肉切除术者共有2例发生术后出血,息肉切除术后出血率为0.84%。
经过这一阶段的上机实践,既达到了巩固例题的效果,又在最近发展区内对学生提出了新的挑战,成功解答者能获得成就感,增强自信心。一开始有困难者也可通过消息框中的提示发现问题出在哪里并再次尝试。活用例题,同时补充教材之外的练习,哪怕一次小小的成功都能让学生感受到内心的雀跃,进而认真听讲并期待上机实践环节,形成良性循环的课堂。
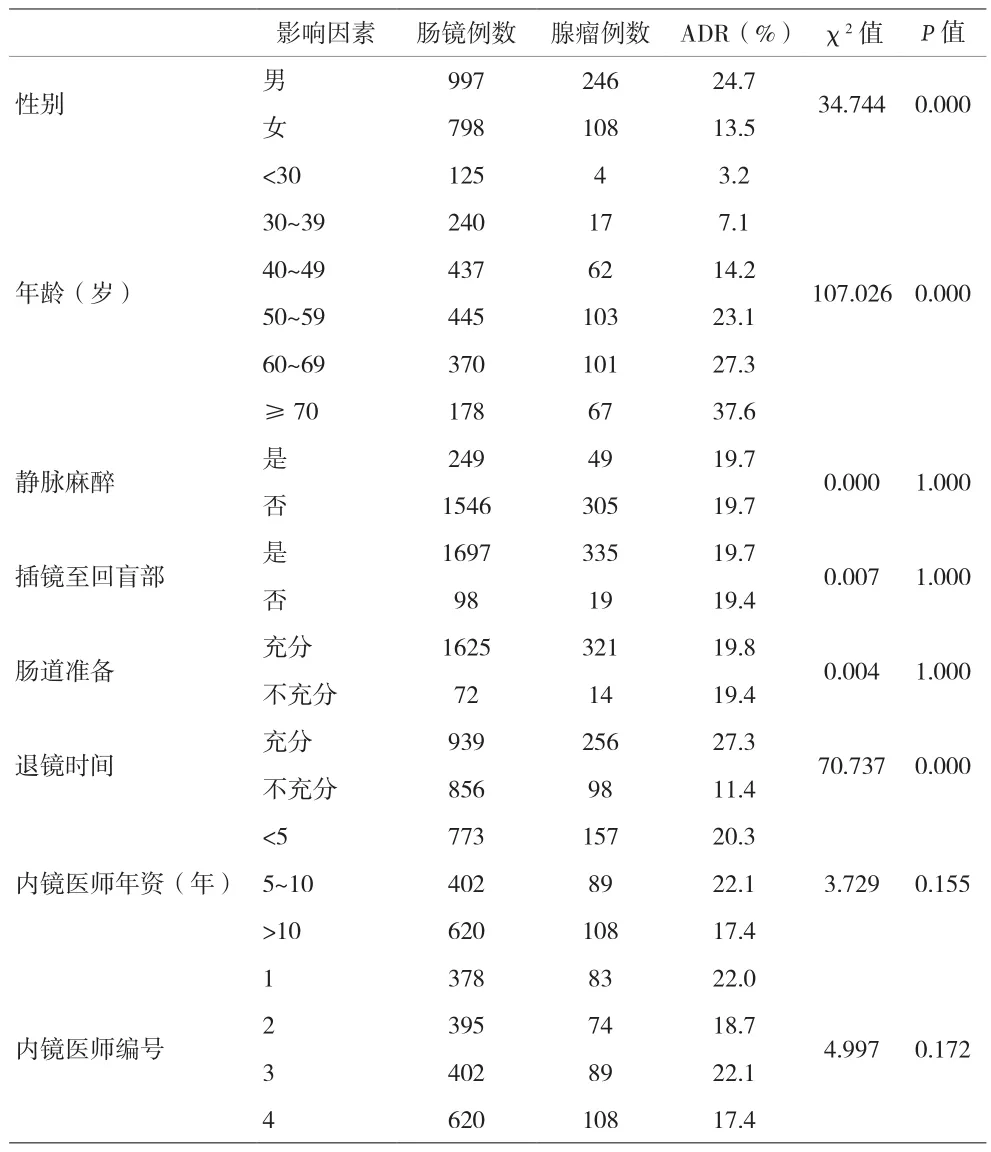
表1 影响腺瘤检出率的单因素分析
2.4 CIR相关因素分析 男性997例CIR为94.6%(943/997),女性798例CIR为94.5%(754/798),差异无统计学意义(χ2=0.008,P=1.000)。≥50岁993例 CIR 为 93.6%(929/993),<50岁 802例 CIR 为95.8%(768/802),差异有统计学意义(χ2=4.182,P=0.047)。静脉麻醉 249例 CIR 为98.0%(244/249),非 静 脉 麻 醉1546例CIR为 94.0%(1453/1546)(χ2=6.673,P=0.007),差异有统计学意义。进一步行Logistic回归分析发现,≥50岁是插镜至盲肠失败 的 危 险 因 素(OR=1.565,95%CI:1.020~2.400,P=0.040),静脉麻醉是插镜至盲肠的保护因素(OR=0.318,95%CI:0.128~0.791,P=0.014)。
此外,有些文章关注到苏雪林与基督教文化关系中更细致具体的方面,如郭晓霞《论“五四”女作家的伊甸园情结》[4],《论五四女作家笔下的上帝形象——以苏雪林、冰心为例》,陈由歆《从原型理论看〈棘心〉的宗教意识》,金宏宇、章宗鋆的《〈棘心〉的版(文)本考释》等。
2.3 肠道准备充分率相关因素分析 1697例完成全结肠镜检查的受检者,男性943例肠道准备充分率95.5%(901/943),女性754例肠道准备充分率96.0%(724/754),差异无统计学意义(χ2=0.233,P=0.716)。≥50岁929例肠道准备充分率94.8%(881/929),<50岁768例肠道准备充分率96.9%(744/768),差异有统计学意义(χ2=4.314,P=0.040)。进一步行Logistic回归分析发现,≥50岁是肠道准备不充分的危险因素(OR=0.589,95%CI:0.357-0.971,P=0.038)。
1)根据对煤层气储层基本特征和储层速度影响因素的分析结果,即在岩性和煤级变化不大的情况下储层地震波速度受气体含量变化的影响,提出了一种煤层气储层速度预测方法,通过综合煤层双重孔隙结构和胀缩效应引起的孔隙度变化,并利用Gassmann流体替代理论得到弹性模量,进行速度预测。
3 讨论
ADR是评估结肠镜检查质量的重要指标之一,提高内镜医师ADR是提高结肠镜检查质量重要手段之一。我国2014年专家共识推荐ADR标准为>50岁无症状平均风险人群>20%,男性>25%,女性>15%[3],2015年美国消化内镜学会指南推荐ADR标准为所有人群≥25%,男性≥30%,女性≥20%[8],本资料中总体ADR为19.7%,男性和女性ADR分别为24.7%和13.5%,≥50岁ADR为27.3%,≥50岁男性和≥50岁女性ADR分别为33.2%和20.4%。因本资料纳入非无症状平均风险人群,>50岁人群ADR明显高于我国指南推荐标准,但参照美国消化内镜学会指南,本基层医院内镜操作医师ADR有待进一步提高。本资料对ADR相关因素分析发现,性别、年龄和退镜时间是ADR的独立影响因素,男性ADR高于女性,退镜时间充分ADR高于退镜时间不充分,随着年龄增长,ADR逐渐增高。本资料并未发现静脉麻醉影响ADR,也未发现未插镜至回盲部影响ADR,推测可能与虽然结肠镜未到达回盲部,但已发现腺瘤,ADR并没有因结肠镜未插镜至回盲部而降低。说明ADR作为肠镜评价指标存在自身局限性,关于肠道准备质量对ADR影响既往研究报道结论不一致,本资料中并未发现不同肠道准备组间ADR存在显着影响。鉴于内镜操作者对预测ADR起的作用较年龄和男性更重要,本资料中对不同内镜医师及不同年资医师间ADR进行比较,ADR波动在17.4%~22.1%,各组间差异无统计学意义,Kaminski等[9]报道指出,当操作技能达到一定熟练程度后,ADR的差异不显着,与操作者年资高低关联不大,而通过反馈机制,75%内镜医师年度ADR得到提高。本资料中ADR低于指南标准,且50%内镜操作者ADR<20%,作者设想通过反馈激励机制,按月或季度将ADR反馈给各位内镜操作医师督促提高,可能有助于本院结肠镜质量持续改进。
结肠镜是目前结直肠癌筛查的金标准,但结肠镜检查并非完全无误,在首次结肠镜检查正常的部分患者中,距离结肠镜检查后6~36个月再次行结肠镜检查发现了结直肠癌,即间期癌[6]。据文献报道,间期癌发生的主要原因包括结肠镜漏诊(占所有病例的50%~60%),不完全切除及新发病灶[7]。因此,提高结肠镜检查质量具有重要意义。
2.2 ADR相关因素分析 单因素分析结果显示,性别、年龄和退镜时间均可影响ADR,男性ADR高于女性,退镜时间充分ADR高于退镜时间不充分,差异均有统计学意义(χ2=34.744、70.737,P=0.000)。ADR随着年龄增长逐渐增高,各年龄段间差异有统计学意义(χ2=107.026,P=0.000)。麻醉与否、是否插镜至回盲部、不同肠道准备、不同内镜医师年资及不同内镜医师组间ADR差异无统计学意义(P均>0.05),见表1。将性别、年龄和退镜时间因素纳入Logistic回归分析,结果同样显示,性别、年龄和退镜时间是ADR的独立影响因素,男性ADR为女性的1.958倍(OR=1.958,95%CI:1.503~2.550,P=0.000),50~59 岁受检者 ADR为 <30岁受检者的10.956倍(OR=10.956,95%CI:3.919~30.625,P=0.000),退镜时间充分ADR为退镜时间不充分的2.807倍(OR=2.807,95%CI:2.149~3.668,P=0.000)。
肠道准备是结肠镜检查的先决条件,好的肠道准备是完成高质量结肠镜检查的重要因素之一,充分的肠道准备必须>85%[3]。因不完整结肠镜检查者大部分并非因肠道准备不充分,故本研究剔除上述受检者后分析出肠道准备充分率为95.7%,达到上述标准。对肠道准备充分率相关因素分析发现,性别对肠道准备充分率无显着影响,≥50岁是肠道准备不充分的独立危险因素,提示需重视对老年人受检者肠道准备工作。
1)实验组和对照组总体情况比较。实验组实际参与测试的人数为33名;对照组实际参与测试的人数为29名(病假四名)。测试题目有问答题目、听力测试、认读卡片、背诵儿歌,共100分。从表1可以看出,实验组在听说训练等方面的均分均高于测试组。
CIR是评估结肠镜检查完整性最常用的指标,不完整的结肠镜检查会导致漏诊及不能预防间期癌,会给患者安全的错觉,胜任的结肠镜操作医师CIR在成人筛查性结肠镜中>95%,在所有结肠镜检查中>90%。本资料中整体CIR为94.6%,达到上述标准。对CIR相关因素分析发现,性别对CIR无显着影响,≥50岁是插镜至盲肠失败的独立危险因素,而静脉麻醉是插镜至盲肠的保护因素,提示适当增加>50岁人群无痛肠镜比例可能有助于提高CIR。
本研究存在一定局限性,纳入的样本量偏少。本研究并未发现肠道准备不充分和未插镜至盲肠对ADR存在显着影响,推测一方面可能与前两者样本量基数少有关,另一方面,在肠道准备质量和CIR相对满意的条件下,内镜医师的退镜时间及对提高ADR的认识可能对ADR影响更为显着,有待后续更大样本的研究进一步证实。



