卢一艳 齐长海 李 方 侯 芳 郝志红 翟喜超
腹膜假黏液瘤(pesudomyxoma peritonei, PMP)是一种罕见的疾病,指在腹腔内生长的肿瘤性黏液上皮缓慢、持续地产生黏液从而导致腹腔内大量胶冻样黏液性腹腔积液形成的一种疾病。1842年Rokitansky等首次报道本疾病,1884年Werth首次提出腹膜假黏液瘤这一命名,他们报道伴有卵巢黏液腺癌的PMP。而1901年Frankel报道了合并阑尾囊肿的PMP。关于本疾病的起源和病理命名一直争论不休。目前认为PMP大部分起源于阑尾,也有关于其他部位来源的PMP的个案报道,分别是大肠、胰腺、胃、胆管、膀胱以及来源于畸胎瘤中的消化道上皮等。2010年WHO将PMP按病理形态分为低级别及高级别[1]。PMP的复发率高,Gough等[2]随访56例PMP患者12年,显示复发率为52%~76%,其中50%发生于2.5年之内。本研究回顾笔者医院收治的复发性PMP病例,分析影响复发间隔时间的临床病理学因素,以期指导临床。
材料与方法
1.材料收集:选取笔者医院收治的手术次数≥2次的PMP患者,每次均取得组织学标本,并经病理确诊为PMP的病例共计74例。
2.方法:回顾分析74例复发性PMP的临床资料,包括患者年龄、性别、右半结肠切除与否、笔者医院第1次手术术后腹膜播散或种植指数(peritoneal cancer index,PCI)、复发间隔时间、淋巴结转移、术中/后腹腔内灌注化疗(perioperative intraperitoneal chemotherapy, PIC)与否、全身化疗与否。根据WHO 2010年消化系统肿瘤中对PMP级别的分类标准,低级别PMP病理特征是肿瘤细胞呈条索状或小岛状,细胞稀少,甚至无上皮细胞,肿瘤细胞单层排列,有时可见乳头簇状结构,核小而规则,轻度异型增生,核分裂象罕见;高级别PMP的特征是上皮细胞比较多,可见周围器官广泛浸润,至少可见局灶重度异型增生,部分病例可见印戒细胞,核分裂象常见,可见病理性核分裂象。据此回顾分析病理切片,将74例PMP分为低级别及高级别(所有病例均经双盲阅片)。
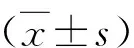
结 果
1.间隔时间相关性分析:74例复发PMP中,其中男性36例,女性38例,患者年龄27~76岁,平均年龄55岁;复发间隔时间4~72个月,平均间隔时间为19.72个月,按复发间隔时间平均数将间隔时间分为≤20个月(n=40)及>20个月(n=34);低级别PMP共50例,高级别24例,其中高级别中有印戒细胞7例;之前外院手术已行右半结肠切除或第1次笔者医院手术时行右半结肠切除共48例,未行右半切除26例,仅行阑尾切除者25例,余1例因腹腔感染放弃右半结肠及阑尾切除,仅行腹腔减瘤术;第1次手术未检出淋巴结者60例,检出淋巴结未见转移者13例,检出淋巴结转移者1例;笔者医院第1次手术无术后PCI评分者27例,有术后PCI评分者47例,评分7~29分,平均评分为15.06±4.81分;经过PIC者共68例,未行PIC者6例,其中3例因腹腔情况不允许,放弃PIC,另3例家属拒绝PIC。27例在外院行全身系统性的化疗,47例未行系统化疗。Spearman秩和相关分析发现:复发间隔时间同病理级别相关系数为-0.349,呈负相关(P=0.002);同全身系统性化疗相关系数为-0.248,呈负相关(P=0.033),差异有统计学意义;与性别(P=0.804)、年龄(P=0.800)、右半结肠切除与否(P=0.116)、淋巴结转移与否(P=0.124)、第一次术后PCI(P=0.093)以及是否行PIC(P=0.137)比较,差异均无统计学意义,详见表1。
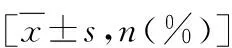
表1 74例复发性腹膜假黏液瘤复发间隔时间影响因素
2.Logisic分析:高级别与低级别比较,复发间隔时间短,差异有统计学意义(P=0.011),病理级别可作为影响复发间隔时间的影响因素。而行全身化疗与未行全身化疗对复发间隔时间的影响比较,差异无统计学意义(P=0.132)。高级别中有、无印戒细胞与复发间隔时间相关性比较,差异无统计学意义(P=0.630),详见表2。
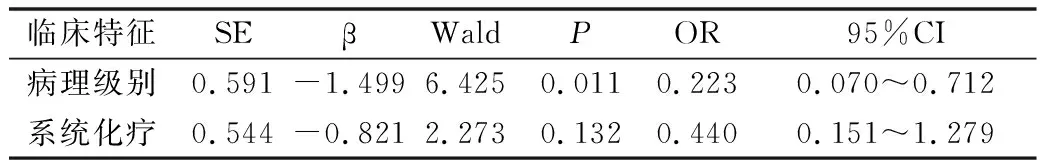
表2 Logistic回归分析
讨 论
腹膜假黏液瘤呈低度恶性,进展缓慢,但易复发且致死,不通过淋巴结及血行转移,进展主要在腹腔。Witkamp等[3]应用传统的手术方法治疗PMP,术后复发率高达80%。牛磊等[4]分析52例PMP,术后复发行≥2次手术的19例,1例多达8次。常见的致死原因是反复复发导致的肠梗阻、感染等。本研究74例复发PMP中,于笔者医院首次手术33例,其中1例手术4次,余41例均在外院行次数不等手术,经笔者医院手术后又再次复发。本研究分析复发性PMP复发间隔时间的影响因素,以期指导临床。
腹膜假黏液瘤这一名称是临床描述性诊断,为临床综合征,自报道本疾病以来,一直将其统一称为腹膜假黏液瘤。1995年Ronnett[5]根据病理形态将PMP分为腹膜弥漫性黏液性腺瘤病(disseminatedperitoneal adenomucinosis,DPAM)、腹膜黏液性腺癌病(peritoneal mucinous careinomatosis,PMCA)、伴有中间型形态的PMCA(PMCA with intermendiate or discordant features,PMCA-I/D)3种亚型。并对其进行长期随访发现PMCA-I/D与PMCA患者的5年和10年生存率比较差异无统计学意义,故将两者合并后同DPAM比较,发现合并后患者的预后明显差于DPAM[6]。自此大部分研究者支持应对PMP分级,以体现不同预后。但对何种形态学改变该入组PMCA-I/D,不同观察者存在分歧。Pai等[7]分析101例伴有阑尾黏液性肿瘤的PMP,发现DPAM与PMCA-I/D患者的生存期比较差异无统计学意义,故将两者合并后称为低级别病变,同时将PMCA定义为高级别病变,发现低级别预后明显好于高级别。大部分研究者最终认为PMP应分为两级,但对低级别及高级别的命名亦存在分歧。2010年WHO延续原命名,仍将其称为腹膜假黏液瘤,但主张根据上皮形态分为低级别及高级别,认为低级别与高级别是连续的谱系,同时指出DPMA、PMCA-I/D、PMCA术语并不能反映疾病本质和生物学行为,应避免使用。本研究采用WHO 2010年分类方法,双盲阅片将PMP分为低级别及高级别,统计分析发现:复发间隔时间同病理级别呈负相关,高级别与低级别比较,复发间隔时间短;病理级别是影响复发间隔时间的因素。
一般认为腺癌中,印戒细胞的存在体现更为不良的预后,而本研究高级别PMP中7例有印戒细胞,统计发现有、无印戒细胞与复发间隔时间相关性比较,差异无统计学意义,可能与含有印戒细胞的病例少,或对印戒细胞与杯状细胞类癌(goblet cell caminoid,GCC)的区别认识不同导致。GCC的形态与印戒细胞癌无法区分,但GCC预后介于一般类癌和腺癌之间,美国SEER数据库显示1973~2001年阑尾GCC的5年存活率是76%,而印戒细胞预后差于一般腺癌[8]。对于高级别中印戒细胞的意义有待于进一步研究。
本研究74例复发性PMP中,大部分网膜呈饼状,肠管浆膜下淋巴管走行区域未检出淋巴结者60例,检出者14例,其中仅1例发现淋巴结转移,病理级别为高级别PMP。统计发现,淋巴结转移与否与复发间隔时间相关性比较,差异无统计学意义,由于PMP一般不经过淋巴结及血行转移,且本数据检出的淋巴结数量相对较少,因而该数据的有效性尚待进一步评估。
在治疗上国外研究证实肿瘤细胞减灭术(cytoreductive sugery,CRS)联合腹腔内灌注化疗(perioperative intraperitoneal chemotherapy,PIC)能改善PMP患者预后,延长生存时间,被推荐为标准治疗方案[9]。近年来,Sugarbaker等[10]提倡超根治手术,切除受累的腹膜及脏器,包括常规胃窦切除、直肠、乙状结肠或胆囊切除,此外,右半结肠切除也常施行,用超根治术辅以腹腔内和全身化疗,在他们的PMP病例中取得了极好的效果。Gough等[2]亦认为完全性去瘤手术比次全去瘤手术患者复发晚(平均2.6年 vs 1.9年)。但由于超根治手术的复杂性和并发率极高,其合理性遭到怀疑。腹膜播散或种植指数(peritoneal cancer index,PCI)是由国际专家团队提出的用于描述来源于大肠癌或腹膜间皮瘤的癌症腹膜播散程度的标准,同样可以应用于评估腹膜假黏液瘤病变的腹膜播散程度。
本研究发现,是否行右半结肠切除、笔者医院第一次术后PCI评分与复发间隔时间相关性比较差异无统计学意义,研究提示基于PMP惰性的生物学行为,不能片面追求手术的彻底性而勉强行超根治手术,导致脏器功能受损,这个结果与大部分的研究相悖,不能除外部分手术记录中PCI评分的主观性导致。本研究发现是否行PIC与复发间隔时间相关性比较,差异无统计学意义,由于CRS+PIC联合治疗已被推荐为标准方案,对照组患者不愿意接受随机化的对照,因而目前对PIC的研究只有观察性研究。本研究数据亦存在相似的问题,经过PIC治疗者68例,未行PIC者6例,其中3例因腹腔情况不允许,放弃治疗,另3例家属拒绝PIC。PIC与复发间隔时间相关性比较差异无统计学意义。该结论的有效性有待于多中心临床随机对照试验来验证。Gough等[2]认为,腹腔化疗的患者较全身化疗有明显的生存改善。全身系统性化疗在PMP患者中并未被推崇,本研究27例均在外院行全身系统性的化疗,是否行系统化疗与复发间隔时间比较差异有统计学意义,然而得出的结论是呈负相关:行系统化疗,复发间隔时间越近。而Logistic分析发现,系统化疗与否并非是影响复发间隔时间的独立的预后因素。因而笔者亦不提倡行全身系统化疗。
综上所述,对于复发性腹膜假黏液瘤应积极对待,切不可轻易放弃治疗,减瘤术联合PIC仍为推荐的首选方法,不推荐使用全身系统化疗,不能为追求低的PCI评分,而过分地损伤脏器功能;病理级别是影响复发间隔时间的重要因素,笔者亦提倡应根据不同病理级别确定CRS减瘤范围及PIC化疗方案,包括化疗药物选择、剂量、治疗周期等,以延长复发间隔时间,改善患者生活质量。



